Вагинальный кандидоз: причины и лечение
Заболевание женской половой сферы, которое развивается вследствие чрезмерной активизации дрожжеподобных грибков Candida, называется кандидозом (молочницей). Инфекция появляется во влагалище при ослабленном иммунитете. Патология имеет тенденцию к хроническому течению.
Что такое кандидоз
Вагинальная молочница – это инфекция влагалища, вызываемая дрожжевыми грибками. Она существует в виде бессимптомного носительства и в форме острого или хронического кандидоза. Возбудитель – микроорганизм рода Кандида. По данным статистики кандидомикоз в гинекологии занимает второе место после гарднереллеза (бактериального вагиноза). Грибковое поражение диагностируется в основном у женщин детородного возраста.
Патологический процесс является следствием снижения иммунной защиты организма. В патогенезе кандидоза влагалища выделяют две ступени:
- Адгезия. Прикрепление бактерий в стенке влагалища.
- Колонизация. Активное заселение кандид.
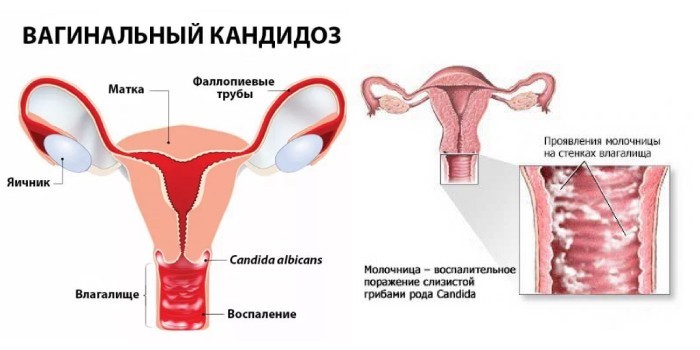
Возбудитель патологии
Грибок рода Candida является частью условно-патогенной микрофлоры организма человека. Эти микроорганизмы входят в состав эпителия полости рта, кишечника, влагалища. Вагинальная молочница обусловлена активным размножением Candida или попаданием патогенных штаммов гриба извне. Основные факторы патогенности у грибов Кандида – это дерматонекротическая активность и способность прикрепляться к клеткам эпителия.
Чем опасен грибок Кандида
Если не лечить кандидоз влагалища, то болезнь перейдет в хроническую или рецидивирующую стадию. Возможные осложнения вагинальной инфекции:
- распространение патологического процесса на почки и мочеполовую систему;
- воспаление мочеиспускательного канала (уретрит);
- болевые ощущения во время полового акта;
- воспаление шейки матки (цервицит);
- бесплодие;
- инфекционный вульвовагинит;
- воспаление придатков (аднексит);
- эндометрит матки;
- воспаление фаллопиевых труб (сальпингит).
Опасность кандидоза при беременности
Во время ожидания ребенка вагинальная молочница у женщины развивается чаще. Это связано с ослаблением иммунитета, гормональной перестройкой, изменением микрофлоры влагалища. Признаки вагинального кандидоза могут появиться на любом сроке беременности. Последствия молочницы:
- Потеря эластичности тканей. Может стать причиной многочисленных разрывов при родах, что повлечет длительное лечение.
- Заражение плода при прохождении по родовым путям. Внутриутробное инфицирование возникает очень редко. Грибки Кандида могут спровоцировать у малыша заболевания кожи, слизистой глаз или рта (дисбактериоз, стоматит и другие).
- Выкидыш. Наблюдается в редких случаях, когда беременная не занимается лечением вагинальной инфекции.

Признаки молочницы у женщин
Симптомы вагинального кандидоза могут проявляться поодиночке, нарастая постепенно, или сразу все вместе. Чаще первые признаки заболевания появляются за 5-7 дней до начала менструации. Среди них:
- острое жжение, зуд половых органов;
- болезненность вульвы;
- отек слизистой;
- покраснение влагалища;
- обильные творожистые выделения;
- неприятный запах из влагалища;
- болезненное и учащенное мочеиспускание.
Причины развития вагинального кандидомикоза
Грибок рода Candida активизируется под воздействием эндогенных (внутренних) или экзогенных (внешних) факторов. К первым относится снижение иммунитета, которое происходит по следующим причинам:
- некорректная антибактериальная терапия;
- использование гормональных контрацептивов;
- климактерический период;
- беременность;
- сахарный диабет.

Экзогенные факторы развития кандидоза влагалища:
- ношение тесного белья;
- авитаминоз;
- неправильное питание;
- частое спринцевание влагалища (вымывание полезной микрофлоры);
- переохлаждение;
- инфицирование от полового партнера (оральный или генитальный секс);
- микротравмы от применения тампонов;
- беспорядочные половые связи;
- недостаточная интимная гигиена.
Диагностика
При возникновении симптомов молочницы нужно обращаться к гинекологу. Алгоритм диагностических мероприятий:
- Опрос. Доктор выясняет симптомы, давность их проявлений, день менструального цикла, наличие гинекологических патологий в анамнезе.
- Осмотр. Проводится вагинальное исследование с помощью гинекологического зеркала.
- Лабораторные исследования. Микроскопия мазка выявляет наличие грибка. Бакпосев из влагалища определяет чувствительность возбудителя к антибиотикам.
- УЗИ мочеполовой системы (по необходимости). На фото можно увидеть возможные нарушения органов половой системы и мочевыводящих путей.

Лечение вагинального кандидоза
Прогноз молочницы влагалища благоприятный. При своевременном лечении женщина полностью выздоравливает без последствий для здоровья. Основа терапии кандидозной инфекции – применение антибиотиков. Хронический вагинальный кандидоз требует приема системных антибактериальных препаратов. К ним относят Натамицин, Кетоконазол и другие. Лечение вагинальной молочницы дополняется вспомогательной терапией:
- Коррекция питания. Следует исключить из меню продукты, способствующие размножению грибков. Среди них сладкие блюда, сдобная выпечка.
- Прием пробиотиков. На фоне дисбиоза влагалища нередко возникает дисбактериоз кишечника. Для его профилактики назначают препараты, содержащие лакто и/или бифидобактерии (Аципол, Бифиформ).
- Гигиена интимной зоны. Для ухода за половыми органами рекомендуется использовать специальные средства, содержащие молочную кислоту (Lactacyd Femina, Гинокомфорт). При молочнице подмываться нужно не реже 2 раз в день.
Местное лечение молочницы
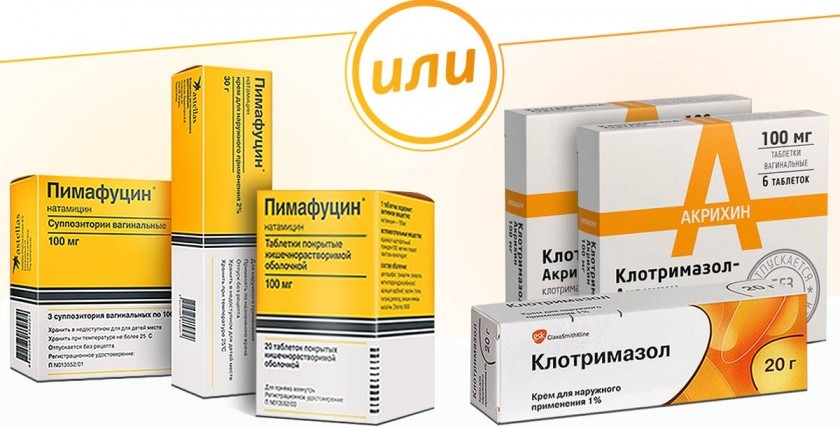
При легком течении кандидоза влагалища показаны антибактериальные препараты местного назначения (кремы, вагинальные суппозитории, мази или таблетки). Самые популярные – Пимафуцин, Клотримазол. Длительность местной терапии – от 10 до 14 дней.
Профилактика
Чтобы избежать развития кандидоза влагалища, необходимо устранить провоцирующие факторы. Женщине важно придерживаться гигиенических норм, подбирать натуральное нательное белье соответствующих размеров. Избежать развития молочницы поможет соблюдение нескольких простых правил:
- Исключить психоэмоциональные перегрузки.
- Регулярно заниматься спортом.
- Гулять на свежем воздухе.
- Вовремя лечить вирусные, бактериальные инфекции.
- Не заниматься самолечением.










Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: