Причины, симптомы и лечение дисбактериоза у детей
- Причины дисбактериоза
- Классификация
- Симптомы нарушения микрофлоры кишечника у детей
- Чем опасен дисбактериоз
- Как определить дисбактериоз у детей
- Чем лечить дисбактериоз у ребенка
- Препараты
- Диета при дисбактериозе кишечника
- Питание мамы
- Народные средства для лечения
- Профилактика нарушения микрофлоры кишечника
- Видео
Кишечник ребенка на 85-90% населен бифидо- и лактобактериями, а остальная часть приходится на условно-патогенную флору (УПФ). Дисбактериоз – состояние, при котором баланс между полезными бактериями и болезнетворными микроорганизмами нарушен.
Причины дисбактериоза

Микрофлора кишечника формируется в раннем детстве, поэтому дисбаланс бактерий встречается даже у новорожденных.
Дисбактериоз у грудничка развивается, если после рождения его поздно приложили к груди матери
Такое происходит при тяжелых родах, осложненном состоянии роженицы или младенца.
Дисбактериоз у ребенка в год возможен при нарушении порядка введения прикорма. Вызвать расстройство флоры маленьких детей могут и такие причины:
- лечение матери или ребенка антибиотиками;
- несбалансированное питание кормящей женщины;
- смешанное или искусственное вскармливание;
- неправильное или раннее введение прикорма;
- атопический дерматит – воспалительное заболевание кожи, вызванное воздействием на организм аллергенов;
- нехватка ферментов, которые помогают пище усваиваться;
- частая смена адаптированных смесей для кормления;
- пищевые отравления.
Размножение болезнетворных бактерий в кишечнике у годовалых детей и школьников возможно по таким причинам:
- несбалансированное питание – преобладание в рационе жирного мяса, сахара, сдобы;
- перенесенные кишечные или вирусные инфекции;
- хронические заболевания органов ЖКТ (желудочно-кишечного тракта) – гастрит, диспепсия, загиб желчного пузыря;
- гормональный дисбаланс;
- аллергия;
- паразитарные заболевания;
- операции на органах пищеварения;
- низкий иммунитет.
Психосоматика к органическим причинам добавляет такие факторы:
- частые стрессы;
- резкая смена обстановки – переход из одной школы или садика в другую;
- плохие отношения со сверстниками;
- длительное пребывание в больнице или вне дома.
Классификация
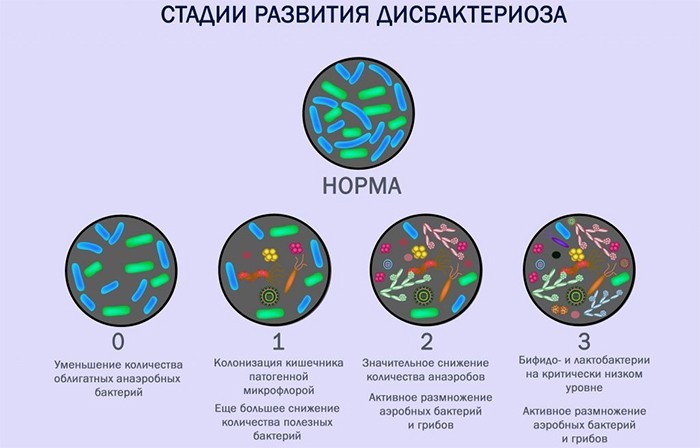
Для удобства диагностики дисбактериоз группируют по таким критериям: форме тяжести и степени компенсации, причине появления и симптоматика. По степени компенсации болезнь подразделяют на такие типы:
- компенсированная – симптомы отсутствуют;
- субкомпенсированная – в кишечнике появляются локальные очаги воспаления;
- декомпенсированная – воспалительные процессы появляются в других органах (влагалище, ротовой полости).
По причине появления выделяют такие виды нарушения микрофлоры у детей:
- нутритивный – связан с неправильным питанием;
- сезонный – появляется в холодное время года;
- лекарственный – возникает после приема антибиотиков и других препаратов;
- стрессовый – связан с нервным перенапряжением;
- дисбактериоз, возникающий на фоне других заболеваний (гиповитаминоза, иммунодефицита, болезнях поджелудочной железы, желудка).
В зависимости от клинических проявлений выделяют такие формы патологии:
- Латентная. Нарушения микрофлоры выявляются с помощью лабораторных анализов, симптомы дисбактериоза отсутствуют.
- Локальная. Возникает при появлении воспаления в кишечнике. Сопровождается метеоризмом, слабыми болями в животе, нарушением стула.
- Генерализованная. Развивается при снижении иммунитета. Проявляется расстройствами пищеварительной системы.
По штамму микроорганизма, который стал причиной дисбаланса флоры, бывают такие виды дисбактериоза:
- стафилококковый;
- бактероидный;
- клостридиозный;
- протейный;
- клебсиеловый;
- кандидамикозный;
- ассоциированный – одновременно преобладают два штамма условно-патогенных бактерий.
По степени тяжести дисбактериоз подразделяют на 4 вида:
- 1 – анаэробная (лактобактерии, бактероиды, клостридии) микрофлора преобладает над условно-патогенной (дрожжевые грибы, сальмонелла, стафило- или стрептококки). Наблюдается снижение количества кишечной палочки на 1-2 порядка.
- 2 – соотношение полезных микроорганизмов снижено на 3-4 порядка. Повышается число стафилококков, выявляются атипичные штаммы кишечной палочки.
- 3 – анаэробная флора снижается до 105-106, аэробные микроорганизмы постепенно нарастают. В большом количестве обнаруживаются инфекционные возбудители, грибки рода Кандида, стафилококки.
- 4 – бифидо- и лактобактерии отсутствуют. Происходит резкое угнетение функций кишечника, нарушается деятельность пищеварительного тракта.
Симптомы нарушения микрофлоры кишечника у детей

У малышей до года на фоне постоянных колик и нарушения процесса переваривания пищи наблюдается повышенная раздражительность. Ребенок становится плаксивым, плохо спит, отказывается от еды. Другие признаки дисбактериоза у грудничков:
- урчание в животе;
- зеленый стул с обильной пеной или частичками непереваренного молока (до 10-15 раз/сутки);
- боль в животе, которая усиливается перед сном и ночью;
- вздутие кишечника;
- частое отхождение газов;
- обильные срыгивания;
- мелкие высыпания на щеках, груди, ягодицах.
На фоне нарушения баланса микрофлоры наблюдается резкое похудение или недобор веса, что связано с проблемами пищеварения. Дисбактериоз у ребенка старше года характеризуется такими симптомами и жалобами:
- диарея (стул жидкий желтого или зеленого цвета, с примесями пищи, в тяжелых случаях с кровью) сменяется запорами;
- повышенная температура тела до 37,5-38°С;
- тошнота после принятия пищи;
- мелкая сыпь на коже в области анального отверстия, на груди, паху, руках;
- урчание в животе, вздутие;
- боли в желудке после еды (болеть может справа или слева от пупка);
- неприятный металлический привкус во рту.
Чем опасен дисбактериоз

Дисбактериоз не передается, но болезнетворные бактерии могут проникнуть в организм извне и вызвать нарушение флоры. Патогенные микроорганизмы присутствуют в воде, продуктах питания, предметах быта.
При уменьшении количества полезной флоры снижается транзиторная функция кишечника, нарушаются обменные процессы.
Без своевременного лечения тяжелые формы дисбактериоза у детей приводят к таким осложнениям:
- снижение иммунитета и частые инфекционно-вирусные заболевания;
- воспаление кишечника, желудка;
- аллергия;
- ожирение;
- сахарный диабет;
- гиповитаминоз – дефицит витаминов, макро- и микроэлементов в организме.
Как определить дисбактериоз у детей

Для диагностирования заболевания кишечника обратитесь к педиатру. Врач проведет внешний осмотр и назначит анализы кала – микробиологический и биохимический. Чаще эти тесты проводят в комплексе. Анализ на дисбактериоз у грудничка должен соответствовать таким лабораторным нормам:
- лактобактерии – 106-108;
- бифидобактерии – 109— 1011;
- бактероиды – 107-108;
- энтерококки – менее 105;
- клостридии – до 103;
- кишечная палочка – 107-108;
- кандида – 103;
- патогенные стафилококки, бактерии тифопаратифозной и дизентерийной группы – отсутствуют.
У детей от года эти показатели завышены на 1 степень. При расшифровке результатов лаборатории учитываются такие данные:
- количество одного или нескольких постоянных видов микроорганизмов снижено;
- бактерии потеряли часть своих признаков и приобрели новые;
- повышение численности болезнетворных организмов;
- появление новых видов бактерий, несвойственных для кишечника.
Исследование проводят до начала приема антибиотиков или других лекарственных препаратов. Запрещено употреблять медикаменты (витамины с железом, активированный уголь) и продукты, которые влияют на окраску кала (свекла, печень, помидоры, черная смородина), за 72 часа до сдачи анализа.
Забор биоматериала проводят утром и доставляют образец в лабораторию за 3-4 часа.
Кал из подгузника для исследования непригоден. Чтобы собрать фекалии у грудничка, придерживайтесь таких рекомендаций:
- Если младенец испражняется в одно время, снимите с него в этот период подгузник и переложите малыша на чистую клеенку. После акта дефекации соберите кал в стерильную пробирку.
- Для ускорения опорожнения кишечника сделайте ребенку массаж живота, легкую гимнастику.
- При запоре проведите стимуляцию кишечника. Для этого выложите ребенка на клеенку. Аккуратно введите в анальное отверстие газоотводную трубочку на расстояние 1 см. Через 3-5 минут произойдет опорожнение кишечника.
Для уточнения диагноза и отслеживания работы других органов назначаются такие методы диагностики:
- Копрологический анализ. Показывает, как хорошо переваривается пища, а наличие в кале йодофильной флоры (бактерий, которые при контакте с йодом окрашиваются в темный цвет) судят о начале дисбактериоза.
- УЗИ (ультразвуковое исследование) органов брюшной полости. Помогает установить причину болей в животе, оценить состояние системы пищеварения.
- ФГДС (фиброгастродуоденоскопия). Эндоскопическое исследование пищевода, желудка, двенадцатиперстной кишки определяет наличие воспаления, гастрита.
Чем лечить дисбактериоз у ребенка
Для устранения вторичных симптомов дисбактериоза детям проводят вспомогательное лечение – назначают препараты для улучшения пищеварения, снятия болей. В зависимости от степени тяжести заболевания и возраста ребенка выбирают такие схемы терапии:
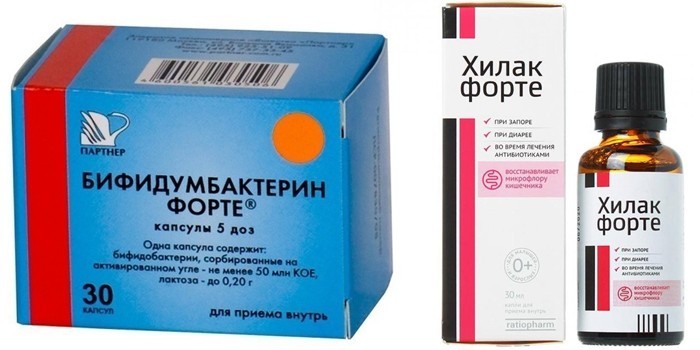
- Детям с дисбактериозом первой степени прописывают пре- и пробиотики (Бифидумбактерин, Хилак Форте), назначают диету. Если симптомы нарушения микрофлоры диагностированы у новорожденных, отдают предпочтение препаратам в форме капель или суппозиториев, а коррекцию питания проводят для кормящей матери.
- Дисбиоз кишечника у детей 2 и 3 степени тяжести лечат бактериофагами. Эти лекарства подбирают с учетом доминирующей флоры. После подавления болезнетворных микроорганизмов прописывают про- и пребиотики, витамины, диету.
Препараты

Цели медикаментозной терапии – восстановить баланс микрофлоры, восполнить дефицит питательных веществ в организме и устранить неприятные симптомы. Препараты для лечения подбирают по возрасту ребенка: детям до 6 лет прописывают лекарства в форме капель, сиропа, ректальных свечей, школьникам – в таблетках и капсулах.
Основу лечения составляют средства, которые содержат живые полезные штаммы бактерий.
При терапии детского дисбактериоза хорошо зарекомендовали себя такие медикаменты:
- Биовестин – эмульсия для приема внутрь. Препарат содержит кислотообразующие бактерии, восстанавливает баланс кишечной флоры, не вызывает побочных эффектов. Детям до года дают по 1 мл/сутки, от 1 до 6 лет – по 1 мл на год жизни. Средство противопоказано при непереносимости молочного белка.
- Бифиформ. Выпускается в виде маслянистой жидкости и капсул. Улучшает работу желудочно-кишечного тракта, устраняет последствия дисбактериоза. Назначается с рождения по 0,5 г во время еды. При длительном употреблении возможны аллергические реакции.
- Лактобактерин. Выпускается в жидком виде. Препарат улучшает обменные процессы, восстанавливает деятельность кишечника. Используется для лечения новорожденных детей. Дозировку подбирают индивидуально. Побочных действий нет, среди противопоказаний – вагинальные кандидозы.
Кроме лечения, направленного на коррекцию микробиоценоза, проводится симптоматическая терапия. Используют такие группы лекарств:
- Спазмолитики – Но-шпа, Дротаверин. Устраняют боль в животе.
- Слабительные средства – Бисакодил, Регулакс Пикосульфат. Устраняют запоры, уменьшают всасывание воды и электролитов.
- Энтеросорбенты – Активированный уголь, Энтеросгель. Выводят из организма токсины.
- Иммуностимуляторы – Декарис, Реаферон. Повышают иммунитет.
- Поливитамины – Витрум, Дуовит. Восстанавливают баланс минералов и полезных веществ.
- Пищеварительные ферменты – Мезим, Панзинорм Форте. Облегчают процесс переваривания пищи.
Диета при дисбактериозе кишечника

При нарушении баланса микрофлоры важно не прерывать грудное вскармливание. Чтобы нормализовать соотношение полезных и условно-патогенных бактерий, диету прописывают маме. Адаптированные молочнокислые смеси при дисбактериозе подойдут для грудничков на смешанном или искусственном вскармливании.
Для предотвращения рецидива их не меняют до перехода на взрослое питание.
Под запретом для «искусственников» находятся кислые соки, сахар, сладости. Пищу для них готовят в домашних условиях, придерживаясь такой схемы:
- В период обострения дисбактериоза в рационе малыша должны преобладать овощные пюре, слизистые супы, овсянка или каша из риса.
- После угасания симптомов (на 3-5 сутки) в меню вводят рисовый пудинг, кефир, несладкий творог, нежирное мясо.
Для детей старшего возраста прописывают такую щадящую диету:
- основу ежедневного рациона составляют овощи и некислые фрукты;
- под запретом – сахар, сдоба, продукты с красителями или консервантами, жирное мясо, капуста, шпинат, редис;
- в рацион включают кисломолочные продукты – кефир, ряженку, творог (для повышения количества полезных бактерий);
- разрешены рисовая, гречневая и овсяная каши, нежирные супы;
- перерывы между приемами пищи не должны превышать 3,5-5 часов.
Питание мамы
При лечении дисбактериоза у младенцев корректируют меню кормящей женщины. Для восстановления баланса флоры исключите из рациона такие продукты:
- овощи и фрукты, которые вызывают брожение и метеоризм, – капусту, редис, бобовые культуры, грибы, яблоки, груши, цельное молоко;
- хлеб и выпечку;
- сладости;
- красные овощи и фрукты – томаты, клубнику, землянику, болгарский перец;
- жирное мясо и рыбу – свинину, баранину, лосось;
- морепродукты;
- копчености;
- газированные напитки.
Готовьте пищу методом тушения, варки, иногда разрешается запекание без масла. Питайтесь маленькими порциями, но часто – 5-6 раз/день. Меню постройте на таких продуктах и блюдах:
- белковый омлет;
- каши на воде – овсяная, манная, гречневая, рисовая;
- мясо – курица, индейка, кролик;
- обезжиренный творог, кефир;
- сухое печенье;
- овощные супы.
Народные средства для лечения

Использовать вспомогательные методы терапии дисбактериоза можно детям старше 6 лет после консультации с педиатром. Положительные отзывы собрали такие рецепты:
- Залейте 2 ст. л. сухой череды 300 мл кипятка. Настаивайте 3-4 часа. Давайте напиток ребенку по 1 ст. л. перед едой 10 дней.
- Вскипятите стакан воды с 1 ст. л. измельченной дубовой коры. Оставьте настаиваться на ночь. Давайте лекарство по 1 ст. л. перед едой 10-12 дней.
- Перетрите через сито кефир из расчета 10 грамм на 1 кг веса. Подогрейте до 25-30°С на паровой бане. После вечернего опорожнения кишечника сделайте ребенку клизму с кефиром. Проводите процедуры 3-4 дня.
Профилактика нарушения микрофлоры кишечника

При соблюдении диеты и рекомендаций педиатра заболевание удается вылечить за 3-4 недели. Чтобы предотвратить дисбаланс кишечника, придерживайтесь таких рекомендаций:
- во время беременности не принимайте антибиотики без назначения врача;
- следите за своим питанием и рационом ребенка;
- своевременно проходите обследование, лечите хронические заболевания у детей;
- оградите малыша от стресса;
- не отказывайтесь от грудного вскармливания;
- вводите прикорм не раньше 6 месяцев.










Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: