Легочная гипертензия – что это такое: степени и лечение заболевания
Встречаемость легочной гипертензии (ЛГ) составляет всего 15 случаев на 1 млн человек. Это редкое заболевание имеет еще одно отличие – низкую выживаемость. Особенно это касается первичной формы легочной гипертензии. В целом, она может сопровождать заболевания, разные по симптомам и причинам возникновения. При ЛГ происходит повышение давления в одноименной артерии. Прогрессируя, заболевание вызывает правожелудочковую недостаточность, что ведет к смерти пациента. Лечение ЛГ гипертензии осуществляется консервативными или хирургическими методами.
Общие сведения о легочной гипертензии
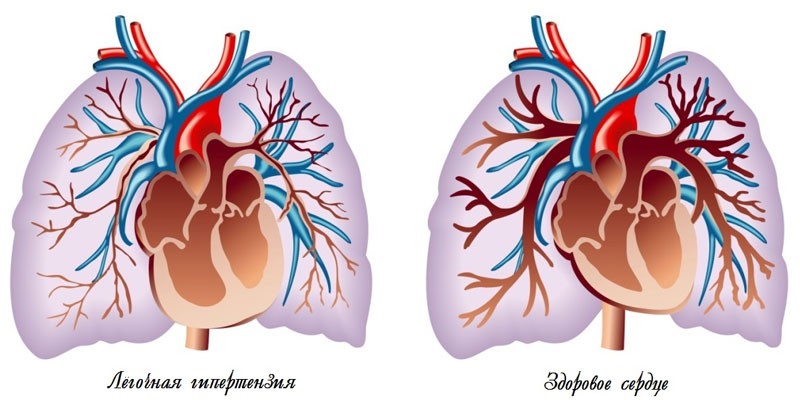
Под легочной гипертензией врачи понимают патологическое состояние организма, при котором в сосудистом русле легочной артерии (ЛА) отмечается стойкое повышение кровяного давления. В состоянии покоя оно превышает показатель, равный 25 мм рт. ст. (при норме – 9-16 мм рт. ст.), при нагрузке – уровень 50 мм рт. ст. Для человека это очень опасное состояние, угрожающее ему смертью. Оно чаще диагностируется у женщин 30-40 лет. У мужчин ЛГ встречается в 4 раза реже. Механизм развития у человека легочной гипертензии:
- Из-за утолщения внутренней сосудистой стенки (эндотелия) происходит постепенное сужение просвета капилляров и артериол. Это мелкие и средние ветви системы ЛА.
- Вследствие этого развиваются хронический тромбоз и сосудистая облитерация (заращение их просвета).
- Такие патологические процессы приводят к увеличению давления в легочной артерии, которое постепенно прогрессирует.
- Если оно повышается постоянно, то усиливается нагрузка и на правый желудочек сердца. Причина – орган пытается протолкнуть кровь к легким.
- По своему анатомическому строению сердечная мышца не приспособлена к длительной повышенной нагрузке. Из-за этого развиваются гипертрофия сердца, а у правого желудочка снижается способность сокращаться.
- Результатом становится правожелудочковая недостаточность. Еще она называется легочным сердцем.
Причины
Конкретная этиология этого заболевания до сих пор не определена. Первичная, или идиопатическая легочная гипертензия считается редкой патологией с неизвестной причиной. Предположительно такая ЛГ развивается вследствием:
- склеродермии;
- ревматоидного артрита;
- приема оральных контрацептивов;
- наследственности.
Легочная артериальная гипертензия (еще называется вторичной) бывает связана со многими заболеваниями и пороками сердца, легких или сосудов. Вероятность ее развития выше у наркоманов, ВИЧ-инфицированных и лиц, принимающих подавляющие аппетит препараты. Основные факторы риска вторичной формы ЛГ:
- дефект межпредсердной перегородки;
- митральный стеноз;
- застойная сердечная недостаточность;
- тромбоз легочных вен и ветвей ЛА;
- гиповентиляция легких;
- цирроз печени;
- ХОБЛ (хронические обструктивные заболевания легких);
- ИБС (ишемическая болезнь сердца);
- миокардит;
- васкулит;
- артериальная гипертония;
- тромбоэмболия легочной артерии;
- врожденные нарушения обменных процессов;
- сниженное давление кислорода в атмосферном воздухе (вызывает высокогорную ЛГ).
Стадии легочной гипертензии
Заболевание постепенно прогрессирует, вызывая у человека появление все более тяжелых симптомов. Правожелудочковая недостаточность возникает при запущенной ЛГ и без лечения приводит к летальному исходу. С учетом уровня переносимости физической нагрузки врачи классифицировали ЛГ по нескольким стадиям. Их можно различить по физиологическим и анатомическим нарушениям, а также давлению в ЛА. С учетом этих факторов выделяются:
- Легочная гипертензия 1 степени (лабильная или транзиторная). Сопровождается повышением давления в одноименной артерии выше 30 мм рт. ст. Такое состояние отмечается у больного после физических нагрузок. Большинство пациентов не беспокоят никакие симптомы, их активность не ограничена. Признаки ЛГ могут появляться только при значительных нагрузках.
- Стабильная, или умеренная легочная гипертензия 2 степени. Вызывает незначительные нарушения физической активности. В состоянии покоя дискомфорт не отмечается. При привычных физических нагрузках появляются боль в грудной клетке, головокружение, одышка, слабость.
- Гипертензия 3 степени. Давление в легочной артерии становится постоянно повышенным – держится на уровне выше 25 мм рт. ст. в состоянии покоя. При физических нагрузках оно превышает уровень 30 мм рт. ст. Признаки ЛГ отмечаются на фоне легкой физической нагрузки.
- Необратимая легочная гипертензия 4 степени. На этой стадии уже развивается правожелудочковая недостаточность со всеми ее основными симптомами даже в состоянии покоя: слабостью при минимальной нагрузке, головокружением, одышкой, болями в груди. Без лечения человек погибает.
Признаки
Если гипертензия находится на этапе компенсации, то она может протекать бессимптомно. Вследствие этого заболевание диагностируется уже на более поздней стадии. Первые признаки ЛГ проявляются при повышении давления в ЛА в 2 и более раз по сравнению с нормой. Характерный симптом – одышка. Затруднения дыхания появляются у пациента только на вдохе, причем на ранней стадии заболевания – исключительно при физической нагрузке. Приступы удушья не наблюдаются.
Если заболевание продолжает прогрессировать, то одышка появляется и в состоянии покоя. Ее интенсивность не уменьшается, даже если пациент принял сидячее положение. По мере прогрессирования заболевание вызывает другие неприятные симптомы:
- необъяснимую одышку;
- утомляемость при физической нагрузке;
- охриплость голоса;
- кашель;
- головокружение и обмороки;
- обморочные состояния;
- астению;
- нарушение сердечного ритма;
- мокроту с прожилками крови, кровохарканье;
- боль за грудиной;
- отекание стоп и голеней;
- боль в области печени.
Гипертонические признаки и приступы отека легких наблюдаются ночью или под утро. Все начинается с острой нехватки воздуха. Затем присоединяется сильный кашель с выделением кровянистой мокроты. На фоне этого больной теряет контроль, пугается и начинает хаотично двигаться. Лучший исход – неконтролируемое отхождение кала и обильное выделение светлой мочи, худший – смерть из-за тромбоэмболии или острой сердечной недостаточности.

Диагностика
Поскольку пациенты не подозревают о своем заболевании, они обращаются к врачу с жалобами на одышку. При внешнем осмотре специалист обнаруживает цианоз – синюшность кожных покровов из-за недостатка кислорода. Для оценки недостаточности дыхания врач проводит дыхательные тесты. Среди визуальных признаков у больного отмечаются изменения формы ногтей, которые становятся похожими на часовые стеклышки. Если обратить внимание на дистальные фаланги пальцев, то они приобретают форму барабанных палочек.
Чтобы подтвердить диагноз, пациенту необходимо пройти осмотр у кардиолога и пульмонолога. После осмотра и сбора анамнеза больного направляют на следующие процедуры:
- Электрокардиограмму (ЭКГ). Это исследование сердца, которое помогает выявить гипертрофию его правых отделов.
- Рентгенографию легких. На снимке этих органов врач может обнаружить возможное выбухание главного ствола легочной артерии.
- Компьютерную томографию. Результатом процедуры являются послойные снимки грудной клетки. На них врач может определить увеличение легочной артерии, заболевания легких или сердца.
- Эхокардиографию. Проводится с целью оценки скорости кровотока в системе ЛА и осмотра полостей и сосудов сердца.
- Ангиопульмонографию. Это рентгенологическое исследование сосудов легких с применением контрастного вещества. Такая процедура помогает оценить кровоток и выявить сосудистый рисунок в ЛА.
- Катетеризацию правых отделов сердца и легочной артерии. Это самый достоверный способ диагностики ЛГ. Через прокол в яремной вене к правым отделам сердца вводится зонд, с помощью которого определяется давление в легочной артерии.
Лечение легочной гипертензии
Терапия ЛГ направлена на устранение причины заболевания и снижение кровяного давления в легочной артерии. Дополнительно врачи принимают меры по профилактике тромбообразования. В качестве поддерживающего лечения пациенту назначают кислородотерапию, которая помогает восстановить насыщение крови кислородом. Медикаментозная терапия включает базисные средства и симптоматические препараты для лечения бронхолегочных или кардиологических заболеваний, сопутствующих ЛГ. Основные группы используемых лекарств:
- Дезагреганты: Аспирин. Используется для предотвращения образования внутри сосудов кровяных сгустков.
- Антагонисты кальция: Нифедипин, Дилтиазем, Амлодипин. Основные препараты базисной терапии, которые расширяют сосуды мелких капилляров сети легких.
- Антикоагулянты: Гепарин, Варфарин. Назначаются для уменьшения вязкости крови с целью профилактики тромбообразования.
- Диуретики (мочегонные): Фуросемид, Спиронолактон. Выводят лишнюю жидкость, уменьшают объем циркулирующей крови, за счет чего снижают нагрузку на сердце.
- Простаноиды: Трепростинил, Эпопростенол, Илопрост. Способствуют расслаблению сосудистой стенки.
- Антагонисты эндотелиновых рецепторов: Бозентан. Необходимы для профилактики изменения эластичности сосудистых стенок ЛА из-за ее расширения.
Хирургическое лечение
Такие радикальные методы лечения применяются в крайне тяжелых случаях ЛГ. В зависимости от состояния пациента ему могут назначить одну из следующих операций:
- Баллонная предсердная септостомия – операция по облегчению сброса крови, которая богата кислородом, внутри сердца. Это обеспечивается разницей систолического давления в долях органа. С этой целью в левое предсердие вводят катетер с лезвием, которое рассекает перегородку, и баллоном, расширяющим отверстие.
- Трансплантация легких или легких и сердца. Такая операция проводится исключительно по жизненным показаниям врачами в многопрофильных медицинских центрах. Основная проблема – нехватка доноров. Трансплантацию не проводят при хронической печеночной или почечной недостаточности, злокачественных новообразованиях, гепатите С, ВИЧ и при курении, употреблении наркотиков или алкоголя в последние полгода.
Терапия детей
Лечение ЛГ у детей проводится исключительно в условиях стационара, а у новорожденных – в реанимации. На первом этапе врачи добиваются стабилизации давления в системе сосудов легких и снижения их спазмирования. С этой целью проводятся следующие мероприятия:
- Внутривенное введение в виде инфузий Нитропруссида натрия или Толазолина с целью расслабления сосудистых стенок.
- Внутривенное вливание Адреналина или Допамина для предотвращения сердечной недостаточности.
- Введение Сурфактанта детям первых часов жизни, что необходимо для полного раскрытия у них легких.
- Экстракорпоральная мембранная оксигенация. Это вариант кислородотерапии, при котором кровь насыщают кислородом с помощью специального аппарата. Он подключается к ребенку посредством катетеров. Они и насыщают кровь кислородом и дополнительно очищают ее.
Последствия
Опасность ЛГ состоит в том, что на ранней стадии она не проявляется себя никакими симптомами. Даже первые признаки развиваются уже при более тяжелом течении заболевания. По этой причине часто развиваются осложнения ЛГ:
- правожелудочковая сердечная недостаточность с нарушениями ритма (мерцательной аритмией);
- тромбоэмболия легочной артерии;
- гипертонические кризы;
- острая или хроническая легочная недостаточность;
- смерть больного.
Прогноз и профилактика
Основное значения для дальнейшего прогноза имеет первопричина ЛГ и ее стадия, т.е. степень повышения кровяного давления в системе сосудов легких. Если организм хорошо откликается на лечение, то исход будет благоприятным. Прогноз отличается для разных форм ЛГ:
- при артериальной смертность составляет 15% от пациентов с таким диагнозом в год;
- при идиопатической выживаемость в течение 1 года составляет 68%, 3 лет – 48%, более 5 лет – 35%.
Прогноз тем хуже, чем выше и стабильнее давление в легочной артерии. Значительная часть пациентов погибает в ближайшие 5 лет при декомпенсации ЛГ. Давление в ЛА у таких больных превышает 50 мм рт. ст. Чтобы предотвратить развитие ЛГ, нужно соблюдать следующие профилактические правила:
- придерживаться принципов здорового образа жизни;
- отказаться от курения и злоупотребления алкоголем;
- контролировать свое состояние при хронических заболеваниях легких и бронхов (необходимо для раннего выявления их осложнений);
- обезопасить себя от ситуаций, которые влекут за собой стрессовое состояние;
- соблюдать режим отдыха и физической активности.










Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: