Поздние осложнения сахарного диабета 1 и 2 типов — причины развития
- Почему развиваются осложнения при сахарном диабете
- Факторы, повышающие риск осложнений
- Острые осложнения сахарного диабета
- Гипергликемические состояния
- Гипогликемия
- Хронические осложнения сахарного диабета
- Ангиопатии
- Поражение центральной нервной системы
- Последствия сахарного диабета у детей
- Лечение осложнений сахарного диабета
- Видео
Многие заболевания без лечения прогрессируют и вызывают изменения в работе всего организма. Особенно опасны осложнения у людей, больных сахарным диабетом. Нарушение обмена веществ приводит к почечной недостаточности и развитию других опасных болезней.
Почему развиваются осложнения при сахарном диабете
Причины появления сопутствующих недугов зависят от вида заболевания. При сахарном диабете I типа осложнения развиваются, когда больной не вводит своевременно инсулин.
Механизм развития осложнений:
- Количество инсулина в крови снижается, а глюкозы – увеличивается.
- Возникает сильное чувство жажды, полиурия (увеличение объема мочи).
- Концентрация жирных кислот в крови увеличивается из-за массивного липолиза (расщепления жиров).
- Все анаболические процессы замедляются, ткани больше не способны обеспечивать распад кетоновых тел (ацетона, образующегося в печени).
- Наступает интоксикация организма.
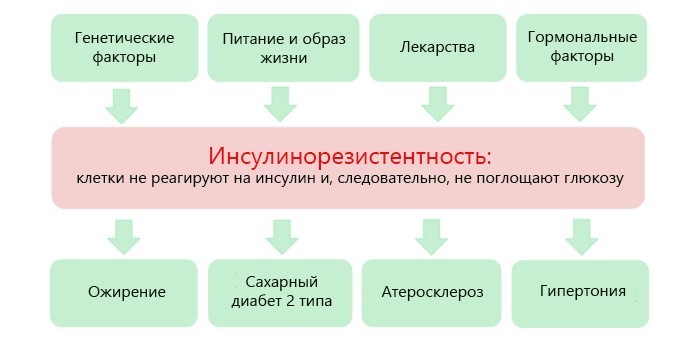
При сахарном диабете II типа (инсулиннезависимом) проблемы возникают из-за того, что больные не хотят соблюдать диету и не принимают сахароснижающие препараты. Коррекция питания обязательна при лечении хронической гипергликемии (переизбытка сахара в крови) и инсулинорезистентности (сниженной чувствительности инсулинозависимых клеток к действию инсулина).
Осложнения сахарного диабета 2 типа возникают так:
- В крови постепенно возрастает уровень глюкозы.
- Из-за переизбытка сахара начинает ухудшаться работа внутренних органов.
- Развивается внутриклеточная гипергликемия, приводящая к глюкозной нейротоксичности (нарушению функций нервной системы) и другим болезням.
Факторы, повышающие риск осложнений
Состояние больного редко ухудшается без причины. Факторы, повышающие риск осложнений при диабете:
- Генетическая предрасположенность. Риск развития осложнений у больного увеличивается в 5-6 раз, если один из его родителей страдал от сахарного диабета тяжелой формы.
- Лишний вес. Особенно это опасно при болезни 2-го типа. Регулярное нарушение диеты приводит к увеличению жировой прослойки. Специфические клеточные рецепторы уже не могут активно взаимодействовать с инсулином, и со временем их количество в тканях уменьшается.
- Употребление алкоголя. Отказаться от спиртного придется людям со всеми формами сахарного диабета, т.к. он вызывает гипогликемию, снижает тонус сосудов.
- Несоблюдение диеты. При диабете второго типа запрещено употреблять сладкие фрукты и продукты, содержащие быстрые углеводы и трансжиры (мороженое, шоколад, маргарин и т.д.). При любом типе болезни нельзя есть фаст-фуд. «Инсулиновые» диабетики должны полностью исключить сладости из рациона. Если диету не соблюдать, уровень сахара будет резко подниматься и падать.
- Отсутствие физических нагрузок. Пренебрежение зарядкой и лечебной физкультурой приводит к замедлению обмена веществ. Продукты распада слишком долго находятся в организме и отравляют его.
- Хронические сердечно-сосудистые заболевания. При гипертонии, ишемической болезни сердца, атеросклерозе восприимчивость тканей к инсулину снижается.
- Стрессы, сильные психоэмоциональные нагрузки. Адреналин, ноадреналин, глюкокортикоиды плохо сказываются на работе поджелудочной железы и выработке инсулина.
- Беременность. Ткани женского организма меньше усваивают собственный инсулин из-за активной выработки гормонов.

Острые осложнения сахарного диабета
Эти состояния опасны тем, что они развиваются быстро и внезапно, могут привести к смерти больного, сопровождаются серьезными метаболическими нарушениями. К острым осложнениям относят:
- разные формы гипергликемии;
- гипогликемию.
Гипергликемические состояния
Большое количество глюкозы в крови может убить человека с сахарным диабетом. Гипергликемические состояния предполагают госпитализацию для дальнейшего лечения. Они бывают 3 видов:
| Состояние | Причины развития | Симптомы | Основные способы лечения |
| Кетоацидоз |
|
|
|
| Гиперосмолярное состояние |
|
|
|
| Лактатацидотическая кома (лактатацидоз) |
|
|
|
Гипогликемия
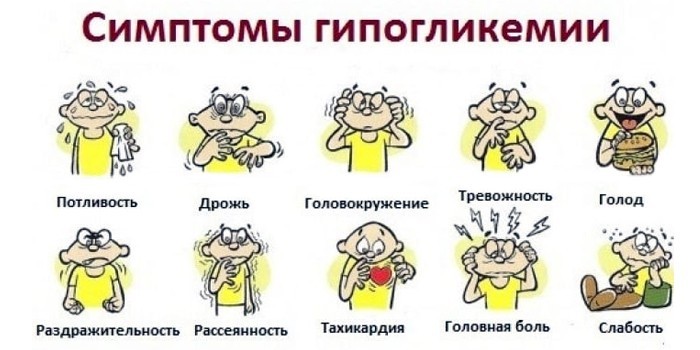
Развитие болезни провоцирует низкий уровень сахара в крови. Для нормализации состояния пациента доктора ставят капельницы с глюкозой. Гипогликемию может вызвать передозировка инсулином, алкоголь, слишком строгая диета, чрезмерные физические нагрузки. Симптомы болезни:
- агрессия, состояние беспричинного страха или тревоги;
- повышенная потливость, бледность кожных покровов;
- учащенный пульс – от 100 до 400 ударов в минуту;
- мышечная дрожь или судороги;
- тошнота, рвота;
- «двоение» в глазах;
- головная боль, сильные головокружения.
Хронические осложнения сахарного диабета
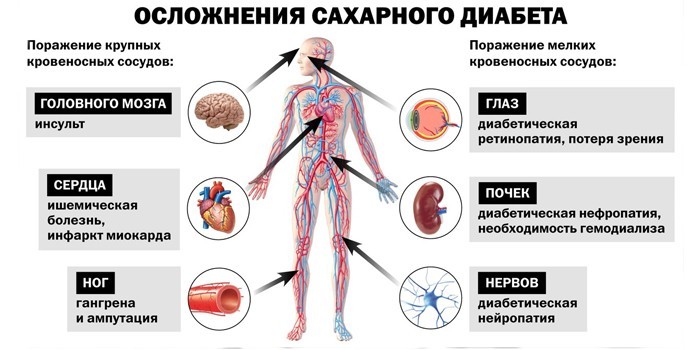
Не все проблемы при нарушениях метаболизма проявляются сразу. Ряд заболеваний возникает при длительном нарушении обменных процессов и сопутствующей интоксикации. Органы и клетки перестают выполнять свою работу. Поздние осложнения сахарного диабета I типа:
- Потеря зрения. При первичном диагностировании заболевания у 32% больных находят ретинопатию (поражение сетчатки). При отсутствии лечения у диабетика стремительно развивается катаракта, а затем слепота.
- Диабетическая нефропатия. Кровеносная система почек поражается. Они не могут нормально фильтровать плазму, и в моче появляется белок. Заболевание развивается практически бессимптомно до терминальной стадии.
- Поражение кровеносной системы нижних конечностей. Сахарный диабет 2 типа – одна из основных причин ампутации ног, не связанная с физическими травмами или авариями. Гангрена при этом недуге прогрессирует медленно. Пациент длительное время может не обращать внимание на очаги некроза, пока не потребуется ампутация стопы или всей конечности.
- Поражение центральной нервной системы (ЦНС).
- Ангиопатии.
При инсулиннезависимом диабете у больного могут развиться следующие поздние осложнения:
- Почечная недостаточность. На терминальной стадии пациенту необходима трансплантация почки.
- Поражение сердечно-сосудистой системы. Основная причина смерти больных с 2 типом диабета – инсульт или инфаркт. Сосуды сердца и мозга под воздействием избытка глюкозы начинают терять свою эластичность, на их поверхности возникают атеросклеротические бляшки.
- Проблемы с ЦНС и периферийной нервной системой.
- Нарушение кровоснабжения нижних конечностей.
- Проблемы со зрением.
Ангиопатии
Заболевания сопровождаются поражением крупных и мелких сосудов. При ангиопатиях нарушается кровообращение нижних конечностей, работы почек, глаз, сердца, мозга.
Симптомы ангиопатий:
- частое мочеиспускание;
- бледность кожных покровов;
- аритмия;
- локализованные отеки;
- снижение остроты зрения;
- нарушение координации и памяти;
- повышенное артериальное давление.
Поражение центральной нервной системы
При сахарном диабете нарушается кровоснабжение всех органов. Поражение центральной нервной системы выражается в развитии энцефалопатии. У пациентов наблюдается астения, вегетососудистая дисфункция, неврозы, судороги. Диагностировать заболевание можно с помощью МРТ и электроэнцефалографии.
Для лечения энцефалопатии при сахарном диабете назначают:
- Препараты для поддержания нормальной концентрации глюкозы в крови.
- Медикаменты для улучшения микроциркуляции крови, ноотропы.
- Лекарства, снижающие артериальное давление.
- Витамины группы В, альфа-липоевую кислоту, витамин Е для нормальной работы ЦНС.
- Седативные средства, транквилизаторы.
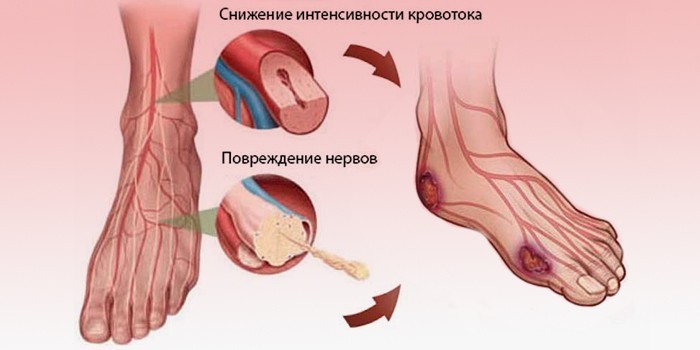
Синдром диабетической стопы
Анатомо-функциональные изменения возникают на фоне остеоартропатии, нейропатии, ангиопатии. Нарушения при диабетической стопе развиваются в дистальных отделах нижних конечностей, т.е. на пальцах и подушечках. Язвенно-некротические процессы поражают мягкие и костные ткани. Примерно 90% случаев проявления синдрома приходятся на больных сахарным диабетом 2 типа. Диабетическая стопа бывает трех форм:
- Нейропатической. Развивается на фоне диабетического множественного поражения периферических нервов (полиневропатии).
- Нейроишемической. Причиной развития этой формы болезни является ангиопатия.
- Остеоартропатической. У формы бывает 3 стадии: острая, подострая, хроническая. Причина болезни – остеопороз.
Последствия сахарного диабета у детей
Главная причина появления недуга в юном возрасте – генетическая предрасположенность. Если ребенок часто болеет вирусными заболеваниями, имеет слабый иммунитет, то он также подвержен риску развития сахарного диабета. У детей бывают следующие осложнения:
- Проблемы с работой почек. Болезнь развивается из-за того, что повышенная глюкоза повреждает фильтрующие элементы почек. Протеинурия (появление белка в моче) – основной симптом нефропатии. Пациентам с больными почками показана диета, прием нормализующих артериальное давление и липидный обмен препаратов. При инфекциях мочеполовой системы назначают антибиотики.
- Снижение остроты зрения. При высоком уровне глюкозы сосуды и нервные волокна глаза повреждаются. На фоне этих процессов ухудшается зрение. Больной жалуется на затуманивание, «мушки» перед глазами. Лечение заключается в нормализации кровоснабжения глазного дна с помощью медикаментов, снижении уровня глюкозы.
Лечение осложнений сахарного диабета
При составлении плана терапии важную роль играет состояние пациента. Основных направлений лечения три:
- Снижение уровня глюкозы. Все пациенты должны придерживаться низкоуглеводной диеты. При 1 типе болезни показана инсулинотерапия, а при 2 типе – употребление сахароснижающих препаратов.
- Компенсация обменных процессов. Для больного разрабатывают индивидуальный план питания, назначают инъекции витаминов и полезных кислот. Обязательна лечебная физкультура.
- Лечение. План терапии разрабатывается в соответствии с видом и тяжестью сопутствующей болезни. Например, инфекционные поражения конечностей или мочеполовой системы лечат антибиотиками.










Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: