Скрининг новорожденных: сроки и результаты
- Что такое скрининг новорожденных
- Сроки и место обследования
- Что обследуется
- Аудиологический скрининг новорожденных
- Обследование с помощью УЗИ
- Осмотр профильными специалистами
- Неонатальный скрининг новорожденных
- Когда проводят
- Как подготовить ребенка
- Какие патологии выявляет генетический скрининг новорожденных
- Гипотиреоз
- Муковисцидоз
- Адреногенитальный синдром
- Галактоземия
- Фенилкетонурия
- Расширенный скрининг новорожденных на наследственные заболевания
- Результаты анализов
- Видео
Каждая молодая мама хочет, чтобы малыш появился на свет здоровым, а выписка из роддома прошла быстро. Особенное волнение вызывает слово «скрининг», о сути которого население плохо информировано. Зачем и как проводится это обследование, обязательно ли оно и требует ли подготовки?
Что такое скрининг новорожденных
Массовое комплексное обследование в роддоме или детской поликлинике – такое определение дают врачи скринингу новорожденных. Получение назначения еще не говорит об отклонениях у малыша: подобной проверке подвергаются все. Целью является выявление имеющих самую большую распространенность заболеваний, имеющих наследственный или врожденный характер. Чем раньше будет выявлена патология, тем выше шанс предотвратить тяжелые осложнения и обеспечить ребенку нормальное развитие, поэтому скрининг откладывать не стоит.
Сроки и место обследования
Проведение скрининга осуществляется в роддоме или детской поликлинике, к которой прикреплен новорожденный вместе с матерью. Комплекс мероприятий носит обязательный характер и требует выполнения в первый месяц жизни ребенка, когда шансы на остановку или замедление прогрессирования тяжелых патологий максимально велики. Некоторые процедуры скрининга можно провести у детей возрастом 2-3 месяца, но анализы крови рекомендовано брать в первые 10 дней.
Что обследуется
В некоторых источниках упоминается только неонатальный скрининг новорожденных в роддоме, предполагающий взятие анализа крови на выявление генетических заболеваний, но это лишь 1 элемент большого комплекса. Для грамотной оценки состояния здоровья малыша нужны следующие мероприятия:
- аудиологическая проверка слуха новорожденного при помощи специального аудиометра;
- осмотр узкими специалистами – кроме неонатолога (педиатра для новорожденных, измеряющего рост, вес, оценивающего физическое развитие) привлекаются окулист (проверка глазного дна, воспалительных заболеваний глаз, состояния слезных путей), хирург (исключает грыжи, гемангиомы), ортопед (первоочередно осматриваются зона таза, стопы), невролог (для проверки рефлексов, предотвращения развития заболеваний нейрогенного происхождения);
- проведение ультразвуковых исследований в отношении головного мозга, шеи, тазобедренных суставов, органов брюшной полости, почек (возможно добавление иных зон по показаниям врача).
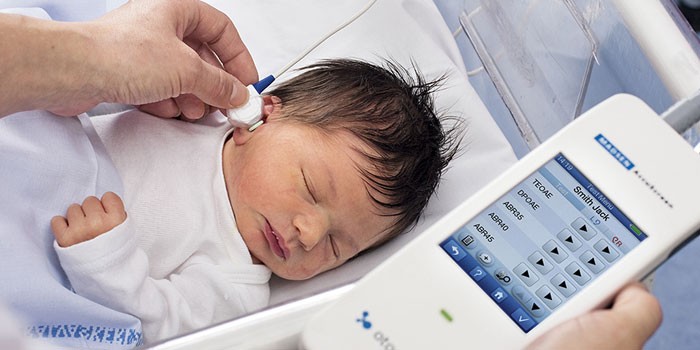
Аудиологический скрининг новорожденных
На 3-4 сутки (2–6 неделя у недоношенных) жизни младенца необходимо провести проверку слуха, который крепко связан с речевой функцией. Аудиоскрининг осуществляется при помощи электроакустического зонда: тонкой трубки, присоединенной к компьютеру, и имеющей сверхчувствительный микрофон на конце. Сам метод обследования простой:
- Малыш находится в полной тишине, по возможности – спит. Сосание пустышки в этот момент недопустимо.
- Врач вводит зонд в наружный слуховой проход новорожденного: это не больно и длится всего 1,5 минуты.
- Через микрофон в ухо проходят звуки разной частоты и прибор фиксирует «ответ»: колебания волосковых клеток в улитке.
По результатам аудиоскрининга врач определяет наличие повышенного риска тугоухости и глухоты, но у большинства детей все нарушения проявляются только на 2-м году жизни, поэтому процедура считается не самой эффективной. При выявлении проблем в зависимости от степени их тяжести возможен своевременный подбор слухового аппарата или назначение кохлеарной имплантации, что предотвратит отклонения речевой функции. Следующий этап аудиоскрининга назначается новорожденным, входящим в группы риска – у них:
- недостаточная масса тела;
- недоношенность;
- возможна наследственная тугоухость;
- наблюдалась асфиксия (кислородное голодание) во время появления на свет;
- мать испытывала тяжелый токсикоз или гестоз;
- мать переболела вирусными или инфекционными заболеваниями;
- мать во время беременности принимала токсичные для плода антибиотики.
Какие бы результаты ни были получены на 1-м этапе скрининга, новорожденным, входящим в данные группы риска, следует до достижения 3-месячного возраста пройти обследование у сурдолога (узкий специалист по слуху). Аналогичная рекомендация для детей, имеющих неудовлетворительный результат аудиоскрининга, но раньше – когда малышу исполнится месяц. После будет назначен 2-й этап проверки – когда грудничок достигнет годовалого возраста. Если подтвердится наличие проблем со слухом, родителей с ребенком направят в реабилитационный центр.
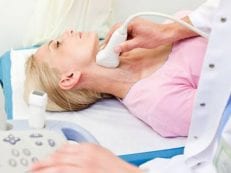
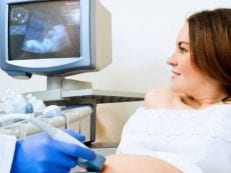
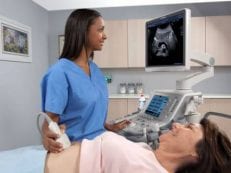
Обследование с помощью УЗИ
В первом месяце жизни (при подозрениях на наличие патологий – раньше) новорожденному показано прохождение ультразвукового исследования головного мозга, брюшной полости и области таза. Особенности такого скрининга:
- Нейросонография – помогает выявить нарушения, возникшие в внутриутробном периоде или после рождения, особенно перинатальную патологию центральной нервной системы, характерную грудничкам. Среди проблем, которые можно обнаружить, значатся кисты, внутричерепные кровоизлияния, гидроцефалия, пороки развития. На основании результатов УЗИ головного мозга можно составить схему эффективного своевременного лечения, предотвратив развитие тяжелых осложнений. Исследование проводят через не заросший большой родничок.
- УЗИ таза – помогает увидеть дисплазию и вывих тазобедренных суставов, появляющиеся во внутриутробном периоде или при прохождении малыша через родовые пути. Благодаря своевременному выявлению данных патологий можно провести коррекцию, способствующую полному восстановлению опорно-двигательного аппарата, предотвратить ранний артроз, инвалидность.
- УЗИ брюшной полости – врач проверяет пропорциональность печени, поджелудочной железы, желчного пузыря, 12-перстной кишки, соответствие возрастной норме, наличие или отсутствие врожденных заболеваний, кист, опухолей, патологий развития для предотвращения их прогрессирования.
- УЗИ шейного отдела – если у малыша наблюдались родовые травмы, мышечная кривошея. Целью процедуры является устранение кровоизлияний в оболочки спинного мозга, подвывихов позвонков, пока восстановление мышечного тонуса и кровообращения возможно в полной мере.
- УЗИ почек – для предотвращения развития возможных врожденных патологий мочевыделительной системы, назначается по показаниям.
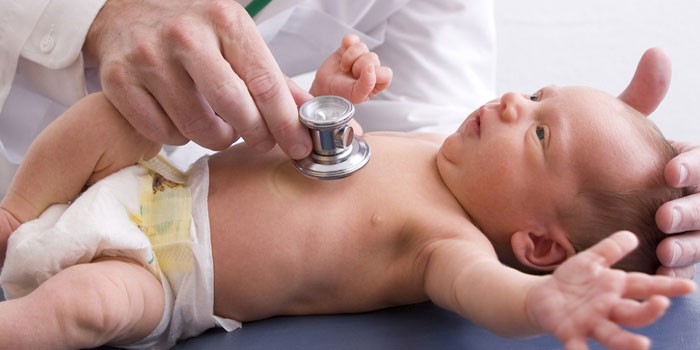
Осмотр профильными специалистами
Всем новорожденным показана первичная оценка педиатром или неонатологом после появления на свет в роддоме, а после, в первый месяц жизни необходимо пройти проверки у узких специалистов. Происходит это в детской поликлинике, к скринингу привлекаются:
- окулист проводит осмотр для выявления врожденных патологий зрения и заболеваний глаз;
- хирург оценивает состояние опорно-двигательного аппарата на предмет наличия грыж, доброкачественных опухолей, у мальчиков осматривает развитие наружных половых органов;
- ортопед проверяет новорожденного на косолапость, вывих бедра;
- невролог диагностирует состояние нервной системы (для выявления патологий).
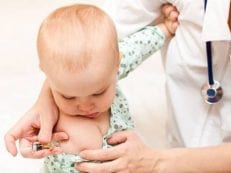
Неонатальный скрининг новорожденных
По рекомендации Всемирной организации здравоохранения (ВОЗ) в России такая процедура практикуется уже 15 лет, инициатором выступает государство. Неонатальный скрининг — это массовое обследование новорожденных, проводящееся бесплатно почти сразу после появления малыша на свет для выявления генетических заболеваний при помощи исследования анализа крови. Благодаря этому можно начать раннее лечение врожденных патологий, что повышает шансы на благоприятный исход.
Когда проводят
Скрининг следует выполнить в первые дни жизни, чтобы он не доставил малышу дискомфорта и чтобы выявить все патологии максимально своевременно. Слишком рано (1-3 день) процедуру не проводят ввиду высокого риска получить ложноположительный или ложноотрицательный результат, но и позже 10-го дня тоже нежелательно брать кровь на анализ. Точные сроки неонатального скрининга:
- Доношенным детям показан анализ на 4-ый день.
- Недоношенным назначают на 7-10 сутки.
Кровь берут в роддоме, но если маму с новорожденным выписали рано (на 3-ий день), можно сделать это в поликлинике или дома (выезжает медсестра). Не исключено и проведение скрининга в стационаре (для больных, недоношенных младенцев). Если ребенок не прошел процедуру, педиатр должен рассказать родителям, где и как ее можно сделать. При желании можно отказаться от неонатального скрининга новорожденных: для этого следует написать специальное заявление в медицинском учреждении, где вам будет предложено данное исследование.
Как подготовить ребенка
При проведении неонатального скрининга новорожденного осуществляется забор периферийной крови из пятки или пуповины, в редких случаях (по отдельным показаниям) – из вены. Если исследование назначили грудничку возрастом 3 месяца и старше, кровь берут из пальца. Желательно проводить анализ натощак (утром), либо покормить малыша последний раз за 3 часа до скрининга. Перед забором крови ножку моют с мылом, обрабатывают спиртом и протирают насухо.
Какие патологии выявляет генетический скрининг новорожденных
Взятую у малыша кровь специалист наносит на специальный фильтрованный бланк, где находится 5 ячеек. Высохшие пятна будут рассматриваться в медико-генетической лаборатории, что потребует около 10 суток. Неонатальный скрининг может выявить большое количество заболеваний, но приказом ВОЗ была определена необходимость проводить проверку на следующие патологии:
- Муковисцидоз.
- Фенилкетонурия.
- Гипотиреоз.
- Галактоземия.
- Адреногенитальный синдром.
Гипотиреоз
Данное заболевание, характеризующееся частичным или абсолютным выпадением функций щитовидной железы, проявляется уже в первые дни жизни новорожденного. В основе патологии лежит недостаток тиреоидных гормонов, обусловленный нарушением их биосинтеза. К причинам относят внутриутробное повреждение щитовидной железы и незрелость гипоталамо-гипофизарной системы. При усилении стимуляции работы щитовидки тиреотропным гормоном гипофиза наблюдаются ее гипертрофия (увеличение) и гиперплазия (разрастание тканей). Клиническая картина:
- задержка развития нервной системы (приводит к умственной отсталости);
- проблемы с ростом и биологическим созреванием ребенка;
- функциональные изменения большинства внутренних органов;
- трофические нарушения кожи.
Ярко выраженная симптоматика наблюдается у грудничков в возрасте 3-6 месяцев, но у некоторых детей гипотиреоз дает о себе знать позже – при достижении возраста в 2-7 лет. Выраженность клинических проявлений зависит от тяжести тиреоидной недостаточности, насторожить молодых родителей могут:
- большой вес малыша при рождении (4 кг и более);
- незрелость при доношенной беременности;
- длительные явления желтухи (пожелтение кожных покровов и белков глаз);
- холодные кожные покровы;
- увеличение родничков;
- плохое сращение костей черепа;
- метеоризм, запоры;
- плохая прибавка веса.
Лечение пожизненное, предполагает обязательное восполнение дефицита гормонов через прием L-тироксина (синтетический аналог). Дозировка препаратов для заместительной терапии подбирается индивидуально. При отсутствии своевременного лечения гипотиреоза в первые полгода жизни младенца прогноз для психофизического развития неблагоприятный: отставание в интеллекте сохранится, не исключена тяжелая форма болезни – кретинизм (необратимое поражение головного мозга).
Муковисцидоз
Большое распространение данное заболевание получило в Европе – в России его диагностируют только у каждого 5000-ого (по иным данным – у каждого 10000-го) новорожденного. Муковисцидоз обуславливается мутацией гена, при которой нарушаются структура и функции белка, названного трансмембранным регулятором муковисцидоза. Итогом такой мутации становится сгущение выделений желез внешней секреции, затруднение их вывода и изменение физико-химических свойств. На основании этого происходят:
- изменения в органах дыхания, поджелудочной железе, желудочно-кишечном тракте (еще во внутриутробном периоде);
- расширение выводных протоков экзокринных желез, разрастание железистой ткани;
- снижение активности ферментов кишечника, поджелудочной железы.
Методика лечения зависит от клинической картины муковисцидоза (преобладает кишечно-легочная), терапия подразумевает пожизненный прием ферментов, симптоматических препаратов, составление диеты. Прогноз неблагоприятный, поскольку согласно статистическим данным в России продолжительность жизни человека с таким диагнозом составляет 28-30 лет, в Европе – 40 лет. Симптоматика муковисцидоза у новорожденных:
- закупорка просвета кишечника густыми каловыми массами – меконий (у 20% детей);
- вздутие живота;
- рвота желчью;
- бледность и сухость кожи;
- вялость;
- заворот кишок, перфорация (сквозное нарушение целостности) стенок;
- длительная желтуха;
- соленый привкус пота;
- плохая прибавка веса;
- жирный, зловонный стул.
После ребенок отстает в физическом развитии – имеет худые конечности, деформацию концевых фаланг пальцев («барабанные палочки»). Кожа остается сухой и бледной, с серым оттенком. Детей с муковисцидозом беспокоят одышка, частый кашель с отделением вязкой мокроты, бронхолегочные болезни. Не исключены увеличение печени, тахикардия, синюшность носогубного треугольника.
Адреногенитальный синдром
В основе патологии лежит дисфункция коры надпочечников, которые отвечают за выработку большого количества гормонов, особенно кортизола и альдостерона, вырабатывающегося в малом объеме. Одновременно происходит избыточный синтез 17-кетостероидов, имеющих андрогенные свойства. На фоне неполноценности ферментной системы из-за генетического дефекта фермента, принимающего участие в формировании и выработке стероидных гормонов, происходит неправильное формирование половых органов. Клиническая картина зависит от формы болезни:
- Вирильная – симптоматика обусловлена анаболическим (ускорение синтеза белков) и вирилизующим (формирование мужских черт) действием андрогенных гормонов. У девочек проявляется псевдогермафродитизмом: гипертрофия клитора, по форме похожего на половой член (в редких случаях сложно даже определить пол новорожденного), увеличение больших половых губ, но недоразвитость малых, влагалища и матки. У мальчиков проявляется адреногенитальный синдром позже, в возрасте 2-х лет: значительное увеличение полового члена, его частое эрегирование, чрезмерное оволосение, активное физическое развитие, но яички инфантильны. Девочки в этом возрасте же похожи на мальчиков. По мере взросления дети обоих полов останавливаются в росте, получают коренастое телосложение.
- Сольтеряющая – встречается у 1-ого новорожденного из 1200, чаще наблюдается у мальчиков. Проявляется регулярными срыгиваниями, снижением массы тела, приступами рвоты, низким артериальным давлением. Постепенно могут развиться гиперкалиемия (избыток солей калия), судороги, цианоз (выражается стабильным посинением кожных покровов). Нарушение водно-электролитного баланса может привести к летальному исходу.
- Гипертоническая – является самой редкой формой, сочетает в себе признаки вирилизации и стойкую артериальную гипертензию (высокое давление), дополненные нарушениями работы почек, изменениями в сосудах глазного дна.
Для всех форм адреногенитального синдрома актуальна коричневая пигментация кожных покровов, в анализах крови наблюдается высокий уровень кортикотропина. Лечение подразумевает обязательное назначение гормонов, преимущественно кортикстероидных, на начальном этапе вводящихся (внутримышечно) в больших дозах. Терапия систематическая, зачастую носит пожизненный характер.
Галактоземия
У данной наследственной патологии, связанной с обменными процессами, невысокая частота возникновения, но тяжелые последствия. Болезнь характеризуется нарушением обмена веществ ввиду проблем с преобразованием галактозы (поступает из молочного сахара – лактозы) в глюкозу:
- Реакция не завершается на последнем этапе, поскольку произошла мутация структурного гена, отвечающего за выработку фермента галактозо-1-фосфатуридилтрансферазы.
- Не превращенная полностью галактоза накапливается вместе со своей производной в тканях и крови.
- Организм подвергается токсическому воздействию избытков галактозы, поражаются центральная нервная система, печень, хрусталик глаза. Одновременно головной мозг не получает нужного количества глюкозы, которая является питательным веществом для него.
Наличие галактоземии у новорожденного будет обнаружено уже в первые дни жизни, поскольку он отказывается от грудного молока, а после каждого приема пищи наблюдается рвота. Клиническая картина дополняется следующими симптомами:
- падение массы тела;
- желтуха (ввиду токсического поражения печени, при котором увеличивается уровень билирубина);
- судороги, непроизвольные движения глазных яблок (нистагм), снижение тонуса мышц;
- отставание психического и физического развития.
У некоторых форм течение бессимптомное, но отмечается склонность к болезням печени. На поздних стадиях галактоземии развиваются умственная отсталость, катаракта (помутнение хрусталика, расстройства зрения). Возможно появление непереносимости молока. Заболевание опасно угрозой жизни, поэтому требует раннего начала лечения, подразумевающего:
- диету с отказом от молока;
- вливания плазмы, дробные гемотрансфузии (переливания крови);
- назначение АТФ, кокарбоксилазы, оротатата калия, витаминных комплексов.
Фенилкетонурия
Заболевание из категории ферментопатий – которые развиваются по причине полного отсутствия или низкого уровня определенных ферментов в организме. Фенилкетонурия связана с нарушением метаболизма кислот, что зачастую выглядит так:
- В организме наблюдается дефицит печеночного фермента фениланин-4-гидроксилазы: плохо вырабатывается или отсутствует совсем.
- Нарушается механизм превращения фениланина (ароматической альфа-кислоты, преимущественно поступающей с пищей) в тирозин.
- Ввиду метаболического блока происходит накопление данной аминокислоты и ее метаболитов, имеющих токсические свойства: фенилпровиноградной и фениломолочной кислот, фенилэталамина, ортофенилацетата.
- Поражается центральная нервная система (ЦНС), нарушается метаболизм липидов в головном мозге, что сказывается на умственном развитии новорожденного. Полностью патогенез (механизм развития) фенилкетонурии не изучен.
Самым ярким проявлением данного заболевания является фенипировиноградная олигофрения: умственная отсталость, задержка или неполное развитие психики ввиду патологии головного мозга. Затрагиваются речь, моторика, воля, эмоции, интеллект. Симптоматика болезни у новорожденного:
- интенсивная рвота, вялость с резкими вспышками злобы (у детей постарше) или повышенная возбудимость;
- специфический запах мочи и пота;
- тремор (дрожь) конечностей;
- эхопраксия (непроизвольное повторение движений окружающих);
- эхолалия (повторение речи);
- судороги;
- частые эпилептические приступы, не поддающиеся терапии;
- идиотия (почти полное отсутствие мышления и речи – для тяжелой формы).
Фенилкетонурия поддается лечению, если для новорожденного сразу после скрининга исключить контакт с пищей, содержащей фениланин. При позднем начале терапии нельзя устранить уже имеющиеся нарушения головного мозга. Лечение подразумевает строгую диету (зачастую она пожизненная, но может длиться до полового созревания), составленную индивидуально. Мягкие формы поддаются воздействию кофактора (небелкового соединения) пораженного фермента, предполагается использование заместительной терапии (в разработке).
Расширенный скрининг новорожденных на наследственные заболевания
Генетически обусловленных болезней современными врачами насчитывается около 500 – упомянутые в бесплатном неонатальном скрининге новорожденных выбраны как самые распространенные и поддающиеся раннему лечению. По необходимости методом тандемной масс-спектрометрии (ТМС) можно провести диагностику еще 36 наследственных заболеваний (в списке 37, поскольку присутствует фенилкетонурия, проверяемая в бесплатном комплексе). Среди них:
- недостаточность биотинидазы;
- лейциноз (болезнь с запахом кленового сиропа у мочи);
- метилмалоновая ацидемия;
- аргининемия (недостаточность аргиназы).
Большая часть заболеваний, проверяемая в расширенном скрининге новорожденных, основана на дефиците определенных элементов в организме, поскольку методика базируется на выявлении изменения концентрации метаболитов. По современному методу можно увидеть более 100 соединений в микроколичествах биоматериала. Схема проведения обследования аналогична классической, но расширенный скрининг платный, если без направления участкового, делается в частном медицинском учреждении. Стоимость процедуры – около 5000 р.

Результаты анализов
Итоги генетического исследования становятся известны через 10 дней – это примерный срок, который может сократиться или растянуться до 3 недель. Родителей не всегда уведомляют о результатах: если из указанных 5 патологий ни одной не найдено, врач делает запись в медицинскую карточку новорожденного и на этом скрининг завершается. Если патологии обнаружены, родителям позвонят из поликлиники и попросят прийти на повторную сдачу анализа, чтобы подтвердить или опровергнуть диагноз.






Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: