Ишемический инсульт головного мозга — причины, симптомы и лечение
Нарушение мозгового кровообращения – одна из самых серьезных патологий. Опасность инсульта состоит в том, что случается он неожиданно и приводит к тяжелым последствиям, вплоть до смерти. Предотвратить развитие болезни поможет регулярная диспансеризация, а улучшить прогноз лечения – своевременное обращение к врачу.
Что такое ишемический инсульт
Головной мозг отвечает за работу всех систем организма. Чтобы орган функционировал правильно, ему необходимо регулярное поступление кислорода с кровью.
Недостаточное кровоснабжение органа приводит к повреждению и отмиранию нейронов, нарушению их функций. Такое состояние диагностируется как инфаркт головного мозга. Если вовремя начать лечение (через 3-6 часов после удара), удается восстановить кровообращение и предотвратить некроз клеток, избежать тяжелых последствий.
От инсульта в России ежегодно погибает около 150 тысяч человек. Раньше нарушение мозгового кровообращения фиксировалось только у пожилых пациентов, но за последнее десятилетие болезнь помолодела и встречается среди людей 45-55 лет.
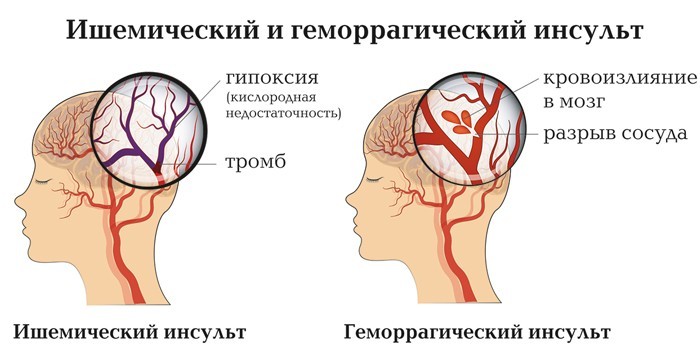
Классификация
Симптомы и последствия ишемического инсульта зависят от его вида. По области поражения инфаркт мозга подразделяется на такие классы:
- Правосторонний. Психоэмоциональная сфера больного остается в пределах нормы. Наблюдается потеря двигательной активности с правой стороны. Функции рук и ног плохо поддаются восстановлению.
- Левосторонний. Последствие инсульта головного мозга – паралич левой стороны. Движение конечностей утрачивается незначительно и может полностью восстановиться после лечения. Дополнительно страдает речь и память пациента.
- Мозжечковый. Сопровождается признаками поражения продолговатого мозга – тошнотой, головокружением. Из-за недостаточного кровоснабжения мозжечка после инсульта наблюдается нарушение координации.
- Обширный. Приступ вызывает отек головного мозга. Имеет неблагоприятный прогноз и в 80% случаев приводит к полной парализации или смерти.
- Транзиторная атака. Поражается небольшая часть мозга, а все симптомы приступа проходят через 24 часа.
В зависимости от причины появления нарушения кровообращения выделяют такие виды ишемического инсульта:
- Лакунарный. Встречается в 20% случаев у пациентов с сахарным диабетом или гипертонией.
- Кардиоэмболический. Возникает тромбозов других органов. Составляет 22% от общего числа инсультов.
- Атеротромботический. Бывает у 34% больных с атеросклерозом артерий.
- Инсульт, возникший по редким причинам. Составляет 15% от всех случаев. Развивается на фоне стеноза артерий, брадикардии, из-за расслоения стенок сосудов.
- Неизвестного происхождения. Диагностируется у 9% людей. Причины острой недостаточности кровоснабжения остаются неизвестными.
По степени тяжести состояния больного выделяют такие стадии инсульта:
- Легкая – вариант малого инфаркта мозга. Неврологические дефекты отсутствуют или незначительны. Спустя 3-4 недели после лечения пострадавший полностью восстанавливается.
- Средняя. Расстройства сознания отсутствуют, но наблюдаются шаткая походка, паралич одной стороны тела, нарушение речи или памяти.
- Тяжелая. Характеризуется такими последствиями: полный паралич, кома, амнезия. В 80% случаев заканчивается летальным исходом.
Симптомы
Подготовиться к удару невозможно, признаки инсульта появляются внезапно. Реже происходит постепенное наращивание симптомов, которые усиливаются за несколько минут или часов.
Распознать приступ помогают такие симптомы ишемического инсульта:
- онемение лица;
- резкая мигрень;
- отсутствие глотательного рефлекса;
- проблемы с речью;
- нарушение чувствительности половины или всего тела;
- дезориентация;
- тошнота, рвота;
- нистагм – непроизвольное движение глазных яблок;
- нарушение сознания;
- двоение перед глазами;
- судороги конечностей;
- повышение температуры до 27,5-38°С.
Часто симптомы ишемии мозга проявляются комплексно. Для экстренной диагностики инсульта проведите простой тест:
- Попросите человека оскалить зубы или улыбнуться. При остром нарушении кровообращения наблюдается паралич половины лица – улыбка становится перекошенной.
- Поднимите руки пострадавшего и попросите его удерживать их на весу. При инсульте одна конечность опустится.
- Предложите пострадавшему сказать простую фразу или назвать свое имя. Если его речь несвязная, наблюдается нарушение сознания, срочно вызывайте скорую помощь.
Причины
Ишемический инсульт головного мозга часто является следствием системных заболеваний. Способствуют развитию патологии такие причины:
- Атеросклероз. Высокий уровень холестерина в крови приводит к образованию на стенках артерий бляшек. Они сужают просвет кровеносных сосудов и образуют тромбы.
- Заболевания сердца – артериальная гипертензия, аритмия, врожденные или приобретенные пороки миокарда, сердечная недостаточность. Они приводят к снижению тонуса и истончению стенок кровеносных сосудов.
- Болезни позвоночника. Частая причина ишемического инсульта – остеохондроз шейных отделов. При длительном отсутствии лечения из-за нарушения трофики тканей и слабости связочно-мышечного аппарата происходит смещение позвонков. Они сдавливают артерии и сосуды, идущие к мозгу, и приводят к нарушению кровообращения в органе.
- Сосудистые патологии – тромбоэмболия, васкулит, дисплазия артерий. Способствуют истощению сосудов, образованию тромбов.
- Лакунарный инсульт головного мозга - признаки и проявления болезни, медикаментозная терапия и последствия
- Восстановление зрения после инсульта - показания к операции, терапия лекарствами и народными средствами
- Классификация инсультов головного мозга по степеням - ишемических, геморрагических и апоплексических
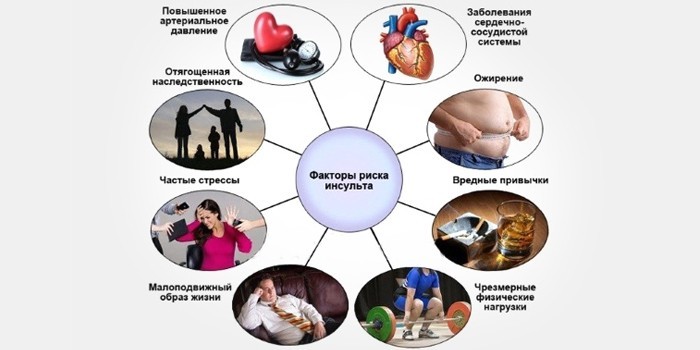
Кроме общих причин, выделяют такие факторы риска:
- повышенная свертываемость крови;
- сахарный диабет;
- злоупотребление алкоголем;
- курение;
- стресс;
- старческий возраст;
- ожирение;
- наследственная предрасположенность;
- малоподвижный образ жизни;
- неконтролируемый прием лекарственных препаратов.
Последствия инсульта
Осложнения проявляются после угасания острого периода (через 4-28 дней). В зависимости от выраженности и тяжести симптомов выделяют три варианта инсульта:
- Благоприятный. Сознание восстанавливается через 3-24 часа после приступа. Тяжелые последствия закупорки сосудов отсутствуют или проходят после курса реабилитации.
- Перемежающийся. Пострадавший имеет шанс на восстановление большей части нарушенных функций мозга – вернуть слух, речь, двигательную активность.
- Прогрессирующий. Сознание пострадавшего возвращается через несколько суток или пациент длительное время остается в коме. Такой тип инсульта плохо поддается лечению и чаще заканчивается полной парализацией или летальным исходом.
Встречаются такие симптомы и последствия ишемического инсульта:
- Расстройство речи. Бывает при повреждении левой доли мозга. Больной говорит бессвязно, не понимает речи окружающих. Иногда наблюдаются проблемы только с произношением отдельных слов.
- Снижение интеллекта. При обширных кровоизлияниях в мозг или длительном отсутствии лечения возможно слабоумие. У остальных больных ухудшается память, рассеивается внимание, появляются психические проблемы – боязнь остаться в одиночестве, депрессия.
- Нарушение зрения и слуха. Полная слепота и глухота наблюдаются редко. Чаще пациент страдает от тугоухости, его беспокоят мошки перед глазами, снижение остроты зрения.
- Нарушение координации. Проявляются неуверенной походкой, пошатыванием при ходьбе, головокружением. При резком наклоне или повороте тела человек может упасть.
- Слабость конечностей. Нарушение чувствительности и атрофия мышц – частые последствия инсульта. У некоторых пациентов наблюдается парез только одной половины тела, у других наступает полная инвалидность. Для восстановления подвижности проводят курсы лечебной гимнастики и массажа.
- Проблемы с глотанием. Человеку трудно принимать не только твердую, но и жидкую пищу. Такие последствия чреваты развитием аспирационной пневмонии и могут привести к летальному исходу.
- Эпилепсия. Встречается у 10% пациентов после инсульта.

Диагностика
Чтобы улучшить прогноз лечения, при появлении опасных симптомов пострадавшего необходимо сразу доставить в больницу. Для выбора лечебной тактики назначают такие методы диагностики:
- Физикальное обследование. Помогает оценить функции сердечно-сосудистой и дыхательной системы, определить пульс и артериальное давление.
- Допплерография. Метод позволяет визуализировать артерии и исследовать их проходимость.
- КТ (компьютерная томография) с внутривенным контрастированием или ангиография. Помогает обнаружить сужение просвета артерий, наличие тромба или других изменений в сосудах.
- ЭКГ (электрокардиография). Проводится для исключения сопутствующих болезней сердца.
Исследования помогают дифференцировать ишемический инсульт с такими заболеваниями:
- эпилепсия;
- злокачественные опухоли;
- инфекционное поражение оболочек мозга;
- геморрагический инсульт.
Лечение
Чем быстрее поставлен диагноз, тем лучше будет прогноз лечения. Если попасть в терапевтическое окно, опасных последствий можно избежать. Это период от начала кислородного голодания мозга (появления первых симптомов) до развития необратимых нарушений – 3-6 часов после приступа.
Оно начинается в машине скорой помощи и продолжается в условиях интенсивной терапии. В задачи базисного лечения входит стабилизация больного и поддержка работы жизненно важных органов. Терапия включает такие действия:
- санация дыхательных путей, подключение пострадавшего к аппарату ИВЛ (искусственной вентиляции легких) при нарушении дыхания;
- контроль за температурой тела и давлением;
- поддержание оптимального водно-щелочного баланса в организме;
- купирование судорог;
- регуляция сердечной деятельности посредством внутривенного введения лекарств.
Специфическая терапия помогает восстановить кровообращение, предотвратить развитие необратимых последствий. В лечение входят такие методы:
- медикаментозную терапию;
- физиопроцедуры;
- хирургическое вмешательство, направленное на восстановление кровообращения и реконструкцию сосудов.
Медикаментозное лечение
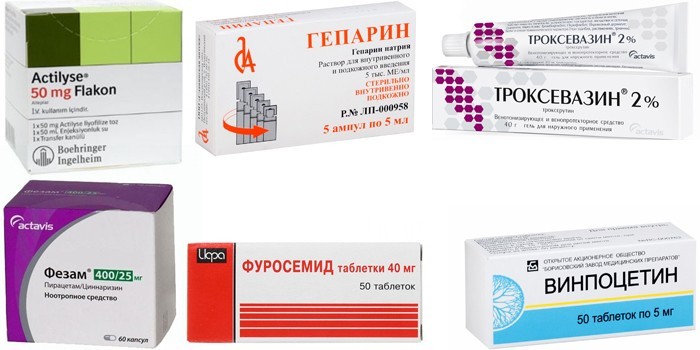
Для снятия симптомов, устранения застоя крови и последствий инсульта назначают такие группы лекарств:
- Тромболитики – Актилизе, Гемаза. Используются в первые 3-6 часов после приступа для растворения тромбов и восстановления кровообращения мозга.
- Ноотропы – Фезам, Семакс, Пирацетам, Церебролизин. Уменьшают отек головного мозга, защищают нейроны от повреждения. В период восстановления ноотропы улучшают процессы концентрации внимания и памяти.
- Антикоагулянты – Гепарин, Клопидогрель. Назначают для предотвращения повторного образования тромба, разжижения крови. Препараты противопоказаны при наличии кровотечений и геморрагическом инсульте.
- Диуретики – Фуросемид, Торасемид. Выводят из тканей лишнюю жидкость, способствуют снятию отека мозга.
- Ангиопротекторы – Троксевазин. Восстанавливают проницаемость сосудов, предотвращают микротромбоз.
- Вазоактивные средства – Кавинтон, Винпоцетин. Улучшают кровообращение в ишемических тканях мозга, помогают восстановить утраченные функции нейронов.
- Метаболические препараты – Милдронат, Актовегин. Способствуют усилению кровообращения и тканевого обмена.
- Объемозамещающие средства – Альбумин, Реополиглюкин. Нормализуют гемодинамику, восполняют недостающий объем жидкости в организме.
Восстановительный период после инсульта
Реабилитация помогает пациентам вернуть утраченные двигательные функции, речь и устранить другие последствия инсульта. Восстановительный период делится на 3 этапа:
- Острый – первые 3-4 недели. Реабилитацию проводят в условиях интенсивной терапии. Назначают постельный режим, медикаментозное лечение.
- Ранняя восстановительная стадия – 6 месяцев после приступа. Пострадавшему прописывают диету. Из рациона исключают острые, жареные, копченые блюда и соль. Для возвращения двигательных навыков назначают лечебную физкультуру (ЛФК).
- Поздний восстановительный период – через год после приступа. Проходит амбулаторно или в специальных реабилитационных центрах.
Устранить последствия инсульта и улучшить прогноз помогают такие методы:
- Кинезитерапия – лечение положением. Пострадавшие конечности фиксируются на время в лангете. Назначается для устранения болей и после операций.
- Массаж. Процедура улучшает кровообращение в тканях, помогает вывести лишнюю жидкость из организма.
- Рефлексотерапия. Иглоукалывание назначается при спастических состояниях. Процедура ускоряет задачи лечебной гимнастики и положительно влияет на нервную систему.
- ЛФК. Упражнения способствуют повышению тонуса мышц, укрепляют дыхательную и сердечно-сосудистую систему. Помогают вернуть подвижность пострадавшей руки или ноги.
- Работа с логопедом-афазиологом. Назначается для восстановления речи. Врач заново учит пациента говорить, формирует связочно-двигательные навыки. Назначает упражнения на артикуляцию и фонацию.
- Психотерапия. Посещение психолога помогает стабилизировать эмоциональный фон, избежать депрессии. Занятия проходят индивидуально или в группах с другими пациентами.
Прогноз и профилактика
Смертность от инсультов в мире составляет около 100-175 человек в год.
Из выживших только 20% имеют благоприятный прогноз: им удается избежать тяжелых последствий. Полными или частичными инвалидами на всю жизнь остаются 50% пациентов.
Для предупреждения инсульта, придерживайтесь таких правил:
- Следите за своим питанием. Откажитесь от жирной пищи, фаст-фуда. Ограничьте потребление соли.
- Регулярно проходите профилактический осмотр. Вовремя лечите заболевания.
- Избавьтесь от лишнего веса.
- Ведите активный образ жизни. Чаще гуляйте на свежем воздухе, займитесь физкультурой.
- Откажитесь от алкоголя, курения.
Чтобы предупредить повторный удар, придерживайтесь таких рекомендаций:
- своевременно посещайте кардиолога;
- принимайте прописанные препараты четко по графику;
- контролируйте артериальное давление;
- придерживайтесь диеты.











Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: