Фибромиалгия – симптомы и лечение синдрома
- Что такое фибромиалгия
- Механизм развития заболевания
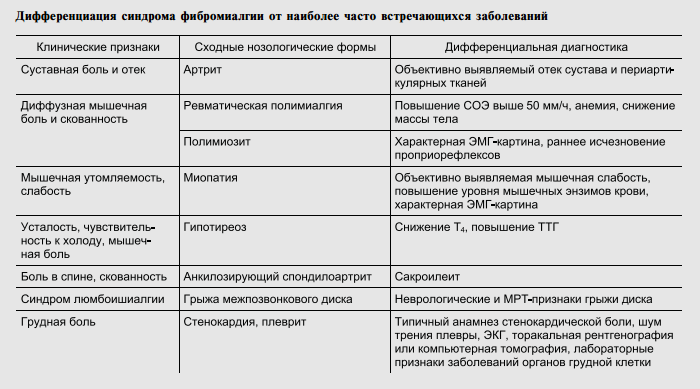
- Как проявляется синдром фибромиалгии
- Сопутствующие функциональные расстройства
- Гипотезы возникновения фибромиалгии
- Диагностика
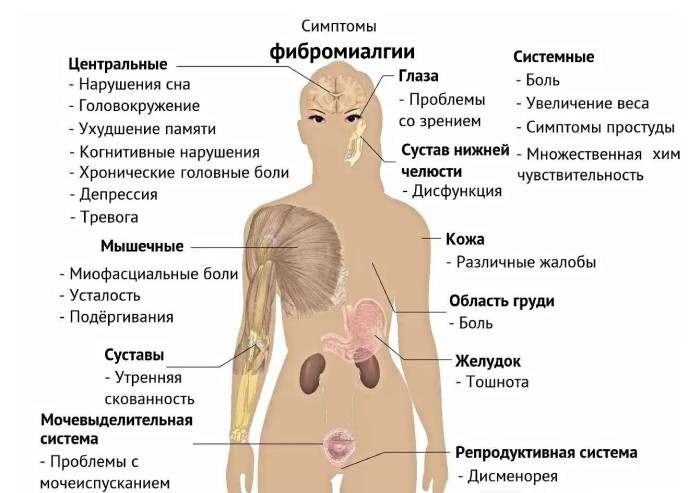
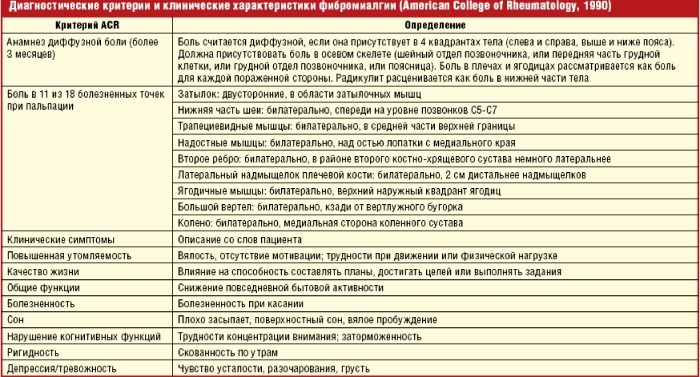
- Критерии установления диагноза
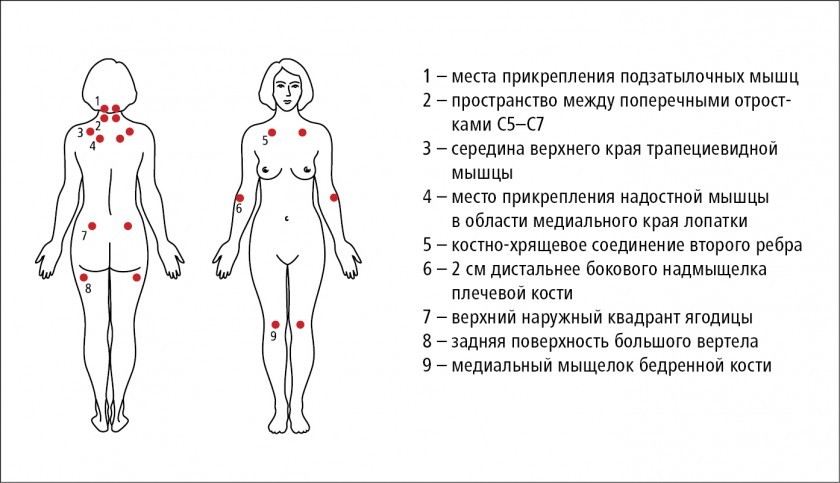
- Болевые точки при фибромиалгии
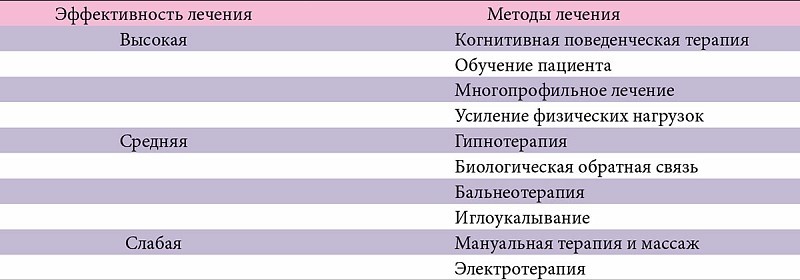
- Лечение фибромиалгии
- Медикаментозная терапия
- Физиолечение
- Нетрадиционные методы
- Прогноз при фибромиалгии
- Видео
Когда больно стоять, сидеть, двигаться, даже облокачиваться о стол, пожимать чью-то руку, появляется повод заподозрить фибромиалгию. При этом заболевании немеют губы, язык, возникают жар, жжение во рту. Когда ослабевает одна боль, появляется другая, третья – и причина их неизвестна. Патология встречается у 5% населения планеты.
Что такое фибромиалгия
Хроническая скелетно-мышечная боль во всем теле непонятного происхождения – это фибромиалгия (fibromyalgia). У пациентов ноют мышцы, мягкие ткани вокруг них, места крепления сухожилий к костям. Патологию часто сопровождают синдром хронической усталости, повышенная чувствительность к холоду, жаре.
В Международной классификации болезней (МКБ-10) фибромиалгия значится под кодом M79.7. В группу входят такие болезни, как:
- фибромиозит;
- фиброзит;
- миофиброзит.
Хоть фибромиалгия официально признана болезнью, не все врачи с этим соглашаются, поскольку в анамнезе отсутствуют воспалительные процессы и повреждения внутренних органов. Это затрудняет диагностику, и наличие патологии уточняется методом исключения других болезней.
Фибромиалгия – распространенное заболевание, которое занимает третье место в списке причин обращения к ревматологу. В 80% случаев ей болеют женщины от 25 до 45 лет. В детском возрасте заболевание встречается редко. Симптомы смазаны, поэтому 3/4 пациентов часто ставят неправильный диагноз.
Механизм развития заболевания
Среди причин фибромиалгии – присутствие в клетках головного мозга большого количества веществ, которые вызывают воспаление. Они усиливают болевой синдром, являются причиной отека тканей мозга, изменяют его структуру. Нарушается обработка восприятия боли. Рецепторы, которые отвечают за улавливание болевых импульсов, начинают чутко реагировать на минимальный дискомфорт в чувствительных точках.
В основе боли лежат и другие факторы:
- повышенная реакция болевых рецепторов на внешние раздражители;
- нейрогенное воспаление, которое провоцируется освобождением нейропептидов (они регулируют физиологические функции) из периферических окончаний первичных чувствительных нейронов;
- патологическое освобождение нейронов, которые отвечают за реакцию организма, возникающую при повреждении (болевой синдром);
- болезни опорно-двигательного аппарата и гипертонус мышц;
- уменьшение ингибиторного контроля;
- сильные эмоциональные нагрузки (психоматический ответ на депрессию или стресс).
Как проявляется синдром фибромиалгии
Основные симптомы болезни:
- Миалгический синдром – боль постоянная, средней или слабой интенсивности, тянущая, жгучая или давящая, но не острая.
- Плохой сон, усталость после пробуждения.
- Резкое усиление боли при надавливании на чувствительные точки.
- Быстрая утомляемость.
- Головокружение, головные боли.
- Скованность в мышцах, иногда настолько сильная, что больной не может принять прямое положение тела по утрам.
- Зависимость от погоды.
- Ощущение сухости и жжения во рту.
- Скачки температуры.
- Онемение или покалывание в разных частях тела.
- Судороги разной силы и длительности.
- Проблемы с концентрацией внимания, ухудшение памяти.
- Стойкие статодинамические нарушения, сила проявлений которых изменяется на протяжении дня. Больной не может нормально сидеть, стоять, двигаться.
Иногда за симптомы фибромиалгии ошибочно принимаются психические отклонения, депрессия, плохое настроение или его перепады. Эти признаки являются следствием болезни мышц и возникают из-за постоянных болей. В большинстве случаев они появляются через 2–3 года после начала заболевания.
Сопутствующие функциональные расстройства
У больных часто фиксируются нарушения в работе внутренних органов, причина которых – психические отклонения. Функциональные расстройства тяжело поддаются лечению. К ним относятся:
- боли в сердце, аритмия, гипотония, склонность к обморокам;
- одышка;
- тошнота, тяжесть в желудке;
- синдром раздраженного кишечника;
- болезненное, частое мочеиспускание при отсутствии отклонений в анализах;
- нерегулярный месячный цикл;
- головные боли;
- бессонница.
Гипотезы возникновения фибромиалгии
Причины патологии неизвестны. Раньше считали, что в основе фибромиалгии – воспалительное или психическое заболевание. Современные исследования показали отсутствие воспалений в тканях, а депрессия, плохое настроение, беспокойство – следствие болезни, и то не всегда.
У больных в фазе глубокого сна присутствуют деструктивные изменения в мозговых волнах и пониженная концентрация соматотропина (гормона роста).
Подобные симптомы фиксируются у здоровых людей, которые не спали несколько суток. У женщин после 45 лет, страдающих от бессонницы, патология встречается в 5 раз чаще, чем у их сверстниц, которые не испытывают проблем со сном.
У людей с фибромиалгией на ладонях и стопах повышенное количество нервных окончаний. Они расположены на участках, отвечающих за перераспределение крови и регуляцию температуры. Излишняя чувствительность вызывает изменения в сосудах и нарушение кровотока по всему телу, в т.ч. – в головном мозге. Результат – головные и мышечные боли, слабость, бессонница, снижение познавательных функций.
Существуют и другие теории возникновения патологии. Большинство из них не подтверждены нужным количеством исследований:
- генетическая предрасположенность;
- стресс;
- перенесенные инфекции (герпес 6 типа, ВИЧ, болезнь Лайма);
- ускоренный обмен серотонина (гормона счастья);
- нехватка соматотропина;
- гормональные нарушения;
- психологические проблемы;
- травмы костно-мышечного аппарата;
- физические травмы;
- отравление ртутью;
- иммунный ответ на бактерии, которые обитают в кишечнике.

Диагностика
Специальных анализов для определения фибромиалгии не существует. Диагноз ставят после исключения болезней, которые протекают с похожими симптомами. Это:
- аутоиммунные патологии;
- системные болезни соединительной ткани (полимиозит, ревматоидный артрит);
- неврологические расстройства;
- патологии эндокринной системы (гипо- или гипертиреоз, диабетическая полинейропатия);
- дистрофические болезни позвоночного столба (остеохондроз);
- нарушение метаболизма (дефицит витамина D, ферментопатия);
- вирусные инфекции;
- рак;
- миопатии, которые развились из-за применения лекарств (анестетиков, глюкокортикоидов, аминокапроновой кислоты).
Для исключения этих патологий врач расспрашивает пациента о симптомах и назначает анализы. Если все показатели в норме – возникает повод заподозрить фибромиалгию. Необходимо сдать:
- клиническое исследование крови, в т.ч. определение СОЭ (скорость оседания эритроцитов);
- анализ на сахар;
- биохимическое исследование плазмы для определения состояния щитовидной железы (гормоны Т4, ТТГ);
- тест на антинуклеарные антитела (он определяет заболевания соединительной ткани);
- анализ плазмы на РФ (ревматоидный фактор);
- определение уровня кальция и пролактина в крови.
Критерии установления диагноза
Диагностируется фибромиалгия по следующим симптомам:
- Боль в разных частях тела продолжительностью более 3 месяцев.
- 18 чувствительных точек, расположенных на шее, плечах, лопатках, бедрах. Диагноз ставится, если болезненно реагируют на пальпацию как минимум 12 из них.
- Нарушение сна, когда после пробуждения больной чувствует усталость, мышечную скованность.
- Нормальные рентгенограммы.
- Отсутствие отклонений в анализах.
Болевые точки при фибромиалгии
Чтобы подтвердить или опровергнуть болезнь мышц, врач проверяет чувствительность локальных болезненных точек на теле пациента. Давление проводится с силой 4 кг/см3 (ногтевые фаланги при надавливании белеют). Реакция считается положительной, если пациент не просто почувствовал давление, а ему стало больно. Расположены триггерные точки справа и слева симметрично друг к другу (см. на фото ниже):
- в местах крепления затылочных мускулов;
- под шеей спереди на уровне 5 и 7 шейных позвонков;
- посреди верхнего края трапециевидных мускулов;
- в зоне лопаток;
- на уровне второго ребра;
- в верхненаружном квадранте ягодиц;
- в зоне латеральных намыщелков плечевых костей;
- в верхней части задней поверхности бедер – в районе большого вертела бедренной кости;
- с внутренней стороны коленных суставов.
Лечение фибромиалгии
Очень важно правильно поставить диагноз и назначить адекватное лечение. Ошибочная медикаментозная терапия спровоцирует проблемы с печенью из-за большого количества ненужных лекарств – обезболивающих, миорелаксантов (их назначают для снятия спазмов).
Неправильное лечение приведет к ослаблению иммунитета, и организм не будет справляться с простыми заболеваниями.
Терапия фибромиалгии направлена на подавление симптомов патологии. Лечение предусматривает медикаментозную терапию, ЛФК, методы нетрадиционной медицины. Некоторые пациенты чувствуют облегчение без лекарств, соблюдая советы врача. Среди рекомендаций:
- принимайте теплую ванну по утрам и вечерам;
- избегайте стрессов;
- не поднимайте тяжестей, не изматывайте организм физическими упражнениями;
- не забывайте про отдых;
- делайте упражнения на растяжку;
- тепло одевайтесь, не мерзните;
- нормализуйте сон.
Физические упражнения, пешие прогулки, плавание, езда на велосипеде улучшают работу сердечно-сосудистой системы. Они способствуют лучшей циркуляции крови, снижению артериального давления, снижению болевого симптома, скованности, утомляемости.
Медикаментозная терапия
При лечении фибромиалгии хорошие результаты показали такие препараты:
- Трициклические антидепрессанты (ТЦА) – Коаксил, Амитриптилин. Они блокируют боль, положительно влияют на сон, повышают выносливость. Лекарства могут спровоцировать увеличение веса, запор, задержку мочеиспускания.
- Противоэпилептические средства – Габапентин, Прегабалин. По эффективности они не уступают антидепрессантам. Препараты снижают боль, снимают мышечные судороги. Принимать следует осторожно. Среди побочных эффектов Габапентина – судороги, потеря чувствительности, амнезия, двигательные расстройства. Прегабалин часто вызывает аллергию, спутанность сознания, дезориентацию, головные боли, проблемы со зрением.
- Селективные ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН) – Дулоксетин, Иксел. Лекарства данной группы купируют болевой синдром, снимают вялость мышц, их излишнюю чувствительность, улучшают подвижность.
Другие препараты показали хорошие результаты в лечении фибромиалгии, но их эффективность ниже вышеупомянутых средств. Это:
- Снотворное небензодиазепиновой структуры – Имован. Его назначают при серьезных проблемах со сном, он действует как успокоительное средство.
- Болеутоляющие препараты – Трамадол, Парацетамол. Они купируют боль, хорошие результаты дает сочетание этих препаратов друг с другом. Поскольку существует риск привыкания к опиоидам, лекарства назначаются, когда другие меры неэффективны.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС) – Флуоксетин, Прамипексол. Они обладают умеренным болеутоляющим эффектом, вызывают сонливость, изменение веса, снижение полового влечения.
Если болезнь не поддается лечению, врач может назначить:
- Гормональные препараты, которые содержат прогестерон, соматотропин, андростерон. Они нормализуют работу эндокринной системы, дисбаланс которой может стать причиной фибромиалгии.
- Ноотроп Пирацетам – улучшает мозговой метаболизм.
Нестероидные противовоспалительные средства – Диклофенак, Мелоксикам, Ибупрофен – назначаются в виде таблеток, инъекций, аппликаций на болевые точки. Эти средства повсеместно применяются в качестве обезболивающих препаратов, но последние исследования показывают низкую эффективность такой терапии. Малоэффективны разогревающие мази (Капсикам, Фастум-гель).
Физиолечение
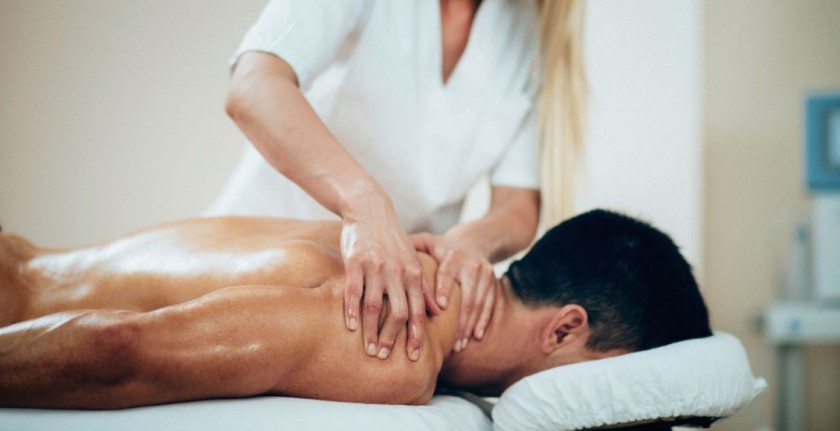
Для лечения фибромиалгии используется воздействие на организм человека естественных или искусственно созданных факторов. Стойкого эффекта физиотерапия не дает, но временно снижают боль, усталость, улучшают подвижность мышц:
- Теплые ванны. Расслабляются мускулы, снимается напряжение. Ванны способствуют расширению сосудов, что улучшает кровоток, ускоряет вывод токсинов из организма, купирует боль.
- Криотерапия. Холод сужает кровеносные сосуды, снимает отеки, обезболивает.
- Гипербарическая кислородная терапия. Насыщение организма газом помогает справиться с болями в 70% случаев.
- Гидротерапия. Сочетание теплой и холодной воды стимулирует внутренние силы организма, способность к регенерации.
- Массаж. Во время сеанса расслабляются мускулы, снимается напряжение.
- Электрическая стимуляция нервов. Специальный прибор раздражает нервные окончания, снижая боль.
- Ультразвуковая терапия. Снимается скованность, улучшается кровоток, стимулируется заживление тканей.
- Фонофорез. Процедура сочетает в себе ультразвуковую терапию и медикаментозное воздействие, когда на кожу вместо геля наносят лекарство. Это ускоряет доставку действующего вещества вглубь тела.
Физиотерапию рекомендуется сочетать с лечебной физкультурой. Укрепление мышц, связок развивает силу и подвижность, снимает дискомфорт, депрессию, улучшает регенерацию тканей, сон. Хороший эффект дают упражнения на растяжку:
- Круговое движение плеч – сначала вперед, затем назад. Повторять их по 20 сек.
- Наклоны. Поднять правую руку, наклонить голову в эту же сторону и дотронуться пальцами до противоположного плеча. Поменять стороны. Сделать упражнение по 6 раз в каждую сторону.
- Наклоны туловищем вперед и назад. По 6 раз в каждую сторону.
- Стать на одну ногу, другую взять за стопу, подтянуть к ягодичной мышце, сгибая в колене.

Нетрадиционные методы
Для лечения симптомов фибромиалгии больные часто используют нетрадиционные методы лечения. Чтобы избежать осложнений, перед их применением необходимо посоветоваться с врачом. Популярны такие методы лечения:
- Гипноз в сочетании с мануальной терапией. Он помогает людям, поддающимся внушению.
- Акупунктура (иглоукалывание). Оно снижает боль путем воздействия специальных игл на точки, по которым циркулирует жизненная энергия «ци».
- Медитация. Она актуальна при стрессе, который считается одной из причин фибромиалгии.
- Сырая вегетарианская диета. Это система питания, которая предусматривает употребление пищи без термообработки. Усвояемость полезных веществ в этом случае превышает 30%, что позволяет обеспечить организм нужным количеством витаминов, минералов. Результат – повышение иммунитета, получение заряда бодрости, нормализация микрофлоры. Многие медики сомневаются в эффективности метода, хотя некоторым пациентам диета помогла.
- Таблетки от кашля, содержащие гвайфенезин. Последователи метода утверждают, что средство выводит излишек фосфатов кальция из связок, мышц, суставов, что облегчает боль. Во время лечения гвайфенезином нельзя пить чай, витамины, применять лекарства с салициловой кислотой, камфару. Запрещены многие косметические средства. Не существует серьезной научной работы, которая подтвердила бы у больных фибромиалгией избыток фосфатов кальция и эффективность метода.
Прогноз при фибромиалгии
Патология неизлечима. Симптомы фибромиалгии сопровождают пациента до конца жизни, сила их проявлений изменяется под влиянием внешних факторов. Интенсивность боли с возрастом усиливается. При адекватном лечении, отсутствии стресса наблюдается положительная динамика – проявления боли заметно снижаются. Исключение – стойкие статодинамические нарушения, которые имеют тенденцию к усилению.









Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: