Хроническая сердечная недостаточность — стадии, симптомы и лечение
Без правильного лечения заболевания сердца приводят к развитию тяжелых осложнений. Одним из них является сердечная недостаточность. Смертность от нее почти в 10 раз превышает летальные исходы от инфаркта или инсульта. Развитие грозного состояния можно предотвратить, если вовремя обратиться к врачу.
Что такое хроническая сердечная недостаточность
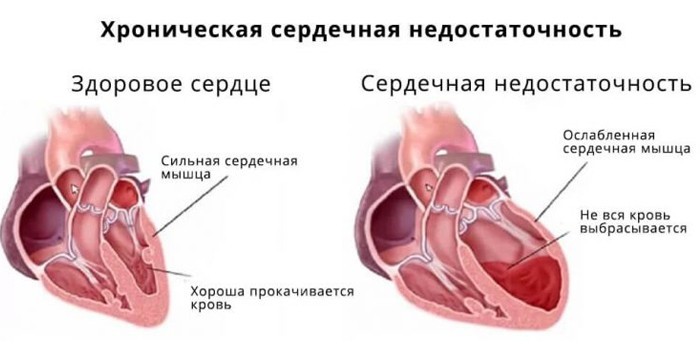
Заболевание, при котором миокард не способен перекачивать достаточное количество жидкости, чтобы обеспечить кислородом все ткани и органы, называют хронической сердечной недостаточностью (ХСН). В России от нее страдает около 9 миллионов человек.
У мужчин нарушения развиваются раньше, но чаще патологию регистрируют у женщин. Такая закономерность вызвана не только с возрастными изменениями в организме, но и с гормональной перестройкой при наступлении менопаузы.
Механизм развития ХСН связан с такими факторами:
- Снижением сократительной функции сердечной мышцы. Из-за ослабления миокарда уменьшается количество крови, которая выбрасывается в периферическую систему. Ухудшается кровообращение во внутренних органах, начинается гипоксия тканей (кислородная недостаточность).
- Развитием венозного застоя. Из-за ослабления сократительной функции мышцы в крови скапливается большое количество альдостерона. Это гормон коры надпочечников, который отвечает за расщепление и выведение солей натрия. Избыток альдостерона приводит к задержке жидкости в тканях и появлению отеков.
Классификация
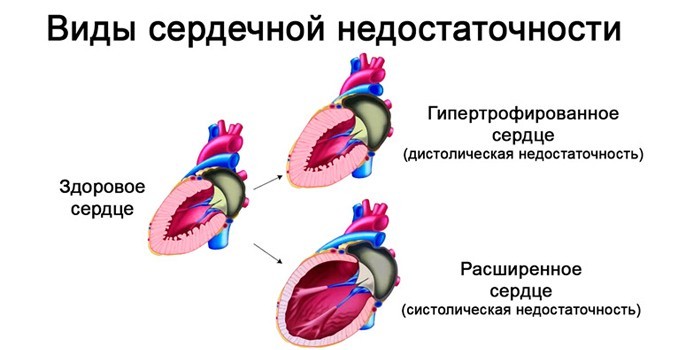
Существует несколько разновидностей болезни. В зависимости от фазы нарушения сердечной деятельности выделяют такие виды ХСН:
- Систолическая. Появляется при дисфункции систолы – нарушении периода сокращения желудочков сердца.
- Диастолическая. Вызвана проблемами со стороны диастолы – несоответствием времени расслабления желудочков миокарда.
- Смешанная. Имеет признаки предыдущих видов.
По зонам венозного застоя крови бывают такие типы патологии:
- Правожелудочковая. Наблюдаются проблемы с малым кругом кровообращения.
- Левожелудочковая. Застой происходит в большом круге циркуляции крови.
- Бивентрикулярная. Сочетает симптомы предыдущих форм.
По скорости нарастания признаков болезни выделяют такие стадии хронической сердечной недостаточности:
- 1 – начальная стадия. Симптомы появляются только при физической нагрузке – одышка, учащенный пульс, быстрая утомляемость. Во время отдыха неприятные ощущения отсутствуют.
- 2 – выраженная стадия. Резко ограничивается трудоспособность пациента. Симптомы болезни появляются даже в состоянии покоя.
- 3 – конечная или дистрофическая стадия. Возникает нарушение обмена веществ, почечная и легочная недостаточности, общее истощение организма.
Выраженная стадия имеет две степени развития:
- I А – наблюдается умеренная лево- или правожелудочковая дисфункция. Резко снижается работоспособность, при минимальных физических нагрузках появляется одышка. Дополнительно присутствуют такие симптомы – отеки, хрипы в легких при дыхании.
- II Б – характеризуется глубокими нарушениями деятельности миокарда. Пациент становится полностью нетрудоспособным, ему тяжело передвигаться, спать лежа на спине с опущенной головой.

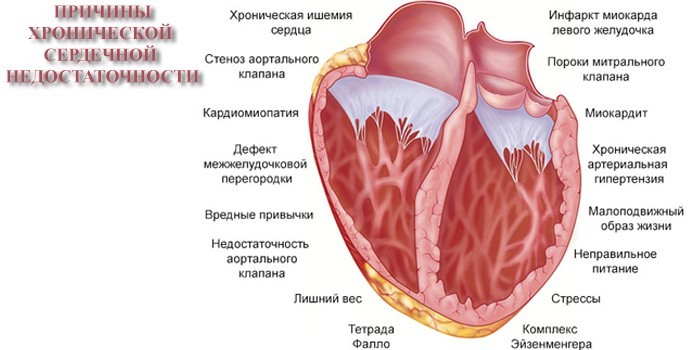
Причины
Хроническая недостаточность долгое время компенсируется усиленной работой сердца. При нарастании степени нарушений уменьшается объем выброса крови, а ее остаток скапливается в желудочках миокарда. Такое состояние приводит к перерастяжению мышечных волокон и появлению декомпенсации.
По частоте возникновения выделяют такие причины хронической сердечной недостаточности:
- ишемическая болезнь сердца (ИБС) – встречается у 65% пациентов;
- инфаркт миокарда – возникает у 15% людей;
- расширение сердечных желудочков – выявляется у 11% пациентов;
- ревматические пороки сердца – диагностируются у 14% больных с ХСН;
- гипертоническая болезнь – присутствует у 4% пациентов старше 60 лет.
При их устранении или уменьшении степени воздействия на организм удается купировать часть неприятных симптомов и задержать усугубление ХСН. Способствуют развитию болезни такие состояния:
- алкоголизм;
- врожденные или приобретенные пороки сердца;
- заболевания щитовидной железы;
- сахарный диабет;
- пожилой возраст;
- аритмия – нарушение сердечного ритма;
- тромбоз вен;
- курение;
- наследственность;
- неправильное питание;
- малоподвижный образ жизни;
- воспалительные заболевания сердца – миокардит, эндокардит;
- артериальная гипертензия – высокое давление;
- ожирение.
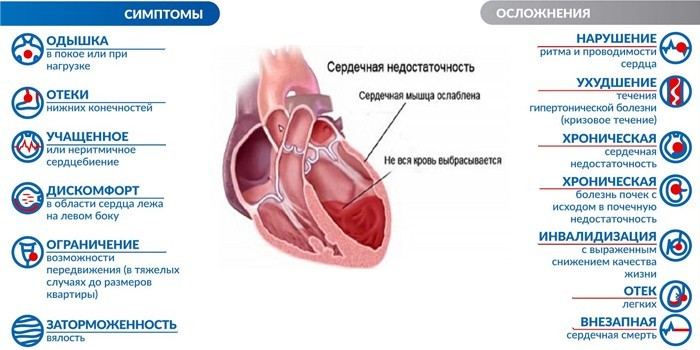
Симптомы
Основные признаки дисфункции миокарда – отеки, слабость, одышка. Степень выраженности симптомов зависит от стадии заболевания:
- На начальном этапе у пациента появляются жалобы на холод в конечностях, быструю утомляемость, незначительные отеки ступней и голеней. Симптомы ХСН практически отсутствуют утром и постепенно нарастают к вечеру.
- При переходе заболевания в новую степень возникают приступы «сердечной» астмы – сильная одышка и сухой кашель при незначительных физических нагрузках. Пациенту тяжело сделать глубокий вдох, пройти небольшое расстояние пешком или подняться по лестнице. К клинической картине добавляется цианоз (синюшность) или покраснение кожи, боли в правом подреберье и голове.
- При выраженной сердечной недостаточности происходят необратимые изменения во всех органах. Больной испытывает удушье даже в состоянии покоя. Развивается истощение легких, почек и печени, кислородное голодание мозга. Артериальное давление снижено.
Набор симптомов меняется в зависимости от типа поражения:
- При нарушении работы левых отделов сердца на первый план выходит одышка, учащенное сердцебиение и сухой кашель. В тяжелых случаях появляется кровохарканье, ночные приступы удушья. Чтобы облегчить дыхание, пациент вынужден спать с приподнятой головой.
- При поражении правого желудочка появляются жалобы на тяжесть под ребрами справа, сильные отеки конечностей, снижение суточного объема мочи. Из-за нарушения большого круга кровообращения происходит распирание и увеличение размеров живота. Иногда набухают периферические или шейные вены.
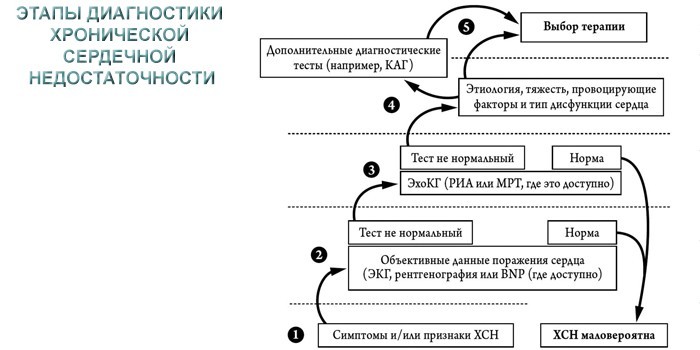
Диагностика
Подозрение на ХНС устанавливается кардиологом на основе жалоб, внешнего осмотра и опроса больного. Чтобы подтвердить подозрения, врач прослушивает грудную клетку. При хронических болезнях сердца будут слышны такие нарушения:
- наличие ослабленных сердечных тонов;
- нерегулярный ритм;
- патологические хрипы в легких;
- шумы в сердце.
Для подбора правильной схемы лечения и определения степени повреждения назначают такие исследования:
- Эхокардиографию или МРТ (магнитно-резонансную томографию) сердца. Выявляют нарушение ритма, гипертрофию желудочков и предсердий, ишемию миокарда.
- Анализ крови. Помогает диагностировать начало развития осложнений, определить степень свертываемости крови.
- Рентгенографию органов грудной клетки. На снимке видны расширенные тени сердца, изменения в нижних отделах легких, увеличение камер миокарда.
- Коронарографию. Назначается для оценки проходимости коронарных артерий.
- УЗИ (ультразвуковое исследование) печени и почек. Выявляет нарушения в органах из-за застоя крови.
Лечение
Целями терапии являются: купирование неприятных симптомов, улучшение качества жизни человека и замедление прогрессирования болезни. Выбор схемы лечения зависит от стадии ХСН:
- На начальных этапах болезни пациенту назначают постельный режим, диету, умеренные физические нагрузки. Чтобы улучшить проводимость, прибегают к медикаментозному лечению.
- В тяжелых случаях сердечной недостаточности показано хирургическое вмешательство – установка кардиостимулятора, трансплантация сердца, шунтирование сосудов.
Медикаментозное
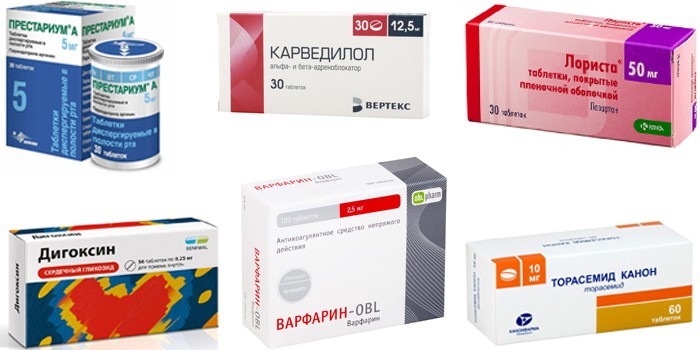
Для уменьшения выраженности симптомов и замедления дегенеративных процессов используют такие группы лекарств:
- Ингибиторы ангиотензинпревращающего фермента (иАПФ) – Каптоприл, Престариум, Зокардис. Снижают давление, защищают почки, головной мозг и сосуды.
- Диуретики (мочегонные средства) – Фуросемид, Торасемид. Уменьшают отечный синдром, облегчают работу сердца.
- Сердечные гликозиды – Дигоксин. Препятствуют развитию аритмии, улучшают насосную функцию сердца.
- Антагонисты рецепторов ангиотензина II – Лориста, Вазотенз. Обладают аналогичным действием с ингибиторами АПФ.
- Бета-адреноблокаторы – Карведилол, Бисогамма. Уменьшают частоту сердечных сокращений, снижают потребность миокарда в кислороде.
- Антикоагулянты и антиагреганты – Варфарин, Кардиомагнил. Разжижают кровь, препятствуют образованию тромбов.
- Нитраты – Нитроглицерин, Пектрол. Расширяют коронарные сосуды, увеличивают снабжение миокарда кровью. Используются для купирования приступов стенокардии и при лечении отека легких.
- Гиполипидемические препараты – Аторис. Уменьшают уровень вредного холестерина в крови.
- Антагонисты кальциевых каналов – Верапамил, Амлодипин. Расслабляют сосуды и сердце, снижают артериальное давление.
Хирургическое
Если медикаментозное лечение ХСН не приносит нужного терапевтического эффекта, проводят операцию. Виды хирургического вмешательства в зависимости от показаний:
- Радиочастотная абляция легочных вен – для устранения аритмии. Это малоинвазивный метод лечения. Хирург под местной анестезией пунктирует магистральные сосуды, вводит в них катетеры и электроды, с помощью которых осуществляет воздействие.
- Установка электрокардиостимулятора – при лечении сложных нарушений ритма и 2-3 степени сердечной недостаточности. Цель работы прибора – улавливать изменения в работе миокарда и корректировать их.
- Шунтирование коронарных сосудов – для устранения ИБС. Суть процедуры заключается в создании вспомогательной аорты или артерий, проходящих к сердечной мышце.
- Пересадка сердца – при сердечной недостаточности степени 2б или 3 стадии.
- Имплантация сетчатого каркаса на сердце. Используется для стабилизации работы миокарда при сильном растяжении его стенок. Помогает купировать симптомы ХСН.
Диета
Для улучшения кровообращения, снижения уровня вредного холестерина и нормализации обмена веществ пациентам прописывают диету №10. Основные правила питания такие:
- Сократить употребление соли до 1,5-3 грамм в день. Исключить из меню продукты с ее содержанием – колбасы, сосиски, копчения, маринады.
- Отказаться от употребления свежей выпечки, хлеба, маргарина, жирного мяса.
- Приправлять салаты растительным или оливковым маслом, лимонным соком, нежирной сметаной.
- Обогатить рацион свежими кисломолочными продуктами, овощами и фруктами.
- Готовить пищу щадящими методами термической обработки – варить, запекать, тушить.
- Отказаться от кофе, какао, газированных напитков. Употреблять свежевыжатые соки, чай, отвар шиповника.
- Питаться через равные промежутки времени 5-6 раз в день.

Прогноз и профилактика
При своевременном лечении удается купировать неприятные симптомы и продлить жизнь пациента.
Длительность жизни таких пациентов не превышает 3-5 лет. Чтобы предотвратить развитие сердечной недостаточности, соблюдайте такие правила профилактики:
- исключите из рациона жирную пищу, фаст-фуд;
- ограничьте потребление соли;
- вовремя принимайте лекарства, прописанные врачом;
- регулярно проходите профилактический осмотр;
- избегайте чрезмерных физических нагрузок;
- следите за весом, не допускайте развития ожирения;
- откажитесь от алкоголя и курения.











Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: