Пищевая аллергия у детей: симптомы и лечение
С негативной реакцией организма малыша на продукты питания сталкиваются многие родители. Непереносимость определенных компонентов может наблюдаться как у младенцев, так и более старших деток. Успех лечения патологии во многом зависит от осведомленности взрослых, соблюдения гипоаллергенной диеты и рекомендаций доктора. Чем раньше будет диагностирована аллергия и начало лечение, тем ниже риск опасных осложнений.
Как возникает пищевая аллергия у ребенка
Болезнь представляет собой высокую чувствительность иммунной системы к конкретным веществам в продуктах питания. Развивается пищевая непереносимость у детей вследствие того, что иммуноглобулин Е (белок) вступает в химическую реакцию с «провокатором». Проявляется аллергия в виде высыпаний, которые возникают на коже после употребления определенных продуктов питания. Недуг одинаково часто встречается как у девочек, так и у мальчиков.
Симптоматика аллергии может проявляться в любом возрасте, даже у грудничков до года. Провоцирующими факторами при этом выступают аллергены в продуктах питания, которые после попадания в организм проходят через органы пищеварения и легко всасываются кишечником. В крови чужеродные агенты распознаются клетками иммунной системы. Контакт с веществом-аллергеном приводит к началу множества воспалительных реакций. В это время выделяется огромное число биологически активных веществ.
Особым признаком аллергической реакции является повышение количества иммуноглобулина Е (в норме его уровень всегда стабильно одинаковый). Другими веществами, которые тоже стимулируют воспалительный процесс, служат гистамин и брадикинин – они воздействуют на диаметр и тонус кровеносных сосудов. Высокая концентрация этих веществ становится причиной спазма периферических артерий, что способствует нарушению сократительной способности сердечной мышцы и резкому снижению артериального давления.
Биологически активные компоненты, образующиеся во время аллергической реакции, неблагоприятно воздействуют на органы ЖКТ, что приводит к сбоям пищеварительной функции организма, они снижают моторику кишечника. При несвоевременном удалении аллергенов из организма неприятные симптомы могут сохраняться на протяжении длительного времени.
Причины
У малышей, склонных к аллергическим реакциям, заболевание проявляется очень рано, вплоть до месячного возраста. Как правило, аллергия дает зуд и кожные высыпания. Основными причинами, вызывающими проявления недуга, являются:
- Неправильное меню женщины. Рацион будущей мамы предопределяет здоровье крохи, поэтому женщинам в положении не стоит употреблять цитрусовые, клубнику. Кроме того, рекомендуется ограничить количество рыбы, морепродуктов в рационе. На последних месяцах стоит убрать из меню коровье молоко, заменив его кисломолочными продуктами.
- Неверное кормление ребенка. К аллергии может привести ранний ввод искусственных смесей. Это обусловлено тем, что многие из таких продуктов изготовлены на основе белка коровьего молока, который представляет собой сильнейший аллерген. В связи с этим рекомендуется кормить ребенка грудью как минимум в течение первого года его жизни. Это защитит малыша от множества недугов и послужит залогом для крепкого иммунитета в будущем. При невозможности грудного вскармливания, стоит отдать предпочтение гипоаллергенным смесям на основе козьего или соевого молока. У более старших деток провокатором может выступать пища с содержанием консервантов, ароматизаторов, красителей, эмульгаторов, пр.
- Неправильное введение прикорма. Симптомы патологии часть возникают вследствие употребления малышом «взрослой» пищи. Это указывает на несвоевременность ввода прикорма либо слишком большой порции. Некоторые мамочки предлагают ребенку сразу несколько видов продуктов, что тоже отрицательно отражается на его здоровье. Чтобы предотвратить развитие пищевой непереносимости, важно соблюдать в этом вопросе рекомендации педиатра.
- Наследственность. Если родители – аллергики, малыш тоже будет склонен к аллергическим реакциям.
- Применение антибиотиков. При лечении младенца такими препаратами риск возникновения болезни сильно возрастает, поскольку в течение первого года жизни у крохи формируется иммунная система, а антибиотики могут нарушить этот естественный процесс.
- Перекармливание. В питании обязательно должна быть умеренность, поскольку перекорм способен вызвать аллергическую реакцию. При этом провоцировать ее могут даже продукты, которые раньше нормально воспринимались организмом крохи.
- Разные патологии. Нередко причиной пищевой непереносимости у деток выступает какая-либо первичная патология, к примеру, заболевание желчевыводящих путей, пищеварения или печени. Развитие аллергии способна вызвать нарушенная микрофлора кишечника. Как правило, в основе таких недугов лежит неправильное питание малыша, но иногда они могут быть врожденными.
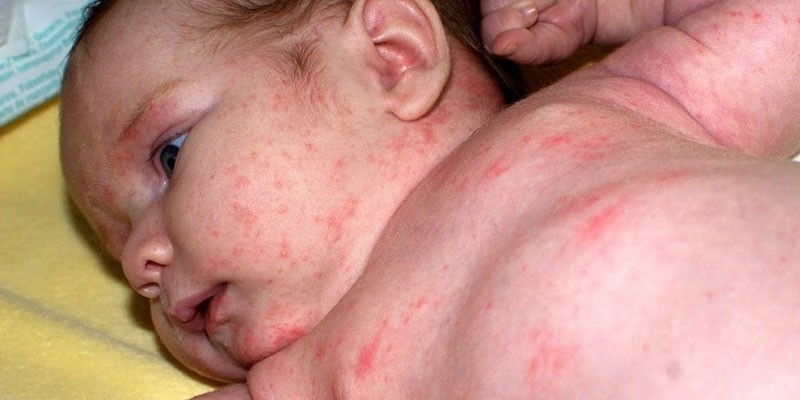
Чтобы вылечить патологию, изначально из меню крохи исключают пищу, способную вызывать неприятную симптоматику в виде зуда, покраснения кожи, сыпи и т. д. Продуктов, стимулирующих аллергию много, но среди самых распространенных причин возникновения болезни выделяются такие:
- Цитрусы, другие экзотические фрукты. Экстрактивные компоненты и фруктовые кислоты имеют выраженные свойства аллергенов. Даже их небольшое количество способно вызвать проявления болезни.
- Морепродукты. Мамочки, как правило, вводят их в детский рацион после достижения крохой 3–4 лет. В это время зачастую регистрируются первые симптомы пищевой аллергии. Морепродукты способны стать причиной даже отека Квинке или анафилактического шока.
- Шоколад и сладости с содержанием какао. Вызвать недуг может никель или различные виды масел в составе таких лакомств.
- Коровий белок. Непереносимость лактозы – частое явление среди детей. Как правило, его признаки становятся заметными еще на первом году жизни крохи.
- Глютеносодержащие продукты. Этот растительный белок есть в муке и во многих злаковых культурах. При попадании глютена в детский кишечник, компонент вызывает симптомы целиакии и аллергической реакции.
- Желтые, красные и другие яркие ягоды, фрукты. Они содержат массу натуральных красителей, способствующих развитию аллергии. Эти вещества обладают высоким аллергенным эффектом, поэтому должны вводиться в рацион малыша очень осторожно.
- Пища, изготовленная промышленным способом. Как правило, такие продукты содержат много вкусовых добавок и специй, поэтому оказывают сенсибилизирующее воздействие на иммунитет и провоцируют возникновение пищевой непереносимости.
- Сладкие напитки. Некачественные красители приводят к появлению аллергии, а при длительном приеме оказывают токсическое воздействие на печень, поджелудочную железу.
- Неправильно подобранные детские смеси. Некоторые из адаптированных каш для малышей становятся причиной аллергических реакций. Чем больше ингредиентов в составе таких смесей, тем тяжелее определить, какой послужил аллергеном. Как правило, неприятная симптоматика проявляется у деток после употребления каш с сухим коровьим молоком или глютеном в составе.
- Яйца (куриные, перепелиные). При наличии у ребенка непереносимости курятины, риса развития аллергии на яйца составляет 80%.
- Орехи. Даже малое количество измельченного продукта в составе каши или батончика, способно вызвать развитие аллергических проявлений.
Признаки пищевой аллергии у детей
Проявление недуга у малышей в каждом конкретном случае индивидуально, при этом один и тот же продукт у разных деток способен вызвать отличные реакции. Пищевая непереносимость, как правило, проявляется такими общими группами симптомов:
- Поражения кожи. Признаками этого являются сыпь, покраснение кожи, появление обильной потницы даже при легком перегревании, шелушение (как правило, локализируется в волосистой части головы), диатез, отек Квинке, возникновение опрелостей.
- Проблемы в работе ЖКТ. Проявляются в виде запоров, частого жидкого стула с пеной или окрашенного в зеленый цвет, рвоты, колик, метеоризма.
- Респираторные нарушения. К этой категории относятся такие симптомы, как: аллергический ринит (заложенность носа, насморк с бесцветными выделениями, отечность слизистой), отит, головные боли, заложенность ушей, ухудшение слуха, аллергический конъюнктивит, бронхоспазм, затруднение дыхания и т. д.
Серьезную степень пищевой непереносимости лечат исключительно в условиях стационара. Незамедлительного обращения к врачу требует пищевая аллергия у детей, которая проявляется такими признаками:
- опухание языка;
- затруднение глотания;
- чувство сдавленности в горле.
Перечисленные признаки указывают на развитие отека Квинке – опасного для жизни состояния. Если у ребенка наблюдается общая слабость, головокружение, ухудшение зрения – это свидетельствует о снижении давления. При его падении до критического уровня возможны фатальные последствия. Об анафилактическом шоке говорят высокое давление, потеря сознания, судороги, резкая одышка, сыпь – это тоже повод для незамедлительного обращения в больницу.
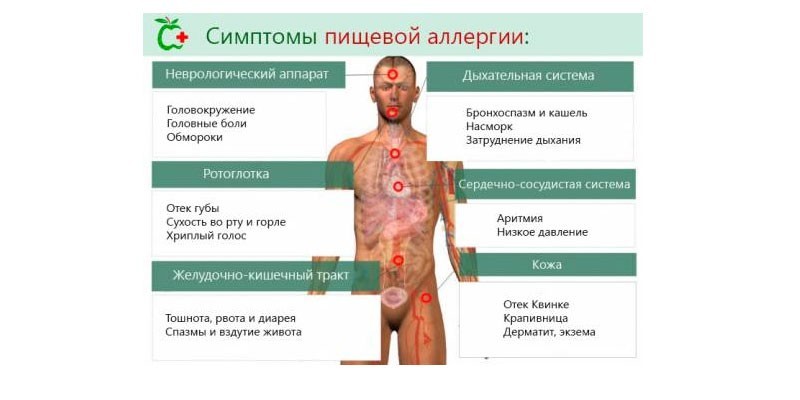
Чем опасна аллергия у детей
Родителям обязательно следует знать симптоматику недуга, чтобы быстро определить его у ребенка и обратиться к педиатру. Любое промедление может привести к серьезным последствиям. Самостоятельное лечение недопустимо, любые терапевтические методы можно использовать лишь после консультации врача. Доктор обследует малыша и назначит оптимальный вид лечения пищевой непереносимости. Пренебрежение терапией приводит к таким последствиям, как:
- аллергический васкулит;
- снижение давления;
- анафилактический шок;
- гемолитическая анемия;
- бронхиальная астма;
- ожирение;
- экзема;
- сывороточная болезнь (иммунная реакция на введение чужеродных белков);
- усугубление хронических болезней пищеварительной, сердечно-сосудистой системы, ЛОР-органов.
Диагностика
Для выявления у детей пищевой непереносимости необходимо проведение обследования. Диагностика болезни представляет собой комплекс мероприятий, как правило, врачи прибегают к таким методам:
- Анализ факторов риска. Специалист выясняет, какое меню, режим дня у ребенка, интересуется наследственной предрасположенностью. Эта информация важна для верной постановки диагноза.
- Ведение пищевого дневника родителями. Эта процедура должна занимать не меньше двух недель. Родителям следует записывать абсолютно все продукты, которые скушал кроха и возле каждого из них помечать, как организм ребенка отреагировал на пищу. Такая методика помогает выявить аллерген.
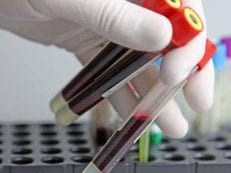
- Иммунологический анализ крови. Достоверное лабораторное исследование, предполагающее определение наличия специфического иммуноглобулина в крови, взятой из вены. Если в результате анализа было обнаружено избыточное количество вещества, у крохи высок риск наличия пищевой аллергии.
- Анализ крови на провокаторов. Определяет наличие в биологическом материале распространенных аллергенов. Иногда такое исследование не обнаруживает все имеющиеся в крови провокаторы, поэтому даже установив тип аллергена, нужно очень осторожно вводить новые продукты в детское меню.
- Кожные пробы. Исследование проводится деткам старше 5 лет. На предплечье делают неглубокие царапины (насечки), на которые наносят раствор аллергенов. Спустя 10 минут можно оценивать результаты. Покраснение и воспаление сигнализируют о том, что данный продукт провоцирует пищевую аллергию.
Лечение пищевой аллергии у детей
Методы борьбы с заболеванием основаны на диетическом питании (из рациона исключается продукт-провокатор), иммунотерапии и медикаментозном лечении. Последнее хоть и не устраняет причину пищевой непереносимости, но быстро купирует неприятную симптоматику. При развитии симптомов аллергической реакции, родителям необходимо незамедлительно оказать малышу помощь:
- промыть ротовую полость теплой водой;
- исключить дальнейший контакт с возбудителем аллергии;
- приложить к зудящим участкам тела прохладный компресс;
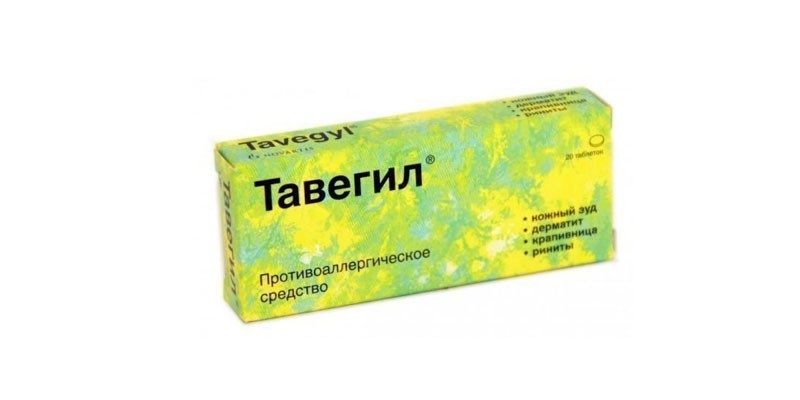
- дать крохе антигистаминное средство – Тавегил, Лоратадин, Кларитин.
Если у ребенка наблюдается нарушение дыхания, спазмы в горле, появление одышки, охриплость, болезненный синдром в животе, тошнота или рвота, зуд обширных участков тела, головокружение, ускорение пульса, потеря сознания или сильное сердцебиение – это весомый повод незамедлительно обратиться за помощью к врачу.
Рацион питания и режим дня
Важнейшей составляющей лечения патологии является правильно составленный рацион. Детям-аллергикам назначают особую диету, в основе которой исключение из меню пищи, способной вызвать нежелательные реакции. Как правило, рацион подбирается индивидуально для каждого пациента, с учетом проведенных исследований. Тем не менее в некоторых случаях доктора считают целесообразным применять общую гипоаллергенную диету, которая исключает все продукты-провокаторы.
Выше была перечислена нежелательная к употреблению еда, дополнительно следует перечислить продукты, которые разрешены ребенку с пищевой непереносимостью. Врачи-диетологи советуют составлять меню малыша на основе:
- нежирного мяса (курятины, индюшки, крольчатины);
- рыбы (трески, морского окуня);
- кисломолочной пищи (натурального несладкого йогурта, творога, кефира, ряженки);
- сухофруктов;
- хлебцев (кукурузных, рисовых, гречневых);
- субпродуктов;
- овощей, зелени (белокочанной, брюссельской капусты, зеленого салата, шпината, брокколи, огурцов, патиссонов, брюквы, кабачков);
- фруктов и ягод (груш, яблок, белой черешни, смородины, крыжовника);
- растительного, сливочного масла;
- манной, рисовой, овсяной, перловой каш;
- отвара шиповника, компота из груш и яблок, некрепкого чая, негазированной воды.
Гипоаллергенную диету, как правило, соблюдают 7–10 суток – этого времени хватает, чтобы добиться значительного улучшения в состоянии крохи. Когда симптоматика пройдет, в меню постепенно (по одному) возвращают привычные продукты. После употребления новой пищи на протяжении трех дней наблюдают за реакцией организма. Если пищевая непереносимость не проявилась, добавляют очередной продукт. Такая методика помогает выявить пищу, провоцирующую развитие аллергии.
Кроме диеты, ребенка с аллергической реакцией крайне важно обеспечить полноценным отдыхом. Качественный сон помогает быстро восстановить детский организм после болезни. Малышам обязательно нужно отдыхать днем не меньше 2–3 часов. Ночью ребенку следует спать около девяти часов.
Медикаментозная терапия
Лекарственные препараты назначаются лишь в тех случаях, когда пищевая аллергия принимает острую форму или диетическое питание не принесло ожидаемого результата. При этом важно помнить, что назначать какие-либо медикаменты может исключительно лечащий врач. Как правило, лечение детей включает такие средства:
- Антигистаминные препараты. Новейшие средства этой группы разрешено давать даже грудничкам, они не вызывают негативных последствий. Оптимальным выбором станут Супрастин, Парлизин, Зиртек.
- Сорбенты. Приносят значительное облегчение при очередном аллергическом приступе. Популярными представителями этой группы препаратов являются активированный уголь, Энтерос-гель, Полисорб, Энтеродез.
- Лекарства для нормализации работы ЖКТ. Пищевая непереносимость затрагивает органы пищеварения, поэтому часто провоцирует дисбактериоз. Чтобы нормализовать состояние ребенка, ему дают средства для восстановления микрофлоры кишечника. Самыми эффективными признаны Бификол, Линекс, Бифиформ.
- Другие средства для устранения неприятной симптоматики. К таким относятся кремы и мази от зуда, спреи и капли для носа (при аллергическом рините).
Иммунотерапия
Этот метод лечения помогает постепенно снизить интенсивность аллергической реакции. При иммунотерапии в организм малыша вводится немного антител к установленному аллергену. После происходит медленное снижение чувствительности организма к нему. Дозу антител через время увеличивают. С помощью иммунотерапии можно не только значительно снизить симптоматику, но и полностью устранить недуг. Продолжительность такого лечение составляет около 2 лет.
Народные рецепты
При частых рецидивах пищевой непереносимости, врачи рекомендуют дополнительно к медикаментозному лечению применять средства народной медицины. К числу самых эффективных относятся такие:
- Яичный порошок. Понадобится 5 домашних свежих яиц. Их моют, отваривают. После снимают скорлупу, освобождают ее от пленки, сушат и измельчают до консистенции порошка. Младенцам до 6 месяцев дают средство ежедневно (количество – на кончике ножа). Годовалым деткам нужно пару граммов порошка, а более старшим – ½ десертной ложки. Средство применяют до полного выздоровления.
- Мумие. Растворите 1 г продукта в литре кипяченой воды. Малышам до 3 лет необходимо давать по 50 г раствора, деткам от 3 до 7 лет – по 70 г, допустимая доза для школьников – полстакана. Курс продолжают 3 недели.
- Отвар крапивы. Это средство очищает кровь и снижает сенсибилизацию организма. Нужно взять 3 ст. л. сухих листьев, залить литром кипятка, прокипятить и настоять полчаса. Отвар дают крохе по 50 мл дважды за сутки перед приемом пищи.

Профилактика
Основным способом защиты ребенка от пищевой непереносимости является диета. Лишь при отказе от аллерген–содержащих продуктов можно уберечь кроху от рецидивов. Другие профилактические меры – это:
- правильное питание женщины во время беременности;
- своевременное обращение к врачу при первичных признаках аллергии у ребенка;
- четкое выполнение рекомендаций специалиста;
- обеспечение малыша полноценным отдыхом;
- сезонный прием витаминов, укрепление иммунитета;
- соблюдение правил кормления крохи.









Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: