Вторичный билиарный цирроз печени: симптомы и лечение
Термин «билиарный» указывает на то, что разрушение печеночных клеток является вторичным процессом. Первичная форма развивается из-за реакции иммунитета на собственные ткани. Вторичный цирроз никак не связан с иммунными патологиями. Он развивается у больных, имевших ранее проблемы с оттоком желчи. Мужчины сталкиваются с патологией вдвое чаще женщин.
Механизм развития
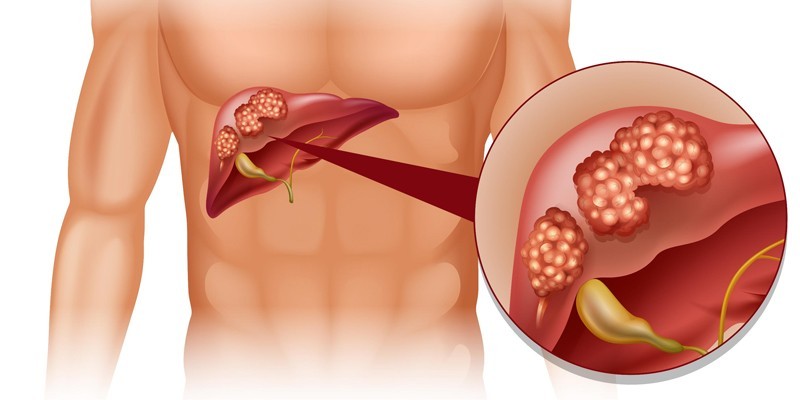
Вторичный билиарный цирроз может развиваться длительное время – от 3-12 месяцев до 5 лет. Болезнь формируется вследствие длительного внепеченочного холестаза. Механизм развития патологии:
- Из-за холестаза желчные канальца и междольковые желчные протоки начинаются разрастаться и расширяться.
- Формируются холангит и перихолангит бактериальной или асептической природы.
- Желчь из поврежденных желчных протоков копится в участках перипортальных некрозов. Образуются застои – желчные «озера», которые окружены ксантомными клетками.
- Из-за повреждения паренхимы печени начинается регенерация гепатоцитов, которая сопровождается развитие мелкоузелкового цирроза печени.
Причины патологии
Основные причины нарушения работы желчевыводящих путей при ВБЦП:
- желчнокаменная болезнь;
- холелитиаз;
- атрезия желчных путей;
- вирусные гепатиты;
- холецистэктомия и другие операции на желчных путях;
- длительное лечение хронического панкреатита;
- рак желчных ходов, головки поджелудочной железы или фатерова сосочка;
- доброкачественные опухоли и киста холедоха;
- муковисцидоз.
Симптомы заболевания
На ранней стадии проявления ВБЦП зависит от основного заболевания, которое вызвало нарушение оттока желчи. В дальнейшем клиническая картина похожа на течение первичного билиарного цирроза. Общие для всех случаев ВБЦП симптомы:
- кожный зуд;
- диспепсический синдром;
- интенсивная желтушность кожи, склер, слизистых;
- субфебрилитет;
- постоянная боль в правом подреберье (от дискомфорта до приступа желчной колики);
- усиленная потливость;
- резкое уменьшение массы тела вплоть до анорексии;
- слабость;
- быстрая утомляемость;
- темная моча;
- обесцвечивание кала;
- геморрагический синдром;
- уплотнение в районе печени.
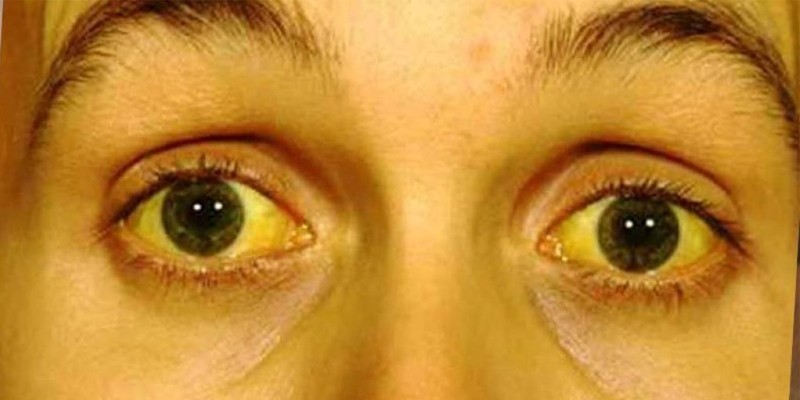
Признаки на последней стадии
Печеночные симптомы появляются только на последней стадии вторичного билиарного цирроза. Они указывают на недостаточность печени. Основные признаки:
- телеангиэктазия с образование сосудистых звездочек;
- атрофия мышц;
- перерождение сухожилий ладоней рубцового характера;
- увеличение слюнных желез;
- расширение вен на внешней части живота;
- увеличение объема живота;
- покраснение ладоней, реже – подошв;
- лейконихия (появление на ногтях белых пятен).
Диагностика вторичного билиарного цирроза печени
Течение вторичного билиарного цирроза имеет много общего с симптомами первичной формы этого заболевания. На первичном осмотре врач выясняет, есть ли в анамнезе пациента патологии желчевыводящих протоков или операция по резекции желчного пузыря.
Из внешних признаков специалист отмечает выраженную желтуху, расчесанную кожу, ксантомы и ксантелазмы. При пальпации отмечается болезненность печени и гепатоспленомегалия. Для подтверждения диагноза назначают следующие исследования:
- общий и биохимический анализы крови;
- биопсия печени;
- УЗИ брюшной полости (желчевыводящих путей и печени);
- общий анализ мочи;
- гастроскопия;
- эзофагоскопия;
- чрескожная чреспеченочная холангиография или ретроградная холангиопанкреатография;
- ректороманоскопия.
Методы лечения
Первостепенная задача лечения – восстановление нормального оттока желчи. Для этого разными способами производят декомпрессию желчевыводящих путей. Схема терапии зависит от результатов анализов и локализации закупорки. Методы лечения в зависимости от стадии вторичного билиарного цирроза:
|
Стадия заболевания |
Направление лечения |
Методы лечения |
|
Устранимая обструкция желчевыводящих путей |
Декомпенсация желчевыводящих протоков. |
Для восстановления оттока желчи могут проводиться следующие операции:
|
|
Неустранимая обструкция желчных путей. |
Цель лечения – профилактика рецидивов холангита. Одновременно предпринимаются меры по предупреждению инфекций. |
Назначается диета и следующие лекарства:
|

Осложнения и прогноз
На продолжительность жизни пациентов с вторичным билиарным циррозом влияет причина нарушения желчеотделения и возможности ее устранения. Когда закупорка желчевыводящих каналов была вызвана трансплантацией печени, существует риск рецидива ВБЦП. Если обструкция желчных путей не была устранена, то болезнь продолжит прогрессировать. В таком случае могут развиться следующие осложнения:
- гепатоцеллюлярная карцинома;
- асцит;
- интеркуррентные инфекции;
- тромбоз воротной вены;
- кишечные, пищеводные и желудочные кровотечения.







Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: