Токсический цирроз печени: стадии развития и лечение
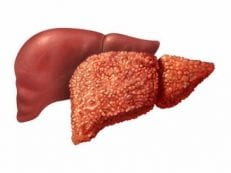
Неизлечимое заболевание, которое вызвано негативным влиянием на печень гепатотоксических веществ – это и есть токсический цирроз. Гепатоциты при нем разрушаются и замещаются рубцовой тканью. Такой тип цирроза – необратимый патологический процесс, поэтому при нем высока вероятность летального исхода.
Механизм развития заболевания
Развитие недуга происходит следующим образом:
- Под воздействием провоцирующих факторов белок печеночных клеток приобретает свойства антигена, что приводит к образованию антител.
- Вследствие этого появляются очаги некроза.
- Наряду с процессами регенерации гепатоцитов происходит частичное разрастание соединительной ткани. При этом неизбежно поражаются сосуды, из-за чего развивается гипоксия ткани. Она способствует дальнейшему разрастанию соединительной ткани.
- Отдельные очаги некроза ведут к образованию локализованного разрастания фиброза.
- На фоне нарушенного кровоснабжения начинается диффузное разрастание и интерстициальной ткани.
Классификация
Цирроз с токсическим поражением печени по МКБ-10 имеет код К71.7. Алкогольный фиброз имеет отдельное обозначение – К70.2. По морфологической классификации токсический цирроз делится на следующие виды:
- мелкоузловой;
- крупноузловой;
- неполный перегородочный;
- смешанный (имеет признаки нескольких форм).
Степень выраженности заболевания оценивают по классификации Чайлд-Пью, которая утверждена международным конгрессом врачей-гепатологов. В этой системе учитываются следующие показатели:
- внешний вид человека;
- наличие энцефалопатии и асцита;
- уровень альбумина плазмы крови;
- билирубин.
После оценки перечисленных факторов и присвоения им от 1 до 3 баллов, вычисляют их сумму. В зависимости от нее токсическому циррозу присваивают класс:
- А – 5–6 баллов;
- В – 7–9 баллов;
- С – 10–15 баллов.

Причины цирроза печени
Вне зависимости от провоцирующего фактора, недуг сопровождается гибелью клеток печени. Их заменяют фиброзные волокна, из-за чего орган не может нормально функционировать. Общие причины развития токсического цирроза печени:
- воздействие на организм отравляющих веществ;
- сопутствующие заболевания печени;
- использование лекарственных растений, собранный в небезопасной зоне;
- хронический алкоголизм.
Провоцирующие факторы
К токсическому поражению печени приводит влияние веществ, обладающих гепатотоксичными свойствами. Они оказывают негативное воздействие и на весь организм в целом. Основные факторы, провоцирующие токсический цирроз:
|
Группа провоцирующих факторов |
Вещества |
|
Яды и вещества химической промышленности |
|
|
Лекарственные препараты |
|
|
Фитопрепараты |
|
|
Металлы |
|
|
Алкоголь |
Регулярное употребление напитков даже с малым количеством спирта может вызвать цирроз. |
Клинические признаки
Токсический тип мало отличается от других форм цирроза. Опасность заболевания в том, что оно долгое время может никак себя не проявлять. Симптомы возникают уже на декомпенсационной стадии. Основные признаки заболевания:
- нарушения сна;
- общая слабость;
- кожный зуд;
- желтизна кожи, слизистых и склер;
- усталость без видимой причины;
- тошнота, рвота;
- резкая потеря веса;
- асцит – увеличение объема живота;
- боль в правом подреберье;
- повышенная температура тела;
- увеличение печени и селезенки.
Эффективность лечения напрямую зависит от точности проведенной диагностики. Для подтверждения заболевания назначаются следующие исследования:
- сбор анамнеза;
- внешний осмотр;
- клинический анализ крови и мочи;
- печеночные пробы;
- коагулограмма;
- УЗИ органов брюшной полости;
- пункционная биопсия печени.

Лечение
Токсическое разрушение печени – это необратимый процесс. По этой причине терапия помогает только замедлить скорость развития заболевания. Лечению подлежат только синдромы цирроза печени. Возможные схемы терапии:
|
Стадия |
На что направлено лечение |
Направления лечения |
|
Ранняя, когда консервативная терапия еще может сдерживать патологический процесс. |
Устранение основных симптомов заболевания, замедление некроза гепатоцитов. |
|
|
Терминальная |
Пересадка здорового донорского органа. |
Трансплантация печени. |
Прогноз
Продолжительность жизни пациентов зависит от того, на каком этапе цирроз был обнаружен. Не менее важно соблюдение рекомендаций врача. Основная часть больных токсическим циррозом – алкоголики, которые не готовы отказаться от своей пагубной привычки.
В 80% случаев такие пациенты даже после трансплантации возвращаются к спиртному, что приводит к летальному исходу. Статистика выживаемости при токсическом циррозе:
- При обнаружении прогрессирующего асцита выживаемость составляет около 6–12 месяцев.
- Если болезнь была диагностирована на начальном этапе, то прогноз благоприятный.
- Отказ от спиртного, соблюдение всех рекомендаций врача и медикаментозная терапия увеличивают продолжительность жизни на 7–10 и даже более лет в 65% случаев.





Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: