Виды катаракты — характерные симптомы и классификация заболевания
Помутнение хрусталика глаза с одновременным нарушением различных зрительных функций называется катарактой. Патология имеет несколько классификаций: по причине возникновения, локализации, времени развития и т. д. Тип заболевания определяет тактику лечения и дальнейший прогноз.
Врожденная катаракта
Патология обнаруживается с первых дней жизни ребенка или в течение первого года жизни. Отличительная особенность – отсутствие прогрессирования поражения. Врожденное помутнение хрусталика ограничено по площади. В зависисомости от этиологии, врожденную катаракту подразделяют на наследственную и внутриутробную.
Наследственная
Патологии наследственного типа возникают в результате передачи генетических или хромосомных мутаций от родителей детям. Заболевание может наследоваться по аутосомно-доминантному или аутосомно-рецессивному типу. В зависимости от объема и характера повреждений катаракту лечат консервативно или хирургически. При диаметре помутнения меньше 2 мм терапия не требуется, при необходимости корректируют зрение с помощью очков или контактных линз.

Внутриутробная
Морфологическая врожденная внутриутробная катаракта формируется при негативном воздействии на плод внешних и внутренних факторов. Среди основных причин отклонения:
- вирусные инфекции (краснуха, герпес, грипп, цитомегаловирус);
- токсоплазмозное поражение;
- употребление алкоголя матерью или курение;
- сахарный диабет у матери;
- гипоксия плода;
- резус-несовместимость плода и матери;
- хроническая интоксикация организма беременной.
Приобретенная катаракта
Приобретенные виды катаракты появляются на протяжении всей жизни. К факторам развития болезни относят негативное влияние системных заболеваний, пожилой возраст, травмы. Любые приобретенные катаракты с течением времени прогрессируют, увеличиваются в размерах. В зависимости от этиологии врожденная катаракта подразделяется на 5 типов:
- Травматическая. Возникает при проникающих, поверхностных, химических повреждениях. Патология бывает пленчатой, полурассосавшейся, частичной или полной. Прогрессирование заболевания зависит от объема, характера и степени поражения.
- Токсическая. Формируется под воздействием токсических веществ (при курении, на вредном производстве).
- Осложненная. Развивается на фоне системных патологий организма или локальных поражений глаза (глаукомы, увеита).
- Лучевая. Развивается из-за воздействия на глаз ионизирующего, радиоактивного или инфракрасного излучения, электромагнитных волн. Лучевая катаракта развивается у онкобольных или у людей, чья профессия подразумевает регулярное облучение (рентгенологи, работники ядерной медицины, техники по ядерному оборудованию и т. д.).
- Обменная. Вызывается общими нарушениями обмена разных веществ (кальция, углеводов, белков и др.).

Старческая катаракта
Старческая или возрастная катаракта – это помутнение хрусталика. Возникает после достижения пожилого возраста, проявляется снижением остроты зрения, двоением видимых объектов, размытостью картинки. Классификация катаракты соответствует стадиям ее развития:
- Начальная. В хрусталике образуется избыток жидкости и водяные щели – очаги помутнений. Патология появляется на периферии, реже – по центру. Очаги имеют вид спиц в колесе. На начальной стадии зрение не страдает.
- Незрелая. Патология распространяется на оптическую область хрусталика, что провоцирует резкое снижение зрения. Волокна набухают, хрусталик увеличивается.
- Зрелая. Происходит постепенный распад волокон, сморщивание капсулы. Весь хрусталик мутный, зрение практически утрачено. Человек различает только свет и тени.
- Перезрелая. Вещество полностью разжижается, развивается воспаление. Хрусталик теряет оформленность, похож на мешочек с неровнми краями. Повышается внутриглазное давление, развивается полная слепота. Часто присоединяется осложнения: глаукома, разрыв оболочки хрусталика.
Созревание старческой катаракты может быть быстрым, медленным или умеренным. В среднем от начальной стадии до обширного помутнения проходит от 5 до 10 лет.
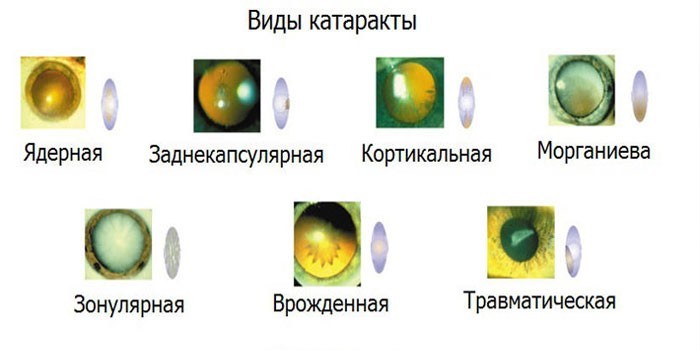
По локализации помутнения хрусталика
Приобретенные и врожденные катаракты подразделяются на несколько видов в зависимости от месторасположения, формы помутнения:
- Слоистые периферические. Помутнения образуются под оболочкой хрусталика. Прозрачные и непрозрачные участки чередуются.
- Зонулярные. Повреждения расположены вокруг центра хрусталика. Прозрачные и непрозрачные участки чередуются.
- Передние и задние полярные. Помутнение имеет вид круглого белого или сероватого пятна. Располагается под капсулой на задней или передней части хрусталика, центру зрачка. Полярные катаракты почти всегда двусторонние.
- Веретенообразные. Помутнение в форме тонкой серой ленты имеет вид веретена. Занимает всю ширину хрусталика по его переднезаднему размеру.
- Задние субкапсулярные. Повреждения представляют собой беловатые клиновидные области. Располагаются вдоль наружного края задней оболочки.
- Ядерные. Помутнение-ядро около 2 мм в диаметре, располагаетмя в центре хрусталика.
- Кортикальные (корковые). Повреждения имеют вид беловатых клиновидных очагов. Расположены по ходу наружного края оболочки.
- Полные. Все вещество хрусталика утрачивает прозрачность.
Вторичная катаракта
Распространенное осложнение оперативного лечения заболевания. По статистике частота развития – от 0,5 до 95%. Широкий диапазон данных обусловлен применением разных хирургических методик, возрастом пациентов и наличием сопутствующих патологий. Вторичная катаракта подразделяется на три вида по морфологическому признаку:
- Фиброзная. Тканевой состав капсулы изменяется, преобладают фиброзные волокна. Патология диагностируется в течение первых трех лет после операции.
- Профилеративная. Ткани капсулы разрастаются, нарушая прозрачностью хрусталика.
- Утолщение капсулы. Диагностируется редко, причины развития не установлены.










Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: