Лекарственная аллергия — причины и симптомы, диагностика, терапия
- Причины медикаментозной аллергии
- Симптомы аллергии на лекарства
- Поражения кожи и слизистых
- Анафилактический шок
- Острая гемолитическая анемия
- Псевдоаллергическая реакция
- Диагностика аллергии на лекарства
- Лечение лекарственной аллергии
- Неотложная помощь
- Препараты
- Последствия медикаментозной аллергии
- Профилактика аллергии на лекарства
- Видео
Гиперчувствительность к определенным фармакологическим препаратам называется лекарственной (или медикаментозной) аллергией (ЛА). При повторном попадании препарата в организм формируется иммунный ответ. Он проявляется в виде поражения кожи, дыхательной системы, кровеносных сосудов, суставов и других органов.
Причины медикаментозной аллергии
Побочные эффекты медикаментозной терапии и аллергия на лекарства – разные состояния. Каждое из них имеет специфические причины возникновения и симптомы. Аллергическая реакция развивается после активации иммунной системы (сенсибилизации), вызванной основным действующим веществом медикамента или его вспомогательным компонентом. Риск ее появления повышают провоцирующие факторы, среди которых:
- генетическая предрасположенность;
- проявления любой формы аллергии в анамнезе;
- диагностированные глистные инвазии;
- профессиональный контакт с лекарствами;
- превышение рекомендованных доз препарата.

К основным причинам развития ЛА относятся:
- употребление в пищу мяса животных и птиц, выращенных на кормах с гормонами, антибиотиками;
- острые и хронические заболевания инфекционного характера, возбудители которых создают предпосылки для возникновения гиперчувствительности;
- слабый иммунитет;
- употребление лекарственных препаратов без назначений врача;
- недостаточная информированность населения об опасности самолечения;
- неблагоприятная экологическая ситуация.
Лекарства определенных фармакологических групп чаще других провоцируют острую иммунологическую реакцию организма. К ним относятся препараты:
- группы пенициллинов;
- сульфаниламиды;
- витамины;
- иммуноглобулины;
- вакцины и сыворотки;
- плазмозаменители;
- местные анестетики;
- нестероидные противовоспалительные;
- обезболивающие;
- жаропонижающие;
- спазмолитические;
- гормональные;
- гипотензивные;
- йодсодержащие;
- рентгеноконтрастные;
- противогрибковые;
- наркотические.

Симптомы аллергии на лекарства
ЛА отличает отсутствие специфических симптомов на определенный препарат. Одно и то же лекарство вызывает разные иммунные ответы, а медикаменты разного фармакологического действия провоцируют одинаковую аллергическую реакцию.
Все клинические проявления ЛА делятся на три группы реакций:
- Острого типа – возникают мгновенно или в течение 60 минут после введения лекарства. К ним относятся отек Квинке, гемолитическая анемия, анафилактический шок, острая крапивница, приступ бронхиальной астмы.
- Подострого типа – развиваются в течение 24 часов после поступления препарата в организм. Они вызывают патологические изменения крови.
- Затяжного типа – проявляются через несколько суток после применения лекарственного средства. Они провоцируют развитие сывороточной болезни, воспаления суставов и лимфатических узлов, дисфункции внутренних органов.
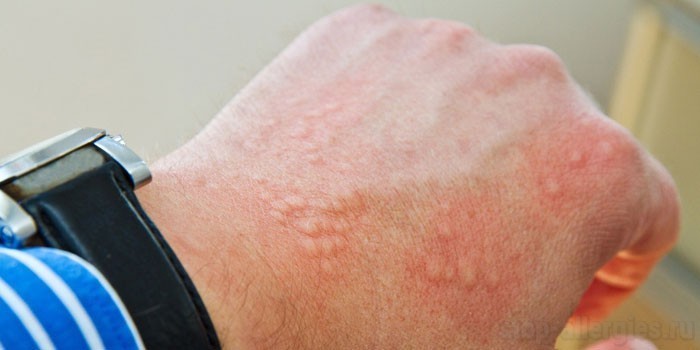
Поражения кожи и слизистых
Медикаментозная аллергия на коже и слизистых оболочках отличается множественными внешними проявлениями. Они напоминают симптомы экссудативного диатеза, экземы, розового лишая. Поражения имеют вид больших красных пятен, узелков, волдырей, пузырьков. Самыми распространенными кожными реакциями на лекарственное воздействие являются:
- крапивница;
- отек Квинке;
- токсидермия;
- синдром Лайелла.
Крапивница характеризуется высыпаниями, напоминающими укус насекомого или ожог крапивой. Вокруг основного элемента часто формируется красный венчик. Волдыри могут сливаться и менять локализацию. После стабилизации состояния пациента следов от высыпаний не остается, но медикаментозная аллергия такого типа может рецидивировать. Повторную реакцию вызывают не только лекарства, но и продукты, содержащие антибиотики.
Отек Квинке чаще развивается на лице. Он не сопровождается зудом и болями. Реакция возникает внезапно и развивается в коже, подкожной жировой клетчатке, слизистых. Опасны отеки гортани (приводят к удушью) и головного мозга. В последнем случае ЛА сопровождается судорогами, бредом, головной болью.
Эритема 9-го дня – одно из проявлений токсидермии. Патологическое состояние возникает на девятый день после приема лекарства. На коже появляются обширные покраснения и отдельные пятна. Другие симптомы токсидермии:
- мелкоточечные кровоизлияния;
- шелушение эпидермиса;
- волдыри;
- узелки.
Синдром Лайелла – самая тяжелая форма аллергического поражения кожи и слизистых оболочек. Развивается некроз (омертвение) тканей, происходит их отторжение, возникают болезненные эрозии. Состояние больного отягощается обезвоживанием, присоединением инфекции, вызывающей токсический шок. Аллергия возникает через несколько часов (недель). Статистика летальности составляет 30-70%. Риск смертельного исхода повышен у детей и пожилых пациентов.
Анафилактический шок
Повторное введение лекарства, которое единожды вызвало аллергию, может привести к возникновению анафилактического шока. У большинства пациентов она развивается уже через 1–2 минуты после поступления препарата в организм, в редких случаях спустя 15–30 минут. Без оказания неотложной медицинской помощи может наступить смерть. Основные симптомы анафилактического шока:
- резкое снижение артериального давления (АД);
- учащение пульса;
- нарушение зрительного восприятия;
- слабость;
- боли в животе, груди;
- появление крапивницы, отеков на коже;
- спутанность и потеря сознания;
- холодный липкий пот;
- бронхоспазм;
- непроизвольное мочеиспускание, дефекация.
Острая гемолитическая анемия
Среди аллергических реакций на медикаменты выделяются гематологические состояния (изменения состава крови, заболевания кроветворных органов). Острая гемолитическая анемия («малокровие») – одно из проявлений ЛА, которое вызвано разрушением эритроцитов.
Характерные симптомы аллергического состояния:
- головокружение;
- слабость;
- учащенное сердцебиение;
- боли под ребрами;
- желтушность склер и кожи;
- увеличение селезенки и печени.

Псевдоаллергическая реакция
По клиническим проявлениям псевдоаллергическая форма напоминает истинную аллергию. Ее отличительные особенности:
- Псевдоформа развивается при первом введении препарата, не требует периода сенсибилизации.
- Патологическое состояние связано с выделением большого количества гистамина (тканевого гормона) при введении лекарства.
- Комплекс антиген–антитело не образуется.
- Аллерготесты дают отрицательный результат.
- Развитие реакции провоцирует быстрое введение лекарственного средства.
Отсутствие аллергии в анамнезе – косвенное подтверждение псевдоформы. Ее возникновению способствуют нарушения обмена веществ, хронические инфекционные заболевания, необоснованное применение лекарственных средств, болезни печени и почек.
Диагностика аллергии на лекарства
В большинстве случаев аллергия на таблетки диагностируется на основе анамнеза. В личной беседе с пациентом врач выясняет наличие иммунологической реакции на лекарственные средства у его ближайших родственников. Если ЛА не удалось диагностировать на основе анамнеза, используют лабораторные методы, кожное тестирование, провокационные пробы. Критериями определения ЛА являются:
- наличие связи между возникновением клинических проявлений и приемом препарата;
- исчезновение, облегчение аллергической реакции после отмены лекарственного средства;
- отсутствие сходства симптомов аллергии и побочных эффектов лекарства;
- наличие скрытого периода сенсибилизации при первичном применении медикамента;
- сходство симптомов с аллергическими заболеваниями.
Лабораторные методы исследования крови:
- радиоаллергосорбентный, иммуноферментный метод для определения специфических иммуноглобулинов;
- реакция торможения миграции лейкоцитов;
- метод хемилюминесценции;
- аллергическая альтерация лейкоцитов;
- тест высвобождения ионов калия.
Кожное тестирование широко применяется для определения сенсибилизации организма на пыльцу растений, микроскопические грибки, бытовые аллергены. Для диагностики ЛА оно не нашло широкого применения. В отдельных случаях поэтапно проводятся капельные, аппликационные, скарификационные, внутрикожные пробы.
Провокационные тесты на больном проводятся редко. Они необходимы для выявления медикаментозной аллергии, когда изучение анамнеза и лабораторные исследования не дали результатов. Метод имеет противопоказания:
- острый период развития аллергии;
- перенесенный анафилактический шок;
- дисфункции сердца, печени, почек;
- тяжелые эндокринные нарушения;
- возраст до 6 лет;
- беременность.

Лечение лекарственной аллергии
При проявлениях ЛА необходимо вызвать неотложную помощь или обратиться к врачу. Тяжелое аллергическое состояние требует помещения больного в стационар, в отдельных случаях – проведения реанимационных мероприятий. Терапия начинается с отмены препаратов или их группы. Выбор медикаментозного лечения зависит от степени выраженности клинических проявлений и переносимости лекарств, которые назначались раньше.
Основная задача терапевтических мероприятий – это устранение воздействия лекарственного аллергена. Она реализуется следующим образом:
- отмена препарата;
- уменьшение скорости всасывания действующего вещества;
- снижение чувствительности организма к лекарству;
- выведение основных компонентов препарата с использованием инфузионной терапии, энтеросорбентов, путем клизм, промывания желудка.
При развитии аллергии важно придерживаться диетического питания. Рацион подбирается индивидуально и согласовывается с лечащим врачом. Диета выдерживается около недели (до улучшения состояния). Например, при аллергии на антибиотики из меню полностью исключаются:
- колбасные изделия;
- копчености;
- пряности;
- консервы;
- жирные продукты;
- жареные блюда;
- морепродукты;
- яйца;
- кондитерские изделия;
- цитрусовые;
- клубника;
- виноград.

В ограниченном количестве можно употреблять макаронные изделия, манку, цельное молоко, курицу, свеклу, морковь. С учетом индивидуальной переносимости разрешены следующие продукты:
- крупы;
- кисломолочные изделия (творог, йогурт, кефир);
- постное мясо (говядина, филе индейки);
- фрукты (яблоки, груши, смородина, сливы);
- овощи (капуста, кабачки, зелень);
- топленое сливочное масло;
- рафинированное растительное масло;
- хлеб из цельно-зерновой муки.
Неотложная помощь
Состояние пациента при отеке Квинке требует неотложной помощи и стабилизируется в условиях стационара. Основные лечебные мероприятия:
- введение гормональных средств (Преднизолон, Дексаметазон);
- инъекции Супрастина;
- проведение оксигенотерапии (в случае нарушения дыхания).
При анафилактическом шоке пациент госпитализируется в отделение интенсивной терапии. При опасности остановки сердца, дыхания, критически низком кровяном давлении вводятся Атропин, Адреналин, гормональные, противоаллергические препараты. Основные реанимационные мероприятия:
- устранение аллергена;
- повышение АД;
- восстановление сознания.
Препараты
При обычных формах ЛА врач отдает предпочтение антигистаминным препаратам с минимальным количеством побочных эффектов. Важно учесть их переносимость в прошлом. При отсутствии терапевтического действия показано применение кортикостероидов.
Антигистаминные препараты в большинстве случаев назначаются в таблетированной форме, кортикостероиды – в виде таблеток, мазей, кремов, суспензий, капель. Эффективные лекарственные средства:
|
Фармакологическая группа |
Названия препаратов |
|
Антигистаминные |
Тавегил, Диазолин, Супрастин, Цетрин, Телфаст, Дезлоратадин |
|
Кортикостероиды |
Преднизолон, Метипред, Кенакорт, Целестон, Фликсоназе |
Последствия медикаментозной аллергии
Даже легкие случаи ЛА потенциально опасны для больного. Последствия иммунологического ответа организма на лекарственное воздействие:
- быстрое развитие реакции;
- запаздывание предпринимаемых терапевтических действий;
- резкое ухудшение общего состояния;
- возникновение осложнений.

Профилактика аллергии на лекарства
Развитие ЛА трудно предвидеть. Следует отказаться от необоснованного приема медикаментов, проанализировать информацию о взаимодействии лекарственных средств при одновременном их применении. Другие профилактические меры:
- не принимать лекарство, если оно когда-либо вызвало аллергию;
- соблюдать схему медикаментозного лечения, предписанного врачом;
- выполнять инструкции по методике введения препарата;
- всегда сообщать врачу о перенесенной медикаментозной аллергии;
- обращать внимание на состав лекарственного средства;
- получить консультацию у аллерголога-иммунолога.










Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: