Панкреатит — причины возникновения, симптомы и методы лечения
- Что такое панкреатит
- Почему воспаляется поджелудочная железа
- Чем отличается острый панкреатит от хронического
- Симптомы острого панкреатита
- Хроническое воспаление поджелудочной железы
- Диагностика
- Симптомы панкреатита по авторам
- Анализ крови
- Инструментальная диагностика
- Лечение панкреатита
- Первая помощь
- Лекарства при панкреатите
- Хирургическое лечение
- Народные средства
- Диета при воспаленной поджелудочной железе
- Осложнения
- Профилактика
- Видео
Нарушение питания, алкогольная зависимость, болезни ЖКТ – частые причины воспалительных процессов в поджелудочной железе. При панкреатите нарушается отток ферментов, что вызывает разрушение органа. Патология чаще встречается у мужчин. По статистике в России ежегодно диагностируют около 50 тыс. случаев заболевания.
Что такое панкреатит
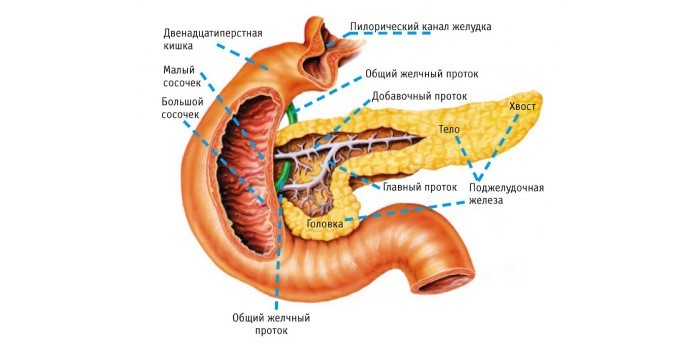
Поджелудочная железа (pancreas) – один из важнейших органов человека. Она участвует в следующих процессах:
- секреция ферментов, которые попадают в двенадцатиперстную кишку, организуют нормальное пищеварение;
- переваривание углеводов, жиров, белков;
- выработка инсулина, регулирующего потребление и хранение энергии, полученной из пищи.
Под действием многочисленных причин возникает расстройство функций – диспанкреатизм. Он легко корректируется препаратами и диетой. При отсутствии лечения развивается панкреатит – воспалительно-дегенеративный процесс поджелудочной железы. Патогенез болезни:
- Перекрытие протока железы.
- Активизация ферментов внутри органа.
- Аутолиз – самопереваривание тканей.
- Атрофия поджелудочной железы.
- Нарушение ее функций.
Почему воспаляется поджелудочная железа
Развитие панкреатита вызывают нарушения функций органов пищеварения:
- желчнокаменная болезнь;
- вирусный гепатит;
- глистные инвазии;
- язвенная болезнь;
- последствия операций на органах ЖКТ;
- гастрит;
- стеноз протоков;
- дизентерия;
- сепсис кишечника.

Частыми причинами возникновения воспалительных процессов врачи считают:
- ожирение;
- переедание;
- злоупотребление жирной, жареной пищей;
- травмы живота;
- бесконтрольное применение лекарств;
- аллергию;
- гипертонию;
- сахарный диабет;
- атеросклероз;
- паротит.
В зоне риска по развитию панкреатита находятся:
- беременные из-за нарушения режима питания, дефицита витаминов и микроэлементов;
- пациенты, злоупотребляющие алкоголем;
- люди с врожденными патологиями поджелудочной железы;
- работники производств, где применяют лакокрасочные покрытия, соли тяжелых металлов, токсические вещества.
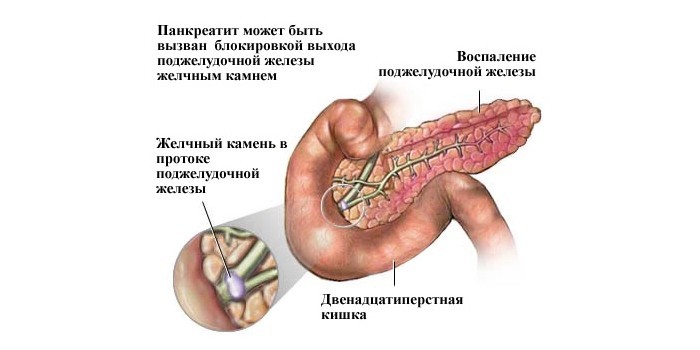
Есть статистические данные о причинах возникновения панкреатита:
|
Факторы |
Процент от общего количества больных с воспалением |
|
Алкоголизм |
40 |
|
Желчнокаменная болезнь |
30 |
|
Ожирение |
20 |
|
Травмы живота, операции на органах ЖКТ, интоксикация лекарствами, химическими веществами |
5 |
|
Генетическая предрасположенность |
5 |
Чем отличается острый панкреатит от хронического
Воспалительно-дегенеративные процессы в поджелудочной железе включают большую группу синдромов и заболеваний, которые отличаются своими проявлениями. По течению выделяют острый и хронический панкреатит. Для каждого характерны свои этапы прогрессирования.
При остром воспалении выделяют 4 фазы развития:
|
Длительность, сутки |
Что происходит |
|
|
Ферментативная |
3-5 |
|
|
Реактивный панкреатит |
6-14 |
Некроз тканей провоцирует:
|
|
Секвестрационная (стадия осложнений) |
от 15 |
|
|
Фаза исхода и последствий |
до полугода |
|
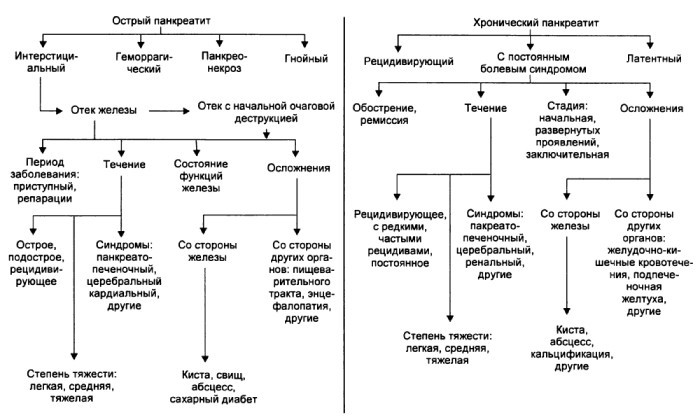
Для хронической стадии панкреатита характерно вялое течение с нарушением функций поджелудочной железы. В зависимости от провоцирующих факторов различают следующие формы воспаления:
|
Причины возникновения |
|
|
Токсико-метаболическая |
|
|
Идиопатическая (жировая дистрофия) |
|
|
Наследственная |
|
|
Аутоиммунная |
повышенная активность иммунитета по неизвестным причинам |
|
Рецидивирующая |
|
|
Обструктивная |
|
|
Индуративная, склерозирующая |
|
Симптомы острого панкреатита
|
Признак |
Проявления |
|
|
Панкреатическая колика |
|
|
|
Рвота |
|
|
|
Аэроколия |
|
|
|
Кожные изменения |
|
|
|
Нарушение функций ЖКТ |
|
|
|
Обезвоживание |
|
|
|
Интоксикация |
|
|
|
Симптомы сахарного диабета |
|
|
|
Сердечно-сосудистые нарушения |
|
|
Хроническое воспаление поджелудочной железы
Если заболевание продолжается более трех месяцев, его считают хроническим. Для воспаления характерно прогрессивное течение, атрофическое поражение тканей. Медики выделяют такие стадии панкреатита:
- Начальная – до 5 лет, с частыми рецидивами.
- Внешнесекреторной недостаточности – нарушение всасывания питательных компонентов, функций пищеварения.
- Осложненного течения – развитие необратимых процессов: атрофии, диабета, рака.
Обострение хронического панкреатита чередуется с периодами ослабления признаков. Симптомы при воспалении поджелудочной железы хронического типа:
|
Симптомы |
Особенности проявления |
|
Боль |
|
|
Нарушение пищеварения |
|
|
Обезвоживание |
|
|
Признаки интоксикации |
|
Диагностика
Обследование пациента начинают со сбора анамнеза, внешнего осмотра. Диагностика включает следующие методы исследования:
|
Лабораторные |
|
|
Инструментальные |
|

Симптомы панкреатита по авторам
Исследованием воспалительных процессов поджелудочной железы, их описанием, занимались врачи, именами которых названы симптомы заболевания. При диагностике заболевания используют клинические признаки панкреатита по авторам:
|
Симптом |
Проявления боли при панкреатите |
|
Мейо-Робсона |
При нажатии на точку, которая определяется так:
|
|
Шоффара |
В проекции головки железы – 5-6 см справа, выше пупка, между серединной линией тела и биссектрисой пупочного угла. |
|
Дежардена |
В точке на 4-6 см от пупка по направлению к правой подмышечной впадине. |
|
Губергрица-Скульского |
В проекции линии соединения головки и хвоста железы. |
|
Тужилина |
Красные точки на теле (сосудистые аневризмы). |
|
Кача |
Болезненность, чувствительность кожи в области поперечного отростка восьмого грудного позвонка слева. |
|
Воскресенского |
Отсутствие пульсации аорты на передней стенке брюшины в проекции железы (сложно определить у пациентов с толстым слоем подкожно-жировой клетчатки). |
|
Гротта |
Увеличение подкожно-жировой клетчатки слева от пупка. |
Анализ крови
Обязательное исследование при диагностике панкреатита – общий анализ крови. Он выявляет наличие воспаления по показателям:
- уменьшение эритроцитов – менее 3,9 х 1012 клеток/л;
- снижение гемоглобина – менее 135 г/л;
- повышение лейкоцитов – более 9 х 109;
- увеличение скорости оседания эритроцитов (СОЭ) – от 15 мм/час.
При биохимическом анализе крови возможны превышения таких параметров:
- концентрация ферментов:
- липаза – до 190 Ед/л;
- сывороточная эсталаза – 0,1-4 нг/мл;
- амилаза – до 64 Ед/л;
- сахар в крови – 4,2-6,2 ммоль/л;
- общий билирубин – 8,4-20,5 мкмоль/л.
Инструментальная диагностика
|
Способ диагностики |
Что выявляет |
|
УЗИ (по эхопризнакам) |
|
|
Компьютерная томография |
|
|
Эндоскопическая ретроградная холангиопанкреатография |
|
|
Рентгенография |
|
|
Фиброгастродуоденоскопия |
|
Лечение панкреатита
Тактика терапии при воспалении зависит от стадии заболевания. Приступ панкреатита острой формы предполагает::
- детоксикацию организма;
- медикаментозную терапию;
- плазмаферез;
- диетическое питание.
При хронической стадии заболевания важно увеличить период ремиссии. Врачи рекомендуют:
- пожизненное соблюдение диеты;
- прием панкреатических ферментов;
- симптоматическую терапию;
- лечение желчнокаменной болезни, сахарного диабета;
- нормализацию кислотно-щелочного баланса;
- витаминотерапию;
- восстановление в санатории на стадии ремиссии.
Первая помощь
При подозрении на панкреатит, пациенту необходимо обеспечить покой, вызвать скорую помощь.
Для облегчения состояния можно:
- усадить больного с прижатыми к груди коленями;
- давать каждые полчаса по 50 мл воды (кормить недопустимо);
- приложить со стороны спины пузырь со льдом;
- попросить дышать поверхностно.
Когда пациента доставили в стационар, медики применяют инфузионное введение физраствора для детоксикации, восстановления кислотно-щелочного баланса. Схема первой помощи включает лечение такими группами препаратов:
- обезболивающие;
- спазмолитики;
- противорвотные;
- мочегонные (для исключения отека железы);
- антибиотики (при гнойной форме);
- ингибиторы ферментов.

Лекарства при панкреатите
Важная роль при лечении поджелудочной железы отводится устранению болевого синдрома. Для этого применяют лекарственные средства:
- спазмолитики – Спазмалгон, Папаверин, Дротаверин;
- обезболивающие – Анальгин, Кеторолак;
- противовоспалительные – Ибупрофен, Диклофенак;
- м-холинолитики, блокирующие возбуждение нервной системы, – Хлорозил, Атропин;
- Н2-блокаторы (при стойкой боли) – Фамотидин, Ранитидин.
Для восстановления функций поджелудочной железы используют такие группы препаратов:
- ферменты – Панкреатин, Мезим, Фестал;
- гомеопатические – Ховертпанкреатикум;
- для снижения выработки гормонов – Атропин, Платифиллин;
- антиферменты (подавляют секреторные функции) – Сандостатин, Контрикал, Трасилол;
- для торможения активности железы – Рибонуклеаза, Фторурацил.
При воспалительном процессе важно восстановить функции системы пищеварения, для этого назначают:
- Омепразол – снижает уровень соляной кислоты;
- ЛИВ 52 – гепатопротектор;
- Лецитин – регулирует выработку желчи;
- Гевискон – секретолитик (понижает кислотность желудка);
- Линекс – восстанавливает микрофлору;
- Гастал – нормализует кислотно-щелочной баланс желудка;
- Смекта, Энтерол – останавливают диарею.
При лечении панкреатита могут быть использованы лекарства:
- антибиотики – Ципрофлоксацин, Левомицетин;
- аминокислота (при парентеральном питании, минуя ЖКТ) – Аминосол;
- мочегонное – Фуросемид;
- кровоостанавливающее – Контривен;
- выводящее токсины – Полисорб;
- противорвотное – Церукал;
- дезинтоксикационное – Кросповидон.
Хирургическое лечение
Показаниями для оперативного вмешательства служат гнойные воспаления, устойчивый болевой симптом, опухоли. Хирургическое лечение поджелудочной железы проводят при увеличении ее размеров, резком снижении функций, осложнениях панкреатита. Могут быть применены:
- Экстренное вмешательство при перитоните, остром воспалении, вызванном закупоркой двенадцатиперстной кишки.
- Плановая операция после снятия острых симптомов, для исключения рецидива.
Оперативное лечение требует высокой квалификации хирургов – близко расположено несколько жизненно важных органов, аорта, пересечение нервных узлов. Не исключены тяжелые осложнения: кровотечение, инфицирование, поражение сосудов.
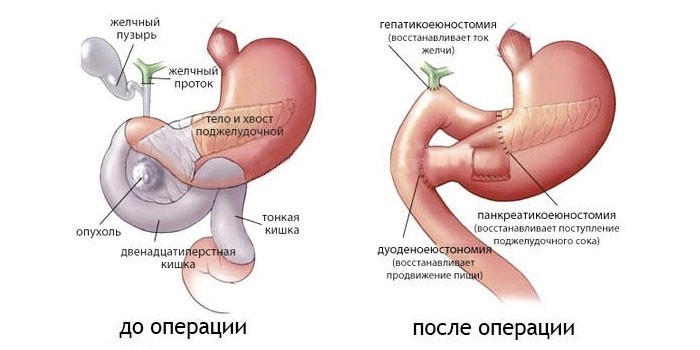
При оперативном вмешательстве используют следующие методики:
- Панкреатодуоденальная резекция – удаление головки железы и двенадцатиперстной кишки.
- Некрэктомия – иссечение некротических тканей.
- Тотальное удаление поджелудочной железы вместе с желчным пузырем, частью тонкого кишечника, желудка, селезенки.
- Вскрытие, дренирование кист, абсцессов.
- Вирсунготомия – рассечение протока, удаление камней.
Народные средства
Использование домашних лекарств с натуральными компонентами может быть только дополнением к основному лечению. Рецепты народных целителей необходимо согласовывать с врачом – это поможет избежать осложнений, аллергических реакций.
Чтобы сделать настой, нужно:
- Размять горсть ягод.
- Залить стаканом кипятка.
- Пить с медом по 3 раза в день.
Снять воспаление, ускорить регенерацию тканей, восстановить функции поджелудочной железы помогает зубчатка. Для отвара используют корни, стебли и листья растения. По рецепту необходимо:
- Ложку травы залить стаканом кипятка.
- Варить 5 минут.
- Настоять в течение часа, процедить.
- Пить по 50 мл до еды, трижды в день.
- Курс – месяц.
- Через 10 дней лечение повторить.

Нормализовать пищеварение при панкреатите помогает отвар трав. Для его приготовления чайную ложку сбора заливают стаканом кипящей воды, выдерживают 15 минут на водяной бане. Полученное количество выпивают в течение суток. В сбор входят равные части растений:
- мята;
- корень девясила;
- мелисса;
- пустырник;
- ромашка;
- зверобой;
- шалфей.
Для снижения секреторной нагрузки, устранения отечности, застоя желчи, рекомендуют отвар из сбора лекарственных растений. Его не разрешают употреблять в период обострения воспалительных процессов. По рецепту к двум ложкам смеси добавляют 0,5 литра воды, кипятят 20 минут. Отвар выпивают в три приема за полчаса до еды. Сбор включает:
- плоды тмина – 4 части;
- кориандр, мята – по 2 части;
- тысячелистник – 3 части.
Диета при воспаленной поджелудочной железе
При острой форме воспаления лечение начинают с голода, постепенно переходят к диете №5П. При хроническом воспалении ее соблюдение необходимо на протяжении всей жизни.
Диетологи рекомендуют придерживаться правил:
- Исключить острую, жареную, копченую пищу, пряности.
- Блюда готовить на пару, варить, запекать.
- Употреблять еду в теплом виде, протертой или мелкоизмельченной.
- Питаться 6 раз в день, небольшими порциями.
- Суточная калорийность пищи – 2500 ккал.

Продукты и блюда, рекомендованные для ежедневного употребления:
- вегетарианские супы;
- каши – гречка, манка, овсянка, рис;
- нежирное мясо, рыба;
- кисломолочные изделия;
- овощи – тыква, морковь, свела, картофель;
- фрукты – некислые яблоки;
- напитки – отвар шиповника, компот из сухофруктов, чай с молоком;
- желе из сладких ягод, мед, сахар.
При панкреатите необходимо исключить из рациона:
- овощи – бобовые, редьку, шпинат, лук, чеснок;
- фрукты – бананы, инжир, виноград;
- животные жиры;
- цельные яйца;
- маринады;
- шашлык;
- свинину;
- утку;
- баранину;
- сметану;
- соленья;
- грибы;
- шоколад;
- мороженое;
- корицу;
- уксус;
- кофе;
- какао.
Осложнения
Вследствие избытка ферментов при воспалительно-дегенеративном процессе начинается панкреонекроз – тотальное поражение железы. Нарушение выработки инсулина провоцирует осложнение – сахарный диабет. Поскольку функции органа тесно взаимосвязаны с работой печени, желчного пузыря, при воспалении возможно одновременное их поражение и развитие патологий:
- гепатопанкреатит;
- гнойный холецистит;
- реактивный гепатит;
- панкреохолецистит.

Врачи выделяют осложнения со стороны самой железы и других органов:
- инфильтраты;
- некротический панкреатит;
- панкреатогенный абсцесс;
- оментобурсит – скопление жидкости в сальниковой сумке;
- парапанкреатит – поражение забрюшинной клетчатки;
- кисты, опухоли;
- свищи;
- воспаление брюшины;
- фиброзно-гнойный перитонит;
- абсцесс брюшной полости;
- пневмония;
- плеврит;
- сепсис;
- панкреатогенный шок;
- летальный исход.
Профилактика
Чтобы предупредить панкреатит, необходимо:
- Исключить жирную, жареную, копченую, острую пищу.
- Отказаться от курения, употребления алкоголя.
- Ограничить прием лекарственных препаратов.
- Не допускать переедания.
- Есть часто, небольшими порциями.
- Добавить в рацион фрукты, овощи.
- Лечить патологии желудка, печени, желчного пузыря.
- При появлении симптомов заболевания немедленно обратиться к врачу.
- Повысить физическую активность – ходить, плавать.










Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: