Боль в области сердца — причины давящей, ноющей, острой и тупой
- Механизм развития сердечной боли
- Симптомы
- Почему может болеть сердце
- Сосудистые патологии
- Воспалительные процессы
- Врожденные и аутоиммунные заболевания
- Боли некардиологического происхождения
- Что означает давящая боль в области сердца
- Причины ноющей боли в грудной клетке
- Как болит сердце при инфаркте миокарда
- Колющая боль в области сердца
- Опасна ли резкая боль в сердце
- Что делать, если болит сердце
- Как отличить боли сердечного происхождения от других
- Первая помощь в домашних условиях
- Диагностика
- Лечение
- Видео
Кардиалгия – один из самых тревожных симптомов, с которым сталкивался каждый человек. На нее жалуется 50% женщин старше 30 лет. По статистике только в половине случаев это признак сердечных заболеваний. Боль появляется даже после стресса или при проблемах позвоночника. Часто с такой жалобой к врачу обращаются лица средней и старшей возрастных групп.
Механизм развития сердечной боли
Появление болей в сердце говорит о нарушении движения крови по сосудам. К такому состоянию приводят высокие нагрузки на сердце и деформация его структур. В результате ухудшается питание тканей миокарда, клетки страдают от недостатка кислорода, собирается молочная кислота, которая раздражает нервные окончания сердца. Боли возникают под влиянием:
- воспаления;
- спазма или сужения сосудов;
- нарушения обменных процессов;
- гибели клеток миокарда.
Симптомы
Неприятные ощущения возникают слева в подреберье, отдают в руку, лопатку, шею, разливаются по груди или находятся в одной точке. Сердце болит по-разному в зависимости от процессов, которые протекают внутри. Покалывает часто после стресса, волнения, при дистонии, невралгии. Другие варианты:
- Ноющая, распирающая, тупая боль появляется при нарушениях обменных процессов, хроническом воспалении.
- Острая, резкая или жгучая беспокоит человека при спазме сосудов, закупорке, гибели тканей и является опасным признаком.
- Давит и сжимает часто у пожилых, ощущения концентрируются в области грудины и говорят о стенокардии, ишемии.
Почему может болеть сердце
О кардиалгии говорят, когда неприятные ощущения затрагивают область грудной клетки слева. Здесь не всегда проблема в сердце: рядом находятся легкие, бронхи, нервные окончания, органы ЖКТ. На основании этого все причины такого состояния делят на 4 группы:
- кардиологические патологии – проблемы сосудов, врожденные пороки, воспалительные процессы;
- не кардиологические заболевания;
- психосоматический болевой синдром;
- травмы.
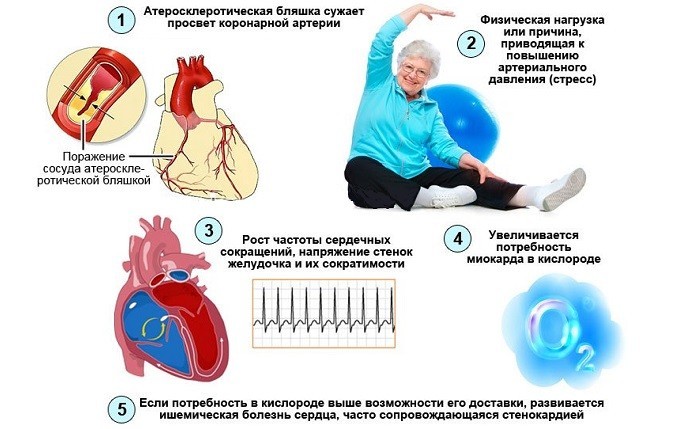
Сосудистые патологии
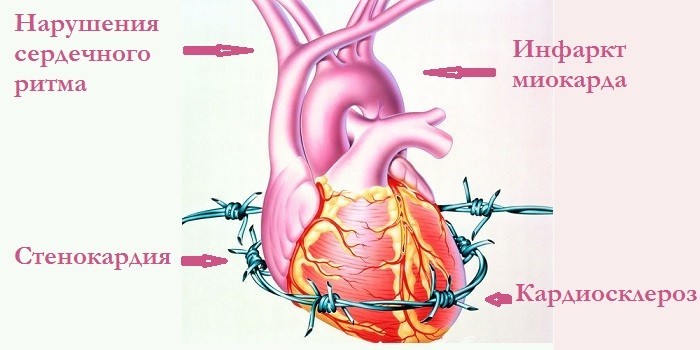
Самой частой проблемой является ИБС – ишемическая болезнь сердца. Она связана с нарушением движения крови в миокарде, и в 95% случаев к ней приводит атеросклероз. Реже патологию вызывают тромбоэмболия, гипертония. По статистике ишемию выявляют у 18% людей старше 45 лет и она имеет несколько форм:
- нарушения сердечного ритма;
- стенокардия;
- инфаркт миокарда;
- кардиосклероз (считается последней стадией ишемии).
Воспалительные процессы
Сюда относят миокардит, перикардит, эндокардит. Сердечная мышца и оболочка поражаются при инфекциях, раздражаются нервные окончания. К таким состояниям приводят туберкулез, сифилис, ревматизм. Болевой синдром слабый, но постоянный. Другие симптомы: подъем температуры до 37-38 градусов, одышка.
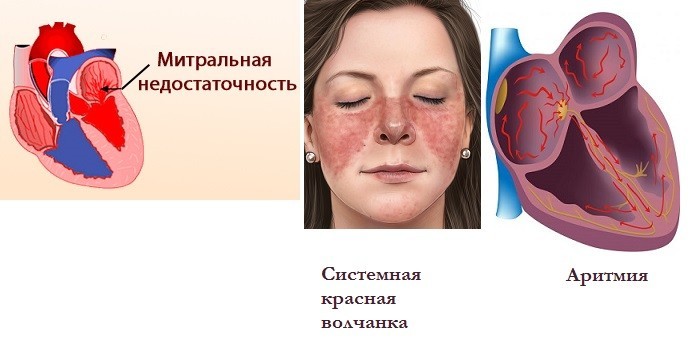
Врожденные и аутоиммунные заболевания
Периодический болевой синдром возникает у людей с пороками сердца. Клиническая картина зависит от формы дефекта: возможны отеки, кашель, подъем давления. Пациенты жалуются, что у них щемит сердце, давит, сжимает, за грудиной возникает чувство тяжести. Помимо врожденных пороков кардиалгию вызывают:
- дефекты митрального клапана;
- кардиомиопатия;
- аритмия;
- системная красная волчанка;
- ревматоидный артрит.
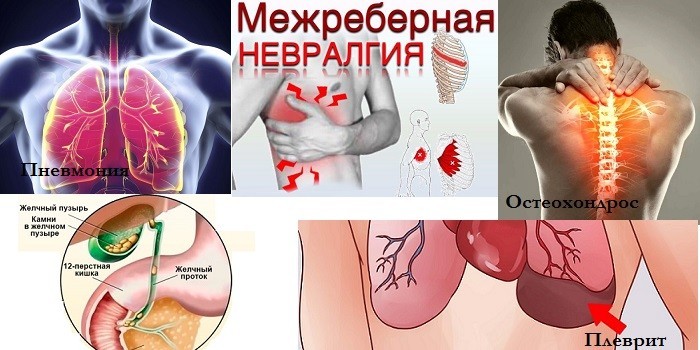
Боли некардиологического происхождения
Дискомфорт за грудиной и в области ребер слева возникает у пациентов с болезнями органов ЖКТ: язва желудка или кровотечение в нем, злокачественные опухоли, стеноз или грыжа пищевода. Острый панкреатит имеет похожие симптомы. При спазмах желчного пузыря боли возникают с правой стороны, но уходят в левый бок. Другие причины:
- закупорка желчных протоков камнями;
- отравление;
- патологии молочных желез;
- заболевания суставов;
- пневмония;
- плеврит;
- абсцесс легкого;
- дискинезия желчного пузыря;
- остеохондроз;
- межреберная невралгия;
- ОРЗ и грипп;
- травмы грудной клетки.
Что означает давящая боль в области сердца
Такое состояние часто возникает после перенапряжения, стресса. Если кардиалгия не проходит со временем, это говорит о стенокардии, при которой за грудной клеткой появляется дискомфорт, давящая боль отдает в руку, шею, чередуется со жгучей или становится ноющей. Другие причины:
- Пролапс митрального клапана. Врожденное нарушение относят к порокам или малозначимым аномалиям. Давит на грудь несколько часов, состояние усугубляется при стрессе. В душном помещении у человека случаются обмороки, головокружения.
- Миокардит. Воспаление сердечной мышцы на фоне инфекции, недолеченной простуды проявляется учащением пульса, отеками нижних конечностей, слабостью, повышенной утомляемостью, подъемом температуры до 37 градусов. Состояние не связано с нагрузками.
Причины ноющей боли в грудной клетке
Это самый распространенный вид кардиалгии, на который жалуются пациенты всех возрастов.
Другие причины:
- Стенокардия – возникает боль в сердце при вдохе, после физических нагрузок, тяжелого труда, отдает в лопатку или левую руку, давит на область грудной клетки.
- Кардионевроз – развивается после нервного срыва, депрессии, у пациентов с вегето-сосудистой дистонией, сопровождается нарушением сна, тревожностью, усиливается при переутомлении.
- Остеохондроз грудного отдела – болевой синдром сопровождает резкие повороты корпуса, глубокие вдохи.
Как болит сердце при инфаркте миокарда
Опасное состояние, которое приводит к смерти пациента, развивается при остром нарушении кровообращения, когда просвет сосуда перекрывается тромбом или бляшкой. Миокард перестает получать питательные вещества и его участки отмирают.
Когда погибают небольшие участки, у пациента возникают:
- жжение, давление на область сердца;
- резкая острая кардиалгия, которая не стихает более 5 минут, иррадиирует в руку и под правую лопатку;
- липкий холодный пот, одышка;
- учащенный пульс, бледность кожных покровов;
- сниженное давление;
- дискомфорт за грудиной (при инфаркте мелких участков это единственный симптом).
Колющая боль в области сердца
Часто симптом возникает при шейном и грудном остеохондрозе, когда защемляются корешки спинного мозга. Болевые импульсы доходят до сердца, возбуждают нервные рецепторы и воспринимаются как кардиалгия. Наблюдается дискомфорт в области спины, слабость мышц левой руки, онемение пальцев. Другие причины покалываний:
- Невралгия – сдавливание или раздражение межреберных нервов при болезнях позвоночника. Реже она возникает при простуде, отравлении, стрессе, инфекции, после физической нагрузки без разогрева. Уколы эпизодические и точечные, усиливаются при движении, чихании, пальпации области сердца. Пульс и дыхание в норме.
- Коронарный спазм – сопровождается головокружением, холодным потом, бледностью кожи, тахикардией (повышением пульса), паническими атаками. Состояние опасно развитием инфаркта миокарда.
- Кардиомиопатия – в легкой стадии выражается покалыванием, учащением пульса и подъемом давления при физических нагрузках.
- Перикардит – воспаление наружной оболочки сердца вызывают грибковые, вирусные и бактериальные инфекции. Колики возникают в области грудной клетки слева внизу, усиливаются на вдохе, постепенно становятся острыми режущими, отдают в правую руку. В положении сидя с наклоном вперед пациенту становится легче.
- Грипп и другие ОРВИ.
Опасна ли резкая боль в сердце
Внезапное нарушение кровоснабжения после сильного перенапряжения приводит к резкой жгучей боли, которая говорит об инфаркте, что опасно смертью. Если других признаков инфаркта нет, это может быть невроз. Другие причины:
- Тромбоэмболия легочной артерии (ТЭЛА). Патология связана с закупоркой сосуда, сопровождается одышкой, страхом смерти, тахикардией, обмороком, опасна нарушением кровообращения, остановкой сердца и летальным исходом.
- Расслоение аорты. Разрыв аномально расширенного сосуда при отсутствии лечения приводит к смерти в 90% случаев, требуется операция.
- Гипертония. Болевой синдром возникает при гипертоническом кризе, который опасен гипертрофией миокарда желудочка и сердечной недостаточностью.
Что делать, если болит сердце
Обязательно обратитесь к кардиологу – не ставьте диагноз самостоятельно. При гипертонии принимайте Капотен или другое лекарство, назначенное врачом.
Срочно вызывайте скорую помощь, если лекарство не помогло в течение получаса и есть такие симптомы:
- затруднение дыхания;
- повышенная потливость;
- резкая слабость;
- цианоз кожных покровов, ногтей;
- падение давления с аритмией;
- потеря сознания.
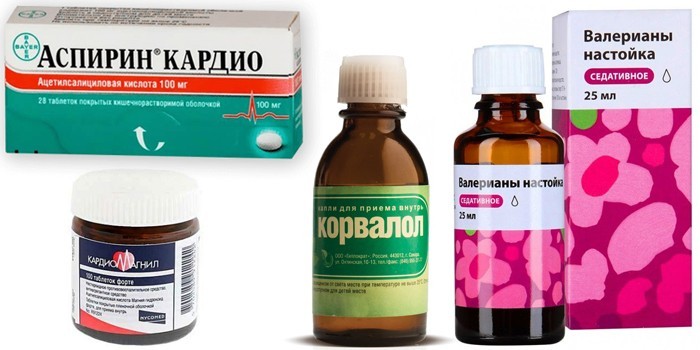
Снять приступ тупой сердечной боли помогает Аспирин в таблетках, который рассасывают под языком. Состояние улучшается через 10-15 минут. При неврозе (покалывание) пьют настойки валерианы и пустырника, Корвалол или Валокордин в количестве 30-40 капель. Их растворяют в 20-50 мл воды и держат под языком 1-2 минуты.
Другие действия:
- При изжоге пищевода, язве желудка показаны спазмолитики, антациды.
- При остеохондрозе (резкий точечный болевой синдром) состояние улучшают нестероидные противовоспалительные средства (Найз, Кетонал).
- При гипертонии используют гипотензивные препараты (Капотен), диуретики (Гипотиазид).
- При аритмии применяют Анаприлин.
Как отличить боли сердечного происхождения от других
Без помощи врача выявить причину кардиалгии трудно. Имеет значение, когда она случилась, в каких условиях, сколько длилась и ее характер. Сердечные боли часто проходят после приема таблетки Нитроглицерина и имеют отличительные признаки:
- отдача влево – под лопатку, в спину, шею;
- чувство сжатия сердца, тяжести, жжения;
- спонтанное возникновение боли;
- усиление при физической нагрузке;
- внезапный страх смерти, паническая атака.
Боли, которые возникают на фоне стрессов, усталости, недосыпа, проходят быстро сами. Если проблема связана с защемлением нервных корешков, неприятные ощущения усиливаются во время движений тела, при вдохах и выдохах. Другие черты некардиогенной боли:
- четко ощущается в точке между ребрами простреливанием, уколом;
- сопровождается онемением конечностей, ощущением мурашек по рукам;
- приступы возникают после еды с тошнотой, рвотой;
- носит постоянный характер;
- не купируется Нитроглицерином.
Первая помощь в домашних условиях
Обеспечьте человеку покой: уложите в постель, под голову поместите подушку. Откройте окно, чтобы иметь приток свежего воздуха, расстегните одежду в области груди, снимите галстук. В случае невроза дайте 30-40 капель успокоительного в столовой ложке воды.
В ожидании бригады:
- Давайте пострадавшему пить воду небольшими глотками.
- Положите под язык таблетку Нитроглицерина. Допускается использовать препарат 3 раза через каждые 5 минут при остром болевом синдроме. При гипотонии применяют Аспирин.
- Старайтесь успокоить человека без препаратов. Если есть симптомы инфаркта, Корвалол, настойка валерианы и другие седативные лекарства запрещены.
Диагностика
Осмотр, сбора данных анамнеза, лабораторные и инструментальные обследования помогают уточнить диагноз, исключить болезни органов ЖКТ, нервной системы, позвоночника. Сначала делают ЭКГ (кардиограмму) – она показывает структуру сердца, работу миокарда, состояние кровотока. После применяют другие методы:
- тесты с нагрузкой – ЭКГ с велотренажером для функциональной оценки сердечно-сосудистой системы;
- эхокардиография (ЭхоКГ) – изучение мышечных тканей и клапанного аппарата ультразвуком;
- фонография – оценка шумов и тонов;
- коронарография – исследование коронарных артерий;
- сцинтиграфия – проверка сужения сосудов;
- рентгенография (или магнитно-резонансная томография) – назначается при подозрениях на заболевания позвоночника, межреберную невралгию.
Лечение
При психогенной проблеме показаны успокоительные препараты. Самые безопасные – настойка валерианы, пустырника, которые пьют курсом в 20-30 суток.
Другие рекомендации:
- Скорректируйте питание – включите в рацион источники калия (сухофрукты, бананы, орехи), чаще употребляйте морепродукты, растительную пищу, нежирную рыбу. Исключите соль, жирные, жареные блюда, не злоупотреблять сырами.
- Откажитесь от алкоголя, никотина.
- Регулярно принимайте контрастный душ. Это укрепляет сосуды, устраняет коронарно-метаболический дисбаланс.
- Снизьте уровень физических нагрузок. Больше гуляйте, займитесь плаванием, йогой, дыхательной гимнастикой.

При пороках сердца, аневризме аорты, острой ишемии, инфаркте пациента направляют на операцию. Если состояние не угрожает жизни, назначают физиопроцедуры и лекарства.
Тактика терапии зависит от диагноза:
- При остеохондрозе и невралгии показаны мануальная терапия, массаж, лечебная гимнастика, хондропротекторы, спазмолитики, миорелаксанты. Местно применяют согревающие мази на область спины (грудной и шейный отдел).
- При миокардите принимают Кордиамин (капли). Пациенту показан постельный режим.
- При аутоиммунных заболеваниях применяют цитостатики, при бактериальных инфекциях – антибиотики.
- При стенокардии необходимы бета-блокаторы, антагонисты кальция, нитраты.
- Для укрепления миокарда, улучшения кровотока и состояния сосудов применяют сердечные гликозиды, антиаритмические препараты. Выбор осуществляет врач.










Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: