Лимфолейкоз — стадии, симптомы и лечение
Опасное заболевание крови – развитие злокачественных опухолевых образований в лимфатической системе организма (лимфолейкоз). При стремительном развитии патологии смерть может наступить через несколько лет. Своевременные диагностика и лечение позволяют продлить жизнь и сохранить ее качество.
Что такое лимфолейкоз
Онкологический процесс в крови, характеризующийся поражением клеток лимфатической ткани, бесконтрольным делением и накоплением в лимфоузлах, костном мозге, получил название лимфолейкоз. На долю этого вида патологии приходится до 30–35% всех лейкозов.
Механизм развития злокачественного новообразования
В здоровом организме лимфоциты при развитии проходят несколько этапов и образуют плазматические клетки, отвечающие за иммунитет. При лимфолейкозе пораженные лимфоциты не достигают зрелости, накапливаются в тканях и органах кроветворения (костный мозг, лимфоузлы, селезенка, печень). Это приводит к значительным нарушениям функций иммунной системы.
Классификация патологии
По специфическим признакам и особенностям течения в гематологии классифицируются 2 разновидности лимфолейкоза: острый (лимфобластный) и хронический (лимфоцитарный):
- При острой форме резко увеличивается число атипичных клеток лимфы. Промежуточная стадия (пролимфоцит) в развитии зрелых лимфоцитов отсутствует. Часто возникают нормохромная анемия, тромбоцитопения, реже наблюдаются лейкопения, лейкоцитоз.
- Хронический лимфолейкоз (ХЛЛ) характеризуется накапливанием патологических лимфоцитов в периферической крови (абсолютный лимфоцитоз), течение болезни замедлено. Нарушение функции кроветворения диагностируется на поздних стадиях болезни.
В зависимости от строения пораженных клеток различаются лимфома Ходжкина или неходжкинский тип опухоли. Последняя разновидность болезни отличается более агрессивным характером течения – активным прорастанием в другие ткани и органы лимфосистемы.
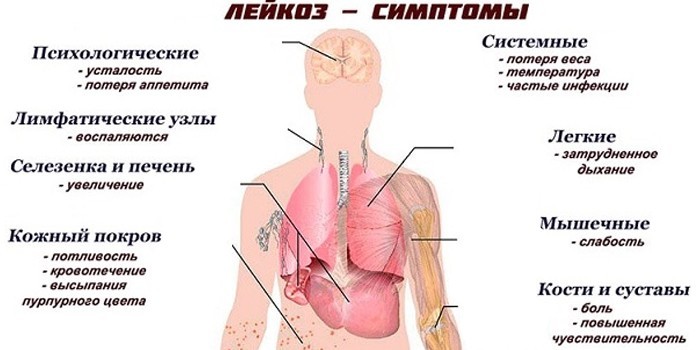
Симптомы лимфолейкоза
Общими признаками болезни являются слабость (астения), головокружение, утрата аппетита, уменьшение веса.
Острый лимфолейкоз
Основные признаки:
- повышение температуры тела;
- разного рода интоксикации, сопровождающиеся тошнотой, мигренью, диареей, галлюцинациями;
- аритмия, тахикардия;
- раздражительность, депрессия;
- боль в области позвоночника, конечностях;
- геморрагический синдром (50% случаев);
- нейролейкемия.

Хронический лимфоцитарный лейкоз
Характерные симптомы:
- увеличение печени, селезенки (гепатомегалия, спленомегалия), тяжесть в животе;
- подверженность инфекционным болезням;
- повышенная потливость;
- аллергические реакции;
- тромбоцитопения;
- нейтропения.
Особенности проявлений форм хронического лимфолейкоза
На основании симптомов, клинических особенностей, скорости развития заболевания классифицируются следующие его формы:
- Доброкачественная – лимфоузлы, селезенка увеличиваются медленно, осложнений не наблюдается.
- Прогрессирующая (классическая) – развивается лейкоцитоз, характерен ускоренный рост лимфатических узлов.
- Опухолевая – заметно увеличиваются лимфоузлы.
- Спленомегалическая – преимущественно растет селезенка.
- Лимфолейкоз с цитолизом – гибнут патологические клетки, происходит интоксикация организма.
- Костномозговая – поражается костный мозг.
- Лимфолейкоз с цитолизом – массовая гибель патологических клеток, интоксикация организма.
- Волосатоклеточный лейкоз – на патологических клетках образуются выросты-ворсинки.
- Лимфолейкоз с парапротеинемией – атипичные клетки выделяют белки.
- Т-форма – поражается кожная клетчатка, развиваются нейтропения, анемия.

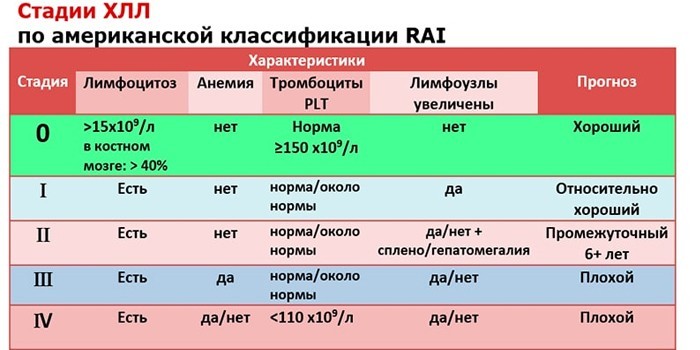
Стадии развития
Основными критериями развития болезни являются показатели распространенности и степень нарушения функции кроветворения в костном мозге. Характерные для каждой стадии признаки:
- Начальная (А) – небольшие увеличения в 1–2 группах лимфоузлов. Симптомы лейкоцитоза в крови на протяжении длительного времени отсутствуют. Тромбоцитопения, анемия не наблюдаются.
- Развернутая (В) – нарастание лейкоцитоза. Лимфатические узлы массово увеличиваются, появляются рецидивирующие инфекции. Тромбоцитопения, анемия не диагностируются.
- Терминальная (С) – злокачественное перерождение хронического лейкоцитоза. Появляются тромбоцитопения и анемия.
Обозначение, кроме букв, нередко содержит римские цифры, указывающие на специфику и определенные признаки лимфоцитоза:
- 0 – симптомы отсутствуют;
- I – увеличиваются лимфоузлы;
- II – увеличиваются селезенка или печень;
- III – снижается гемоглобин (анемия);
- IV – диагностируется тромбоцитопения.
Факторы риска развития лимфолейкоза
Согласно вирусно-генетической теории, при ослабленном иммунитете особые разновидности вирусов проникают в человеческий организм. Они внедряются в несозревшие клетки лимфоузлов, костного мозга, провоцируют их ускоренное размножение без созревания.
Факторы, способствующие развитию заболевания:
- генетическая предрасположенность;
- большие дозы ионизирующего, рентгеновского излучения;
- токсические химические вещества (краски, лаки, пестициды, гербициды), проникающие в организм при дыхании, с пищей, водой, через контакт с кожей,
- прием ряда лекарственных препаратов (антибиотики, соли золота);
- вирусные болезни;
- инфекции кишечника;
- туберкулез;
- хирургические операции;
- стрессы.

Диагностика
Заболевание определяется по увеличенным показателям присутствия лейкоцитов в крови, костном мозге. Основные виды диагностических исследований:
- общий и биохимический анализы крови;
- миелограмма;
- иммунофенотипирование лимфоцитов.
Для подтверждения и уточнения особенностей диагноза, разграничения между хроническим лимфолейкозом и другими лимфопролиферативными патологиями применяются следующие методы исследований:
- биопсия (пункция) лимфоузла с гистологическим исследованием;
- цитогенетический анализ;
- магниторезонансная томография;
- УЗИ;
- компьютерная томография.
Лечение лимфолейкоза
Своевременная диагностика и правильно подобранная схема терапии помогают замедлить течение болезни, сохранить качество жизни пациента. Способы лечения в зависимости от клинических показателей заболевания:
- На начальной стадии при отсутствии выраженного прогрессирования болезни врачебные мероприятия ограничиваются наблюдением. Периодически, раз в 3–6 месяцев проводятся осмотры.
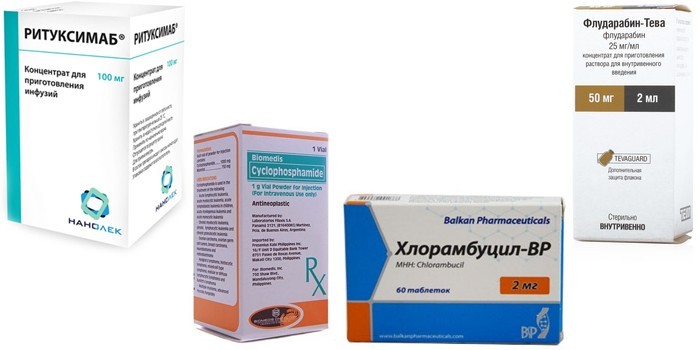
- При 2-кратном росте числа лейкоцитов на протяжении полугода больному проводится химиотерапия цитостатическими препаратами. Назначается комбинированный прием ритуксимаба, циклофосфамида и флударабина.
- При дальнейшем развитии заболевания используются увеличенные дозы кортикостероидов, пересаживается костный мозг. Пациентам пожилого возраста с осложненной соматической формой патологии вместо указанных процедур назначается хлорамбуцил (при необходимости – совместно с ритуксимабом).
- Лимфоидный лейкоз с аутоиммунной цитопенией лечится преднизолоном на протяжении 8–12 месяцев до стабильного улучшения клинической картины. При выявлении признаков прогрессирования болезни терапия возобновляется.
- Для удаления атипичных клеток в лимфоузлах, головном мозге, других органах и системах применяется радиационное облучение – по 1–2 раза в сутки на протяжении 5 дней, курс повторяется несколько раз.
- Иммунотерапия. В организм вводятся специальные блокирующие антитела к лейкозным клеткам. Метод применяется преимущественно при детском лимфолейкозе в период ремиссии заболевания.
Прогноз и профилактика
Способов полного излечения от лимфолейкоза пока не найдено. При агрессивном характере болезни (15% случаев) летальный исход наступает в течение 2–3 лет.
Продолжительность жизни при замедленном развитии патологии составляет 5–10 лет с момента постановки диагноза.
Срок жизни после выявления доброкачественной формы заболевания достигает нескольких десятилетий. Улучшение после лечения наблюдается у 40-70% пациентов.

Следующие меры первичной профилактики помогут избежать развития болезни:
- использование средств индивидуальной защиты при контакте с источниками радиоактивного излучения, опасными химическими веществами;
- укрепление иммунитета: здоровое питание (с присутствием в рационе овощей, фруктов), прогулки, закаливание.
Профилактика после выявления заболевания включает:
- регулярное прохождение врачебных осмотров;
- периодическую сдачу крови на исследование;
- запрет на употребление аспирина.





Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: