Синусовая тахикардия сердца у ребенка или взрослого
- Что такое синусовая тахикардия
- Варианты развития
- Чем опасно ускоренное сердцебиение
- Симптомы синусовой тахикардии
- Как проявляется тахикардия сердца у ребенка
- Причины ускоренного сердцебиения
- Внесердечные факторы
- Внутрисердечные
- Диагностика
- ЭКГ-признаки синусовой тахикардии
- Лечение синусовой тахикардии
- Медикаментозная терапия
- Хирургические методы
- Народные средства для нормализации частоты сердцебиения
- Прогноз и профилактика
- Видео
В группу сердечно-сосудистых заболеваний относят различные виды аритмии. У здоровых людей они могут быть вариантом нормы. Например, пульс учащается после чашки кофе или в результате эмоциональных реакций. Это физиологическая тахикардия, но существует еще патологическая. Она сопровождает болезни сосудов, сердца, эндокринных и других органов.
Что такое синусовая тахикардия
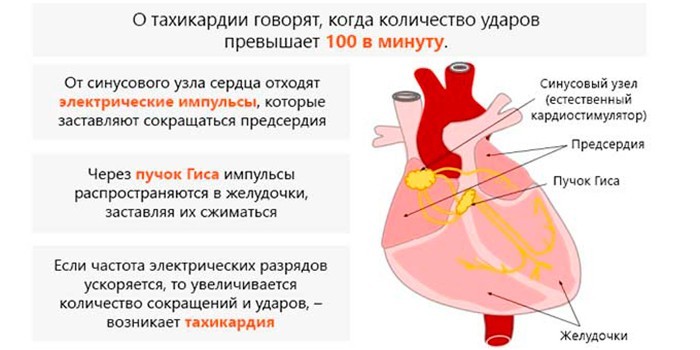
При воздействии на организм определенных факторов его тканям требуется больший объем кислорода. Тогда активируется компенсаторный механизм, заставляющий сердце работать сильнее. В этом случае и повышается частота сердцебиения, что указывает на развитие тахикардии.
Патология называется синусовой, поскольку сбой происходит в одноименном узле – водителе ритма первого порядка. Термин «синусная, или синусоидальная тахикардия» неправильный, чаще по незнанию употребляется пациентами. Норма частоты сердечных сокращений (ЧСС) в зависимости от возраста (ударов в минуту):
- старше 18 лет – 60-80;
- 13-18 лет – 68-72;
- 10-13 лет – до 90;
- 8-10 лет – 70-110;
- 6-8 лет – 78-118;
- 4-6 лет – 85-125;
- 2-4 года – 90-140;
- 1-2 года – 95-155;
- до 1 года – 100-160;
- до 1 месяца – 110-170.
Для взрослых патологией считают превышение пульсом уровня в 100 ударов в минуту, для детей – 120, хотя в первый год жизни это число считается нормой. При тахикардии среднее значение сердечных сокращений составляет 115 уд./мин.
Распространенность патологии среди мужчин и женщин высока вне зависимости от возраста. Она встречается как у здоровых людей, так и у тех, кто страдает заболеваниями сердца или других органов. Среди детей ее обнаруживают в 40% случаев. Не менее часто она встречается среди взрослых, в том числе и женщин во время беременности.
Варианты развития
Существует несколько разных механизмов, которыми объясняется учащение сердцебиения:
- Активация части нервной системы, которая называется симпатической (симпатоадреналовой). Рост ЧСС здесь вызывает норадреналин. Будучи медиатором (веществом, передающим нервные импульсы), оно активирует синусовый узел.
- Уменьшение влияния парасимпатической системы. Она действует противоположно симпатоадреналовой. Здесь медиатором выступает ацетилхолин, который обеспечивает снижение ЧСС за счет замедления генерации импульсов. Если активность парасимпатической системы уменьшается, то симпатическая начинает доминировать. В результате норадреналин повышает пульс.
- Воздействие непосредственно на синоатриальный узел. Симпатическая и парасимпатическая части нервной системы работают без изменений. Причиной увеличения ЧСС становится возбуждение клеток, создающих импульс. Это происходит под влиянием на них химически активных веществ.
Чем опасно ускоренное сердцебиение
Нормой считается физиологическая (функциональная) тахикардия – ответ организма на изменение внешних условий. Ее основные причины:
- сильные эмоции;
- занятия спортом;
- физическая нагрузка;
- прием некоторых лекарств;
- стресс;
- жара;
- подъем на высоту;
- половое возбуждение;
- ощущение боли;
- курение;
- употребления кофе, алкоголя или энергетиков.
После устранения этих факторов пульс нормализуется, поэтому никакой опасности физиологическая форма не несет. Она носит временный характер.
К негативным последствиям приводит патологическая форма, поскольку ее вызывают заболевания внутренних органов, заставляющие сердце работать на износ. Возможные осложнения:
- внезапная сердечная смерть;
- обмороки;
- кардиогенный шок;
- общая мышечная слабость;
- отек легких;
- потеря веса;
- тромбоэмболия;
- инфаркт миокарда.
Симптомы синусовой тахикардии
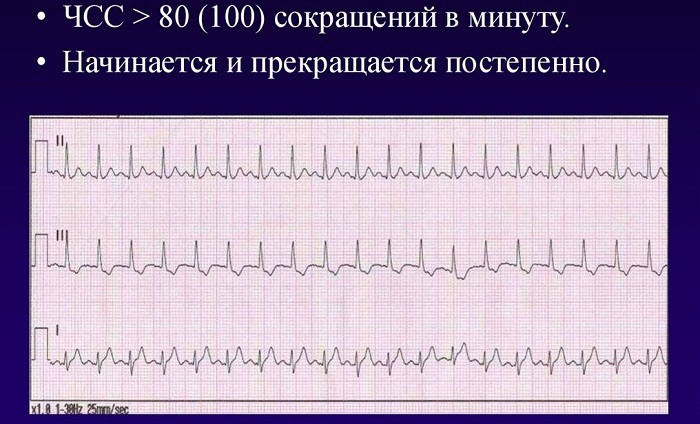
Выраженность симптомов зависит от степени тяжести патологии и основного заболевания, которое вызвало усиление ЧСС. У ряда пациентов не возникает никаких признаков. Другие чувствуют лишь небольшой дискомфорт в груди, периодические боли и сильное сердцебиение, которые мало влияют на трудоспособность.
У некоторых пациентов симптомы выражены очень сильно, что не дает им работать и вести привычный образ жизни.
Характерные признаки:
- одышка в состоянии покоя;
- хорошо ощутимое сердцебиение;
- боль в сердце;
- беспокойство;
- бессонница;
- головокружение;
- ощущение нехватки воздуха;
- слабость;
- быстрая утомляемость;
- эпизоды потери сознания;
- раздражительность;
- чувство тревоги.
Как проявляется тахикардия сердца у ребенка
Учащение ЧСС у детей может быть связано с высокой температурой. Ее увеличение на 1 градус вызывает повышение пульса на 10-15 ударов в минуту. Так, учащенный пульс у детей чаще связан с лихорадкой на фоне вирусных и инфекционных заболеваний. Причиной могут выступать врожденные пороки сердца или проблемы с развитием головного мозга.
Груднички при усилении пульса начинают вести себя беспокойно, капризничают и отказываются от пищи. У детей более старшего возраста возникают такие признаки тахикардии:
- бледность кожи;
- одышка;
- усиленная потливость;
- ощущение сильного сердцебиения;
- боль и дискомфорт в груди;
- обморочное состояние.
Причины ускоренного сердцебиения
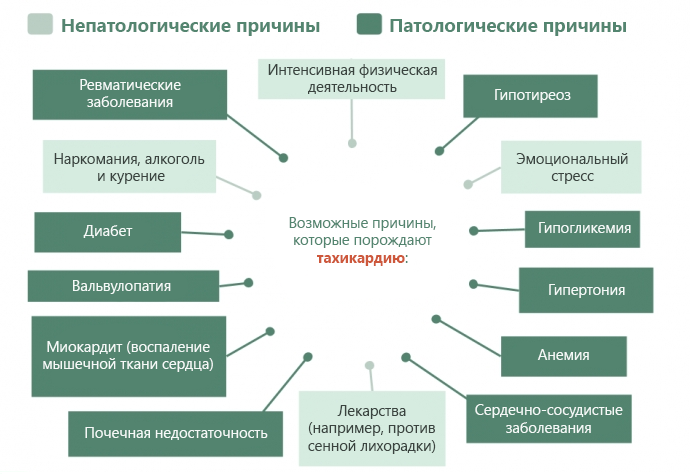
В подростковом возрасте имеет место неврогенная тахикардия. Ее приступ вызывает любое переживание. Оно провоцирует слабость, усиленное сердцебиение и беспокойство. Виной тому незрелость нервной системы – основная причина тахикардии. Все остальные патологические факторы риска повышения ЧСС делятся на две группы:
- экстракардиальные, или внесердечные;
- интракардиальные, или внутрисердечные.
Внесердечные факторы
Экстракардиальные причины синусовой тахикардии не связаны напрямую с сердцем. Повышение ЧСС здесь вызывают особые состояния или патологии других органов, которые косвенно влияют на миокард. К таким причинам относятся:
- Неустойчивая нервная система. К увеличению пульса более склонны молодые женщины, поскольку они чаще страдают от неврозов и депрессий. На их фоне повышается чувствительность рецепторов сердца к гормонам стресса.
- Интоксикация организма. Она возникает при злоупотреблении алкоголем, табаком. Другая группа токсических причин – заболевания, включая гормонопродуцирующую опухоль надпочечников, тиреотоксикоз (повышенная функция щитовидной железы), хронические инфекции вроде тонзиллита и туберкулеза.
- Прием лекарственных препаратов. Ускорение ЧСС вызывают мочегонные средства, симпатомиметики, гипотензивные лекарства, адреномиметики и глюкокортикоиды.
- Дефицит кислорода в организме. Гипоксическую тахикардию вызывают заболевания крови и органов дыхания: лейкемия, хронические кровопотери, анемия, бронхит, пневмония, эмфизема, астма и пр.
Внутрисердечные
Более часто пульс увеличивается на фоне заболеваний сердца. К ним относятся:
- ишемия сердца (стенокардия, инфаркт миокарда, кардиосклероз);
- миокардит, эндокардит, перикардит;
- сердечная недостаточность;
- врожденные и приобретенные пороки сердца;
- кардиомиопатия.
Диагностика
Для назначения адекватного лечения врачу важно выяснить тип тахикардии и ее причину. Иногда диагностика не требуется, например, при ярко выраженных проявлениях инфекции или отравления. В остальных случаях назначают целый комплекс исследований, включая:
- Общий внешний осмотр. Врач обращает внимание на симптомы, которые могут указать на основное заболевание, вызвавшее увеличение пульса.
- Измерение пульса. Врач нащупывает его в области сонной (на шее) или лучевой артерии (на запястье). Специалист считает количество ударов в минуту.
- Аускультацию. Это процедура выслушивания тонов сердца через переднюю грудную стенку. Исследование проводят, чтобы оценить работу сердечных клапанов.
- Фонокардиографию. Специальными датчиками графически регистрируют сердечные шумы. В отличие от аускультации метод более чувствительный. На полученной фонокардиограмме легко можно увидеть увеличение ЧСС.
- Электрокардиографию. Это основной метод диагностики, который помогает различить виды аритмии. Специалист оценивает, как происходит сокращение разных отделов сердца в состоянии, когда через него проходит биоэлектрический импульс. ЭКГ часто снимают после нагрузочных проб, которые проводятся посредством приседаний или занятий на велотренажере.
ЭКГ-признаки синусовой тахикардии
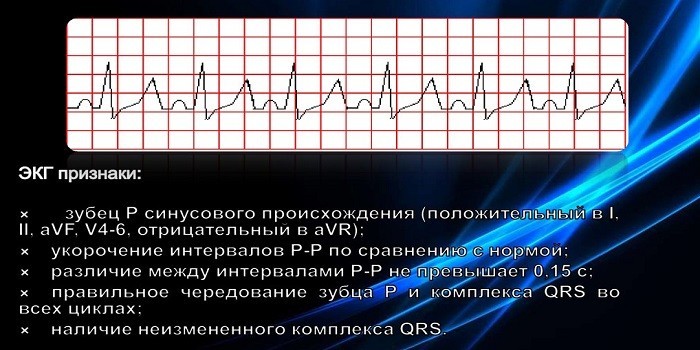
На электрокардиограмме кардиолог может выявить нарушения, типичные для увеличенного ЧСС, и провести их анализ. На тахикардию указывают следующие признаки:
- Правильный синусовый ритм во всех отведениях.
- Укороченный интервал между зубцами P, Q, R, S, T. Это признак того, что участки покоя миокарда значительно уменьшены.
- В отведениях I, II,aVF, V4-V6 зубец Р положительный.
- Снижение или увеличение амплитуды зубца Т.
Лечение синусовой тахикардии
При физиологической форме патологии терапия не требуется. Пульс восстанавливается самостоятельно в кратчайшие сроки без нарушения кровотока.
В процессе лечения важен один принцип – нельзя медикаментозно устранять тахикардию, которая возникла на фоне других заболеваний.
В этом случае она является компенсаторным механизмом. Если снизить ЧСС, состояние пациента может ухудшиться из-за резкого падения артериального давления. Такому принципу следуют при:
- травмах;
- анемии;
- шоковых состояниях;
- повышенной температуре на фоне инфекций;
- некоторых видах врожденных сердечных пороков;
- сильных кровопотерях.
В таких случаях лечение направлено на причину увеличения пульса. То же касается повышения ЧСС на фоне заболеваний сердца. Выраженная синусовая тахикардия требует госпитализации, особенно при высоком риске резкого ухудшения состояния пациента. Только в больнице врачи смогут быстро оказать первую помощь и спасти жизнь человека.
Длительность госпитализации зависит от величины риска осложнений.
Медикаментозная терапия
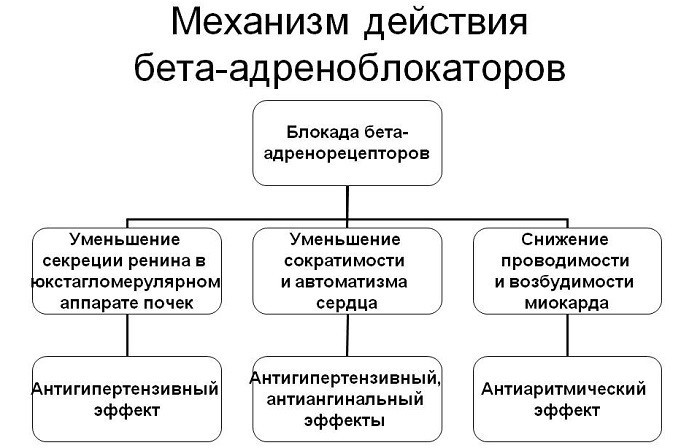
Конкретные препараты назначают с учетом причины тахикардии. При ишемической болезни сердца применяется Нитроглицерин, который снимает приступы загрудинной боли. Лекарство лишь косвенно влияет на ЧСС, поскольку борется с основной болезнью.
Для лечения сердечной недостаточности на фоне длительного увеличения пульса используют диуретики, а при острых приступах желудочковой тахикардии внутривенно вводят Лидокаин. Другие группы применяемых препаратов:
- Бета-адреноблокаторы: Пиндолол, Бисопролол, Атенолол, Тимолол. Они не дают симпатоадреналовой системе воздействовать на ЧСС, в результате чего пульс не повышается.
- Блокаторы кальциевых каналов: Верапамил, Дилтиазем. Используются, если есть противопоказания к применению бета-адреноблокаторов. Блокируя каналы кальция, препараты уменьшают ЧСС.
- Успокоительные и седативные: настойка Валерианы, Пустырника или Боярышника, Афобазол, Адаптол, Реланиум. Назначаются неврологом при нейрогенной форме патологии.
- Кровоостанавливающие: Викасол, Дицинон. Используются при кровопотерях в дополнение к вливанию эритроцитарной массы, свежезамороженной плазмы и физраствора.
- Препараты калия и магния: Панангин, Аспаркам, Магнерот. Обеспечивают сердечную мышцу необходимыми микроэлементами.
Хирургические методы
Показание к оперативному вмешательству – отсутствие эффекта от медикаментозной терапии. Методы хирургического лечения тахикардии:
- Вживление в сердце электродов. Они являются своеобразной заменой синусового водителя ритма. Кардиостимуляторы генерируют регулярные биоэлектрические импульсы. Установка аппаратов возможна даже малоинвазивным способом с помощью вживления через магистральные сосуды.
- Радиочастотная абляция. Сначала выявляют участки с патологическим ритмом. Для этого через бедренную артерию в сердце вводят катетеры. После обнаружения на патологическую зону воздействуют радиочастотным излучением, которое подавляет активность клеток. В результате аритмия устраняется.
Народные средства для нормализации частоты сердцебиения

Использовать методы нетрадиционной медицины необходимо с осторожностью и только по разрешению врача. Самолечение до постановки диагноза исключено. Примеры народных рецептов от тахикардии:
- Ежедневно 3 р./сут. принимать по 20-25 капель экстракта элеутерококка, предварительно растворив их в небольшом количестве воды. Курс лечения – 7-10 дней.
- Залить 200 мл кипяченой воды 1 ч. л. сухой травы горицвета. Вскипятить, томить на маленьком огне 3-5 мин. Настаивать средство в течение 1-2 ч. Принимать травяной отвар по 1 ст. л. 3 р./сут. на протяжении недели.
- Залить 1 л кипятка 5 ч. л. сухой травы календулы. Настаивать не менее 1 ч. Пить по 0,5 ст. до 3-4 раз в день. Курс терапии – 10-14 дней.
- Взять по 100 г плодов аниса и травы тысячелистника, залить 500 мл кипятка. Оставить на 1 ч. Пить в течение 3 недель по 2 ч. л. до 3 р./сут.
Прогноз и профилактика
При тяжелых заболеваниях, таких как сердечная недостаточность или опухоль, успех лечения зависит от основного недуга. Физиологическая тахикардия имеет благоприятный прогноз выздоровления, поскольку она проходит после устранения факторов риска. То же касается случаев увеличения ЧСС у беременных, детей и подростков. Меры профилактики тахикардии:
- Исключить курение, не злоупотреблять алкогольными напитками.
- Придерживаться принципов правильного питания.
- При проблемах с проводящей системой сердца ограничить физические нагрузки.
- Поддерживать вес в пределах нормы.
- Обеспечить регулярную двигательную активность и нормальный режим сна.









Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: