Аневризма брюшной аорты: симптомы и лечение
- Что такое аневризма брюшной аорты
- Причины
- Симптомы
- Классификация аневризмы
- Разрыв брюшной аорты
- Влияет ли аневризма брюшной аорты на беременность
- Диагностика
- Лечение аневризмы брюшной аорты
- Классическое хирургическое лечение
- Эндоваскулярная хирургия
- Реабилитационный период после операции
- Осложнения после операции
- Прогноз
- Профилактика
- Видео
Сердце неустанно круглыми сутками качает кровь, доставляя с ее током питательные вещества и кислород к тканям всех внутренних органов. Иногда случается так, что транспортные пути – сосуды – истончаются и могут в любой момент порваться. Особенно часто это случается в забрюшинной области. Узнайте, чем опасно такое явление, как его диагностировать и лечить.
Что такое аневризма брюшной аорты
В переводе с греческого аневризма – это расширение. Кровь, которая бежит по аорте, давит на ее стенки. Если сосуды утратили эластичность, в некоторых местах они растягиваются. В месте, где это произошло, образовывается «мешок», который и называют аневризмой. При диагностировании дегенеративного процесса в забрюшинном пространстве имеется в виду растяжение аорты, расположенной в промежутке между 12 грудным и 4 поясничным позвонком.
Брюшная аорта считается самой крупной артерией в организме человека, и ее повреждение в медицинской практике встречается очень часто. Согласно статистике, около 15% мужчин старше 65 лет страдают скрытой формой данной патологии. У детей и подростков это заболевание носит врожденный характер. В целом, подобные сосудистые дефекты диагностируются у 5% людей по всему миру.
Причины
Деформация может появиться по множеству причин. Если рассматривать случаи врожденной патологии, стоит обратить внимание на заболевания соединительных тканей – синдром Марфана и фибромускулярную дисплазию. Они влияют на тонус сосудов у грудничка и понижают их прочность. Если размеры аневризмы невелики, хирургическое лечение откладывают до тех пор, пока ребенок не подрастет.
Еще одна частая причина развития патологии – травмы брюшного пространства, грудной клетки или позвоночника. К возникновению, а нередко к моментальному разрыву, приводят следующие типы повреждений:
- проникающие ранения брюшной полости с рассечением аорты;
- закрытые травмы позвоночника;
- ушибы грудной клетки или ребер;
- последствия сильных ударов в грудь или живот.
К вторичному типу причин появления аневризмы брюшной полости относят разные инфекционные заболевания. Некоторые штаммы вредных микроорганизмов, бактерий, вирусов или грибков могут с током крови проникнуть в забрюшинную область и спровоцировать развитие аортита – воспаления сосуда. В ответ на такие действия организм начинает вырабатывать атакующие антитела. После нейтрализации инфекции стенки аорты частично разрушаются или истончаются. К появлению сосудистых патологий брюшной полости приводят следующие инфекционные заболевания и микроорганизмы:
- сифилис;
- туберкулез;
- патогенные стафило- и стрептококки;
- цитомегаловирусная инфекция;
- вирус герпеса;
- бактериальный эндокардит;
- стрептококковая ангина;
- трофические заболевания;
- сальмонеллез.
При неинфекционном течении болезни причиной поражения стенок аорты становятся не микробы, а собственные антитела организма. К числу провоцирующих аневризму заболеваний относится ревматизм, ревматоидный артрит и некоторые другие системные заболевания, влияющие на плотность соединительной ткани:
- болезнь Бехтерева или анкилозирующий спондилоартрит;
- болезнь Такаясу – гранулематозное воспаление крупных сосудов;
- системный васкулит;
- гранулематоз Вегенера;
- облитерирующий тромбангиит;
- узелковый периартериит;
- красная волчанка;
- синдром Шарпа.
Самой распространенной причиной развития дефекта является развитие атеросклероза. Это хроническое заболевание, возникающее из-за нарушения жирового обмена веществ в организме и откладывания вредного холестерина на стенках сосудов. Все это приводит к разрастанию соединительных тканей и снижению эластичности сосудов. Риск атеросклероза возрастает:
- при сахарном диабете;
- у людей с избыточной массой тела;
- при неправильном питании, курении;
- у пациентов, которые часто нервничают или недавно перенесли серьезный стресс.
В некоторых случаях аневризма аорты появляется после проведения операции. Гораздо реже встречается данная сосудистая патология в результате гнойных процессов, после перенесенных перитонитов или медиастинитов. Большая часть аневризм является приобретенной, то есть появляется в течение жизни. К предрасполагающим факторам относятся:
- Расовая принадлежность. Ученые выяснили, что от сосудистых патологий чаще страдают люди европеоидной расы.
- Возраст. С течением жизни происходят возрастные изменения в сосудах и соединительных тканях.
- Пол. Статистически патология чаще диагностируется у мужчин, нежели у женщин. На это влияют вредные привычки (табакокурение, алкоголь), частые стрессы, тяжелые условия труда.
- Наследственная предрасположенность. Если в роду уже были прецеденты, шанс получить патологию «в наследство» значительно возрастает.
- Гипертония. Повышенное артериальное давление не только снижает качество жизни, но и плохо сказывается на состоянии сосудов. Из-за постоянной пульсации крови они истончаются, утрачивают эластичность, могут расслоиться.
Симптомы
Заболевание относится к категории особо опасных, потому как почти в 90% случаев протекает абсолютно бессимптомно или внешние признаки настолько незначительны, что пациент не считает нужным обратиться к врачу. Характерными проявлениями аневризмы являются:
- Боль в мезогастрии. Пациенты описывают их как тупые, ноющие. Иногда боль отдает в спину, поясницу, бедренную часть. Интенсивность неприятных ощущений нарастает при высоком давлении или после физических нагрузок.
- Пульсация брюшной аорты. В жидкой среде, которой является кровь и лимфа, вибрация ощущается особенно хорошо. Во время того, как сердце сокращается или расслабляется, если приложить руку к брюшной зоне, можно отчетливо ощутить пульсацию в одной точке.
Если патология достигла больших размеров, сосуды начинают соприкасаться с другими органами. Появляется нарушение пищеварения, происходит сдавление мочеточников, нервных окончаний. В таких случаях проявляются другие симптомы аневризмы брюшной аорты:
- абдоминальные – изжога, прогрессирующая анорексия, нарушение стула (запоры или диарея), тошнота, рвота, метеоризм, отрыжка;
- урологические – появление примесей крови в моче, дискомфорт при мочеиспускании, тяжесть в области поясницы, почечные колики, другие дизурические расстройства;
- ишиорадикулярные – боли в пояснице при поворотах туловища, онемение ног, снижение чувствительности конечностей, нарушение движений тела;
- ишемия нижних конечностей – ощущение холода в ногах, перемежающаяся хромота, трофические язвы, ломкость ногтей, появление огрубевшей кожи.

Классификация аневризмы
Для назначения грамотного лечения важную роль играет определение типа брюшной аневризмы. Сегодня этот дефект принято оценивать сразу по нескольким критериям:
- по локализации поражения:
- субренальные или супраренальные (диффузные) – дефекты располагаются сразу под или над почечными артериями;
- инфраренальные – дефект распространяется на подвздошные артерии;
- интерренальные – аневризма аорты брюшной полости затрагивает артерии почек;
- интервисцеральные – с вовлечением кишечника;
- тотальные – дефекты поражают все отделы брюшной аорты.
- по диаметру:
- маленькие – от 3 до 5 сантиметров;
- средние – 5-7 см;
- большие – больше 7 см;
- огромные – превышают диаметр самого сосуда.
- по форме:
- мешотчатые – деформация есть только на одной стороне сосуда;
- веретенообразные – аневризма расширяет аорту во все стороны.
- по характеру протекания патологии:
- неосложненная форма – болезнь прогрессирует медленно, риск разрыва стенок сосудов минимален;
- осложненная форма – сосуд имеет расслоения, большие скопления тромбов, риск разрыва стенок очень высокий.
- по строению стенки:
- истинные – аневризма образована с затрагиванием всех структур сосуда (внутренней, средней и наружной стенки);
- ложные – представляет собой рубцовую ткань, замещающую здоровые стенки сосуда;
- расслаивающие – патология сформировалась между стенками аорты.
Разрыв брюшной аорты
Без должного лечения расслаивающая аневризма брюшного отдела аорты может привести к разрыву и в короткие сроки к смертельному исходу. Спровоцировать состояние могут: гипертонический криз, травма живота, сильный стресс, физическая нагрузка. Симптомокомплекс разрыва характеризуется триадой признаков:
- болью в области живота и поясничном отделе спины;
- коллапсом;
- выраженной пульсацией в мезогастрии.
Наличие других признаков и интенсивность их проявлений будет зависеть от того, в какую область брюшного пространства направлен разрыв:
- Прорыв в забрюшинную зону характеризуется острой, постоянной болью. Иногда неприятные ощущения могут отдавать в пах, область промежности, район бедер. Из-за высокого расположения гематомы, пациент будет жаловаться на сдавление или боли в сердце. Внутреннее кровотечение, как правило, не слишком интенсивно.
- При прорыве аорты во внутрибрюшинное пространство развивается синдром гемоперитонеума: появляются признаки геморрагического шока, пациент находится в полуобморочном состоянии, бледнеет кожа, выступает холодный пот. Нередко на фоне внутрибрюшного разрыва развивается гипотония, учащается пульс, отмечается вздутие живота. При этой форме заболевания летальный исход может наступить за несколько минут.
- Если аневризма разорвалась в нижнюю полую вену, появляется слабость, одышка, отеки нижних конечностей, развивается тахикардия. Иногда пациенты жалуются на режущую, острую боль в животе и пояснице. Все признаки нарастают с течением времени, могут привести к развитию тяжелой формы сердечной недостаточности.
- Если кровоизлияние произошло в двенадцатиперстную кишку, развивается внезапный коллапс, появляется кровавая рвота, черный полужидкий стул.
- Диагностика инсульта на догоспитальном этапе и в больнице - лабораторные и клинические исследования
- Кардиоэмболический инсульт - основные причины, признаки и проявления, терапия, осложнения и прогноз
- Спинальный инсульт - проявления, лечение медикаментами и народными средствами, массажем, физиотерапией
Влияет ли аневризма брюшной аорты на беременность
Сосудистый дефект представляет серьезную опасность для пациентов некоторых категорий: пожилых, маленьких детей, людей с хроническими системными заболеваниями и беременных женщин. В последнем случае есть угроза для жизни и здоровья матери. По мере роста плода у беременных нарастает внутрибрюшное давление, что чревато разрывом стенок сосудов и массивным кровоизлиянием.
Кроме того, аневризма сдавливает внутренние органы, нарушая их функциональность, приводит к плохому кровоснабжению почек, органов малого таза и конечностей. Если дефект достиг 5-7 см в диаметре, повышается риск эклампсии, других осложнений беременности и родов. На ранних сроках диагностики патологию можно удалить с помощью операции. Аборт рекомендуется только тогда, когда по медицинским показаниям оперативное вмешательство невозможно.
Диагностика
Сбор анамнеза, визуальный осмотр пациента и методы инструментальной диагностики помогают не только определить наличие аневризмы, но и собрать максимальное количество информации, необходимой для назначения грамотного лечения. Для уточнения диагноза и подготовки к операции пациенту назначается:
- Физикальное обследование – визуальный осмотр больного, включающий комплекс процедур. Примерное расположение дефекта определяется с помощью пальпации живота, простукивания и прослушивания стетофонендоскопом брюшной полости. Врач дополнительно измерит артериальное давление и пульс.
- Ультразвуковое исследование (УЗИ) – процедура дуплексного сканирования брюшной полости. Метод помогает визуализировать распирание стенок сосудов, определить точное место расположения дефекта, его размеры, оценить скорость кровотока, наличие тромбов.
- Ангиография – введение в аорту контрастного вещества на основе йода и проведение рентген снимка. Процедура назначается только тогда, когда предыдущие исследования не дали четкой картины.
- Рентгенография – один из самых информативных способов диагностики патологии. На рентгене можно рассмотреть набухание аорты, протяженность выпячивания.
- Спиральная компьютерная и магнитно-резонансная томография (СКТ, МРТ) – назначаются для оценки распространения патологии на другие сосуды или ответвления.
- Электрокардиография – анализ, направленный на оценку состояния работы сердца. Этот метод является необходимым непосредственно перед проведением операции.
- Анализы крови и мочи. Стандартные методы лабораторной диагностики помогают установить факт лейкоцитоза, гематурии, гиперхолестеринемии, оценить скорость свертываемости крови.
- Фиброэзофагогастродуоденоскопия (ФЭГДС) – диагностическая процедура, направленная на визуальный осмотр верхних отделов желудочно-кишечного тракта с помощью эндоскопа. Методика помогает оценить состояние кишечника, желудка, оболочки пищевода, но не дает данных о расположении аневризмы.
Лечение аневризмы брюшной аорты
Это заболевание чревато развитием серьезных осложнений. Если вовремя не приступить к лечению, может произойти расслоение стенок аорты, которое со временем приведет к разрыву тканей сосудов и массивному внутреннему кровоизлиянию. Лекарственных препаратов, которые могли бы полностью устранить проблему, не существует. Медикаменты, назначаемые врачом, призваны предотвратить развитие осложнений – предупредить расслаивание стенок сосудов и дальнейший разрыв. Назначаются следующие группы лекарств:
- Антибиотики и антимикотики – необходимы для устранения воспалительного процесса, вызванного бактериями или грибами.
- Кардиотропные средства – нормализуют уровень артериального давления, снижают частоту сердечных сокращений (Верапамил, Нолипрел, Рекардиум).
- Антикоагулянты – нормализуют вязкость крови, препятствуют образованию тромбов (Аспикор, Кардиомагнил, Варфарин).
- Гиполипидемические препараты – препятствуют отложению на стенках аорты холестериновых бляшек (Торвакард, Аторис, Липримар).
- Нестероидные противовоспалительные средства и кортикостероиды – необходимы при ревматическом поражении сердца (Диклофенак, Преднизолон).
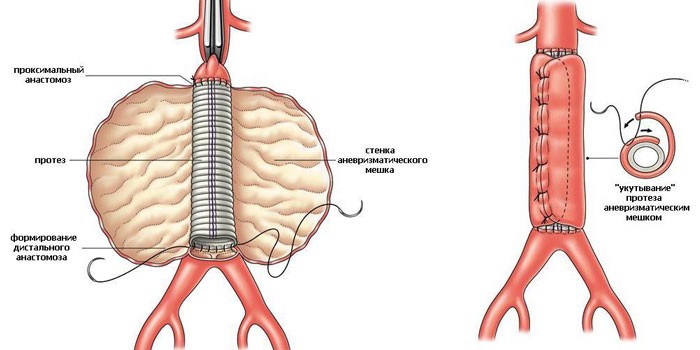
Классическое хирургическое лечение
Полное устранение проблемы осуществляется только хирургическим путем. Классической операцией считается рассечение брюшной стенки с последующей заменой участка аорты. Такое лечение является предпочтительным в экстренных ситуациях, когда врачи не имеют полной картины о состоянии пациента. Процедуру проводят под общим наркозом, иногда с подключением пострадавшего к аппарату искусственного кровообращения.
Хирург накладывает зажимы на область выпячивания аорты и иссекает поврежденную зону. Здоровые артерии брюшной полости не затрагиваются. Поврежденный участок заменяют синтетической трубкой, которая хорошо приживается в человеческом организме. Длится операция около трех часов. Основные преимущества классического хирургического лечения:
- возможность прооперировать пациента в экстренной ситуации, без проведения дополнительной инструментальной подготовки;
- широкий хирургический доступ к поврежденной зоне;
- надежное фиксирование искусственного протеза;
- возможность проанализировать состояние других органов и установить наличие схожих патологий;
- возможность удалить излишки крови, если случился разрыв артерии.
К недостаткам традиционного способа лечения относятся:
- травматичность процедуры (после операции на животе пациента остается большой шрам);
- необходимость использования общего наркоза;
- наличие риска травмирования соседних органов, артерий;
- необходимость временной остановки нормального тока крови через артерию;
- длительность проведения операции;
- повышенный риск развития осложнений в реабилитационном периоде.
Эндоваскулярная хирургия
Более современным методом хирургического вмешательства является эндоваскулярное протезирование. Процедура не предполагает рассечение брюшины скальпелем. Операция проводится с помощью шунта, вводимого в организм через бедренную артерию. Такой метод протезирования требует детальной подготовки, поэтому не проводится при необходимости экстренных мер.
Операция выполняется под местным или общим наркозом и длится не дольше трех часов. Протез вставляется поверх или внутрь выпячивания. Основные преимущества эндоваскулярной хирургии:
- нет необходимости использовать общий наркоз;
- операция проходит быстро;
- минимальный уровень травматичности;
- нет риска расхождения швов;
- реабилитационный период проходит для пациента легче и заканчивается быстрее;
- шанс занести инфекцию в брюшную полость минимален;
- хирург не останавливает ток крови в поврежденной аорте.
После эндоваскулярного протезирования пациент наблюдается в стационаре 3-5 дней, после чего выписывается. Техника полной резекции выпячивания не применяется, что ускоряет срок реабилитации. При стольких плюсах, процедура все же имеет ряд недостатков, к которым относятся:
- отсутствие возможности визуальной диагностики внутренних органов пациента и соседних артерий;
- нет возможности протезирования крупных или расслаивающихся аневризм;
- в случае возникновения осложнений в процессе проведения процедуры, все равно придется входить в брюшную полость.
Реабилитационный период после операции
После проведения операции пациенту запрещается поднимать тяжести или заниматься спортом в ближайшие полгода. На протяжении первых 12 месяцев после выписки необходимо посещать врача каждые 30 дней, затем раз в полгода и раз в год. До и после проведения процедуры больной должен четко придерживаться рекомендаций врача, обязательно принимать назначенные препараты. Для предотвращения риска развития осложнений нужно придерживаться следующих несложных правил:
- Отказаться от вредных привычек (табака, алкоголя).
- Правильно питаться и контролировать ожирение. Из меню необходимо полностью исключить пищу, богатую холестерином, жирное, жареное, острое. Не рекомендуется есть животные жиры, кондитерские изделия, мучное. Готовить блюда лучше на пару, отваривать или запекать.
- Контролировать уровень холестерина, глюкозы в крови с помощью анализов, при необходимости принимать статины.
- Корректировать симптоматику сопутствующих заболеваний (сахарного диабета, болезней почек, сердца и прочего). Регулярно посещать врача, принимать назначенные лекарства.

Осложнения после операции
В целом, любая операция проходит хорошо, а осложнения в реабилитационном периоде возникают крайне редко. Менее чем в 4% случаев могут возникнуть следующие непредвиденные ситуации:
- отек легких или мозга;
- почечная недостаточность;
- расхождение послеоперационных швов;
- кровотечения;
- нарушение свертываемости крови;
- инфекция протеза;
- отхождение протеза;
- тромбоз вен;
- сексуальная дисфункция;
- послеоперационная грыжа.
Прогноз
После проведения операции пациент полностью восстанавливается, шансы на разрыв аорты сводятся к минимуму. Без оказания медицинской помощи или при несоблюдении пациентов предписанных норм прогноз весьма неблагоприятный:
- смертность пациентов с малыми размерами выпячивания составляет 5% в год, со средними или более – 75%;
- летальный исход при обнаружении больших или гигантских аневризм в первые два года составляет 50%;
- при разрыве артерии и массивном кровоизлиянии погибают около 90% пациентов до операции и 80% больных после проведения процедуры;
- после планового иссечения артерии, с последующей заменой протезом, выживаемость пациентов составляет 75-89%.
Профилактика
При генетической предрасположенности или наличии других факторов, провоцирующих сосудистые заболевания, пациенту рекомендуется придерживаться следующих правил профилактики:
- Соблюдать здоровый образ жизни. Отказаться от вредных привычек, правильно питаться. Диета должна содержать большое количество растительной пищи, свежих фруктов, клетчатки.
- Необходимо регулярно контролировать артериальное давление, уровень холестерина в крови. При повышении давления следует обратиться к кардиологу для назначения гипотензивной терапии.
- Не допускать интенсивной двигательной активности, избегать физических нагрузок, подъема тяжестей, стрессов.
- Контролировать массу тела.









Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: