Лечение носовых кровотечений у взрослых и детей
Медицинское название носовых кровотечений – эпистаксис. Это распространенная патология, которая сопровождается выделением крови из носа. Примерно в 20% случаев эпистаксис требует немедленной медицинской помощи. Частые носовые кровотечения у взрослых или детей необходимо обязательно лечить.
Типы носовых кровотечений
Статистика показывает, что с эпистаксисом сталкиваются около 60% людей. Чаще носовое кровотечение возникает у детей до 10 лет и взрослых старше 50 лет. Мужчины более склонны к эпистаксису. Существует два основных вида носовых кровотечений:
- Переднее. Возникает в 90–95% случаев. Кровь течет из разорвавшихся сосудов передней части носовой перегородки, где находится сплетение Киссельбаха. Такое состояние не угрожает жизни человека, могут прекратиться самостоятельно.
- Заднее. Более опасный тип истечения крови, представляющий угрозу для жизни человека. Возникает при повреждении крупных сосудов. Объем теряемой крови может быстро нарастать. Состояние обязательно требует лечения. Алая кровь выделяется из ноздрей или истекает в глотку.
Что делать при кровотечении из носа
Вне зависимости от типа носовое кровотечение может иметь разную степень тяжести. Она определяется объемом потерянной крови. Основные степени тяжести:
|
Степень тяжести |
Характерные признаки |
Возможные причины |
Есть ли необходимость обращения к врачу |
|
Незначительная |
Объем выделяемой крови составляет от пары капель до нескольких десятков миллилитров. При неустойчивой психике могут возникнуть истерика, обморок. |
|
Нет необходимости. |
|
Легкая |
Объем потерянной крови составляет 500–700 мл или 10–12% всего ее количества. Сопровождающие симптомы:
|
|
Нужно обратиться к врачу. |
|
Средняя |
Объем потерянной крови – 1–1,4 л или 15–20% от всего ее объема. Другие симптомы:
|
|
Нужно обратиться к врачу. |
|
Тяжелая |
Кровопотеря составляет более 20%. Развиваются:
|
|
Нужно обратиться к врачу. |
Первая помощь при носовом кровотечении
Главное правило при носовых кровотечениях – нельзя запрокидывать голову назад. Попадание крови в глотку может привести к рвоте. Кроме того, она может проникнуть и в дыхательные пути. Инструкция по оказанию первой помощи:
- Расположить больного в тени или хорошо проветриваемом помещении.
- Ослабить воротник, открыть форточку для доступа воздуха.
- К носу приложить пакет, мешочек или пузырь со льдом или ткань, смоченную холодной водой.
- Если кровь продолжает идти, прижать пальцем крыло носа на 5–10 мин. к перегородке.
- Для остановки кровотечения вставить в ноздрю тампон, смоченный средством от насморка (Нафтизином или Санорином) или перекисью водорода 3%.
Методы лечения
Не с любым кровотечением из носа можно справиться самостоятельно. В некоторых случаях требуется медикаментозное лечение. Оно проводится по следующим принципам:
- Пациенту назначают кровеостанавливающие препараты внутривенно, внутримышечно или внутрь.
- Дополнительно прописывают витамины К и С, которые укрепляют сосудистые стенки.
- Рецидивирующие носовые кровотечения требуют лечения посредством переливания компонентов крови.
- Если из носа не перестает идти кровь, прибегают к хирургическому вмешательству.
Медикаментозная терапия
Лечение медикаментозными препаратами направлено на купирование самого кровотечения и устранения его причины. В первом случае используются следующие лекарства:
- Дицинон;
- Аминокапроновая кислота;
- Викасол;
- Аскорутин;
- Випраксин;
- препараты крови.
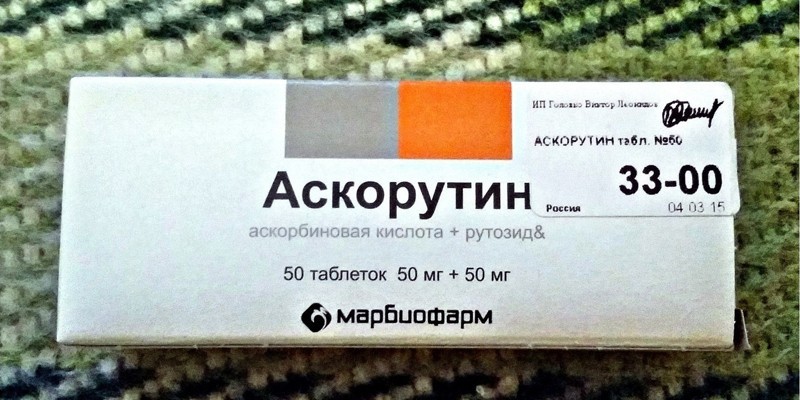
Чтобы восполнить объем потерянной крови, назначаются кровезамещающие жидкости и физиологический раствор хлорида натрия. В зависимости от причины кровотечения могут применяться следующие лекарства:
|
Причина носового кровотечения |
Группы применяемых препаратов |
|
Гипертоническая болезнь |
|
|
Геморрагические диатезы, лейкозы, цирроз печени |
|
|
Поражения печени |
|
|
Прием антикоагулянтов непрямого действия |
|
|
Передозировка гепарина натрия |
Снижение дозы гепарина натрия или пропуск 1-2 инъекций. Дополнительно назначать внутривенное введение 1% раствора протамина сульфата. |
|
Лечение Урокиназой или Стрептокиназой |
|

Тампонада полости носа
Под тампонадой носовой полости понимают процедуру остановки истечения крови из носа. Технология ее проведения зависит от вида и тяжести кровотечения:
|
Тип носового кровотечения |
Технология тампонады |
|
Переднее |
|
|
Заднее |
|

Хирургическое лечение
Если перечисленные мероприятия не принесли должного результата, проводится операция. Тактика и объем хирургического вмешательства зависит от локализации источника кровотечения. Возможные варианты операций:
- криолечение (прижигание азотом);
- эндоскопическая коагуляция;
- введение склерозирующих препаратов;
- электрокоагуляция;
- радиоволновое воздействие прибором Сургитрон;
- лазерная коагуляция;
- удаление шипов и гребней носовой перегородки при помощи хирургических инструментов;
- перевязка сосудов, кровоснабжающих носовую полость.











Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: