Фасциит — симптомы и причины заболевания, диагностика и методы лечения
Фасциит
Подошвенная шпора доставляет больному множество неудобств, связанных с сильной болью и невозможностью осуществления нормального движения. Соблюдение правил профилактики и выполнение специальных комплексов упражнений помогает избавиться от неприятного недуга консервативным путем, без приема медикаментов и оперативного вмешательства.
Что такое фасциит
Заболевание, вызванное дегенеративными изменениями тканей плантарной фасции (соединительной структурой ступни, скрепляющей пяточную кость с фалангами пальцев ноги) называется подошвенным (плантарным) фасциитом или «пяточной шпорой». Процесс сопровождается воспалением и вызывает острую боль в пятке при нагрузке. Болезнь возникает из-за перенапряжения связки, выстилающей внутреннюю сторону стопы, отвечающей за требуемый изгиб стопы для создания нужной устойчивости во время ходьбы.
Плантарный фасциит локализуется в области пяточной кости, по мере развития провоцирует деформацию тканей в месте поражения, их уплотнение, приводящее к возникновению костного выступа («шпоры») вследствие отложения солей. Первоначально болевые ощущения возникают только при ходьбе, по мере развития заболевания боль беспокоит пациента и в состоянии покоя. Воспаление фасции приводит к нарушению походки, при отсутствии лечения может привести к постоянной хромоте.
Причины фасциита
Главным фактором развития болезни являются длительные регулярные перегрузки фасции, поэтому в группу риска входят люди пожилого возраста и лица с профессиональной предрасположенностью (спортсмены, балетные танцовщики). От точности установления стресс-фактора, влияющего на формирование «шпоры», зависит эффективность ее лечения консервативными методами. Врачи выделяют следующие причины, вызывающие пяточный фасцит:
- избыточный вес;
- ношение тесной, неудобной обуви, регулярное хождение на каблуках;
- воспалительно-дегенеративные заболевания суставов;
- подагра;
- плоскостопие;
- нарушения походки вследствие травм или индивидуальных физиологических особенностей;
- нарушение кровообращения нижних конечностей при облитерирующем атеросклерозе.
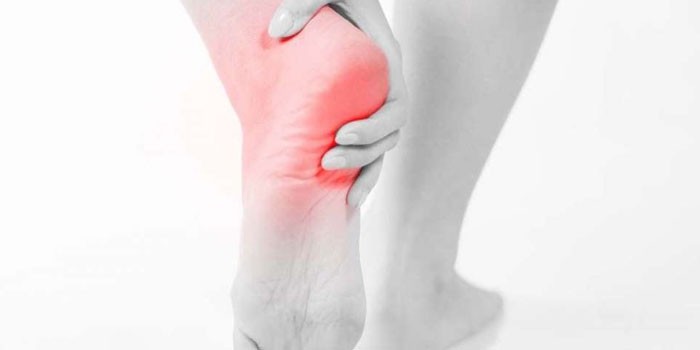
Симптомы фасциита
Подошвенный фасциит характеризуется выраженной симптоматикой, что облегчает и ускоряет его диагностику. Главный симптом – сильная боль в пятке – возникает после длительного хождения, в утренние часы после подъема, носит резкий характер, отдает в пальцы ноги и голень из задней части ступни. К концу дня нарастает настолько, что у больного возникает необходимость воспользоваться тростью или костылями. Вторичными симптомами, помогающими специалисту составить полную клиническую картину болезни, являются:
- Деформация стопы с образованием контрактур (устойчивых ограничений движения суставов) по причине снижения подвижности фасции, уменьшения ее длины.
- Судороги в области мышц стопы или икроножных мышц в ночное время, по утрам, после подъема с постели или наступая на больную пятку после длительного периода покоя.
- Припухлость и гиперемия кожных покровов в месте поражения фасции (визуальные проявления), предшествующие остеофиту – костному разрастанию в результате отложения солей кальция.
Диагностика
При появлении характерной симптоматики необходимо обратиться к специалисту (врачу-ортопеду или травматологу) для проведения диагностики. После анализа жалоб и визуального осмотра, сопровождающегося прощупыванием стопы для установления областей локализации болевого синдрома, назначается рентгенография. При рассмотрении на снимке признаков костных разрастаний на пяточной кости диагностируется пяточный фасциит. При обследовании и постановке диагноза важна дифференциация от следующих заболеваний:
- Ревматоидный артрит.
- Тарзальный туннельный синдром.
- Синдром Рейтера.
Лечение фасциита
Терапия заболевания зависит от степени его развития и тяжести симптоматики. На ранних стадиях болезни лечение плантарного фасциита осуществляется преимущественно консервативными методами, направлено на разгрузку подошвенной фасции и устранение воспалительного процесса на мягких тканях. Уменьшение нагрузки на связку достигается за счет снижения физической активности, увеличения периодов отдыха при ходьбе. Дополнительно применяется специальная гимнастика, тейпирование (наложение на ступню тейпа – эластичной ленты), ношение специальных приспособлений.
Упражнения на растяжку, укрепление и повышение эластичности подошвенной фасции проводят каждый день, после утренней зарядки. Их регулярное выполнение способствует удлинению связки, снижает степень болевого синдрома, предотвращает травмирование. Такими физическими комплексами являются перекатывания округлых предметов (с нажимом на ступню) и растяжение стоп. После гимнастики накладывается тейп или специальный пластырь, поддерживающий продольный свод и фиксирующий фасцию. Натяжение эластичного бинта увеличивают в местах его огибания ноги.
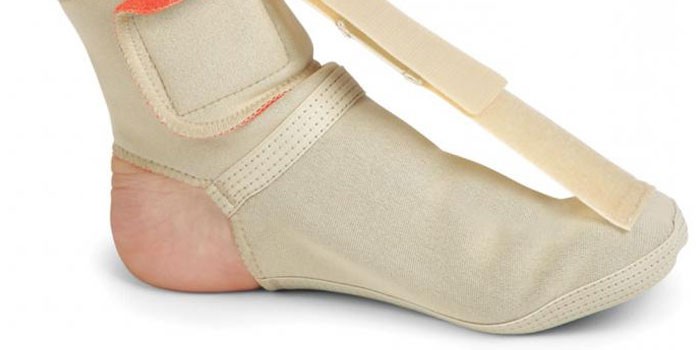
Ношение ортопедических приспособлений, фиксирующих стопу – ортезов или брейсов – повышают эффективность консервативной терапии. Их надевают на время сна и в другие моменты, когда стопа находится в состоянии покоя, для предотвращения укорачивания подошвенной связки. Во время ходьбы и других нагрузок пациенту требуется использовать ортопедические стельки с супинатором и углублением по центру пятки, либо специальную ортопедическую обувь.
Методы устранения воспаления и снижения болевых ощущений
При сильно выраженном болевом синдроме пациенту назначаются анальгетики (ибупрофен, напроксен, средства из группы нестероидных противовоспалительных средств для перорального или местного применения). Для уменьшения воспаления тканей и снижения боли после физической нагрузки рекомендуется регулярное проведение следующих процедур:
- растирания с согревающими мазями, анестетиками или противовоспалительными препаратами;
- массажи:
- приложение льда;
- успокаивающие теплые ванночки для стоп;
- грязевые аппликации.
Терапия в тяжелых случаях
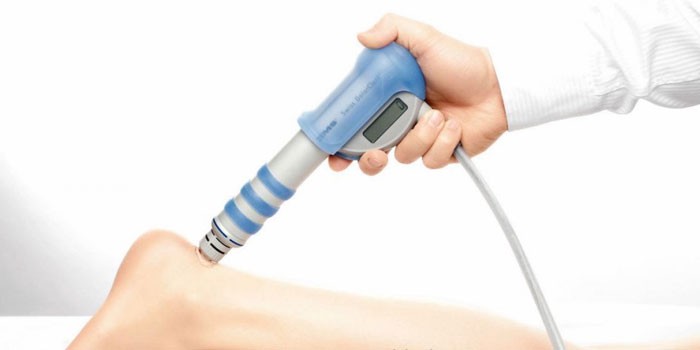
В запущенных случаях заболевания, при выраженном остеофите (костном разрастании) и сильном болевом синдроме применяется ударно-волновая терапия с целью разрушения образовавшейся «шпоры», методы физиотерапии – лазерное или ультразвуковое воздействие на воспалившиеся ткани. Возможно назначение инъекционного введения глюкокортикостероидов с анальгетическими препаратами. Тяжелые случаи, не поддающиеся лечению консервативными и физиотерапевтическими методами, предполагают хирургическое вмешательство.
Профилактика
К основным профилактическим мерам, позволяющим предотвратить дегенеративные процессы, вызывающие развитие заболевания, специалисты относят:
- своевременную терапию патологий опорно-двигательного аппарата;
- ношение удобной обуви, при необходимости использование ортопедических стелек;
- снижение повышенных физических нагрузок;
- диету для поддержания нормального веса.
Упражнения на растяжку и специальная гимнастика для поддержания тонуса подошвенной фасции, выполняемые регулярно, помогают не допустить перегрузок связки и снизить вероятность развития ее воспаления. В качестве профилактики фасциита выполняют следующие гимнастические комплексы:
- перекатывания с нажимом на стопу через любой округлый предмет (бутылка, скалка) в течение 3-5 минут;
- растяжка ступней «на себя», по 10 секунд за подход, 20 раз для каждой ноги;
- упражнения на растяжение икроножных мышц.








Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: