Болезни горла у детей и взрослых — симптомы, диагностика и лечение
- Механизм развития заболеваний горла
- Основные причины болезни гортани
- Как отличить здоровое горло от больного
- Распространенные болезни горла и гортани
- Ангина
- Тонзиллит
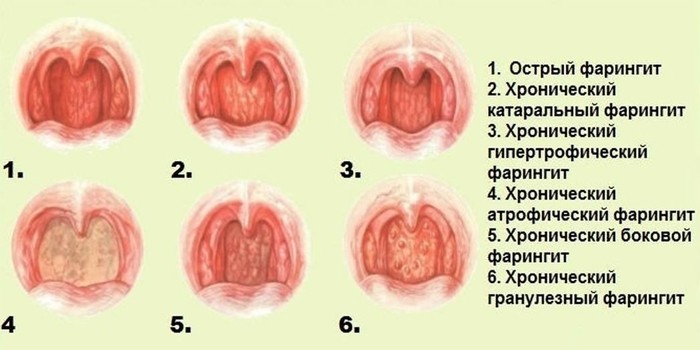
- Хронический и острый фарингит
- Аденоидит
- Новообразования в горле
- Грибковая инфекция в горле
- Другие заболевания горла
- Диагностика
- Чем лечить горло
- Лечение болезней горла у детей
- Народные средства от боли в горле
- Видео
По статистике, около 30% обращений к врачам связано с воспалительными процессами в носоглотке. Частота заболеваний горла возрастает в межсезонье, когда температура на улице резко снижается. Боль в гортани вызывают вирусы, бактерии, аллергия и ряд других причин.
Механизм развития заболеваний горла
Граница ротовой полости окружена лимфоидной тканью. Ее функция – предотвращение проникновения инфекции через дыхательные пути в пищеварительный тракт. Патогенные микроорганизмы частично оседают в лимфоидной ткани. Начинают активно развиваться, вызывая воспаление, боль и отечность.
Основные причины болезни гортани
Различают инфекционные и неинфекционные факторы. К первой группе причин относятся:
- Инфекционные заболевания глотки вирусной природы – грипп, ларингит, ветрянка, ОРВИ.
- Грибковые патологии – кандидоз, микоз глотки. Возбудители: дрожжеподобные или плесневые грибы (кандида, аспергиллы, пенициллы).
- Бактериальные болезни горла – коклюш, дифтерия, ангина. Возбудители: микоплазмы, стафило- или стрептококки, гонококки и прочие бактерии.

К неинфекционным причинам относятся:
- переохлаждение;
- химический ожог слизистой горла;
- механические раздражители – громкий крик, пение;
- аллергические реакции;
- анатомические особенности строения носоглотки;
- вдыхание холодного воздуха, сигаретного дыма;
- прием холодной пищи.
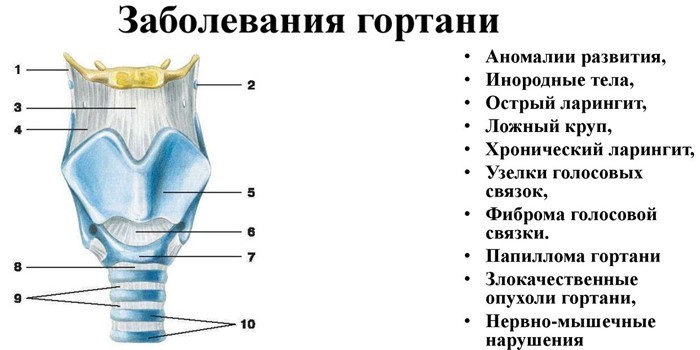
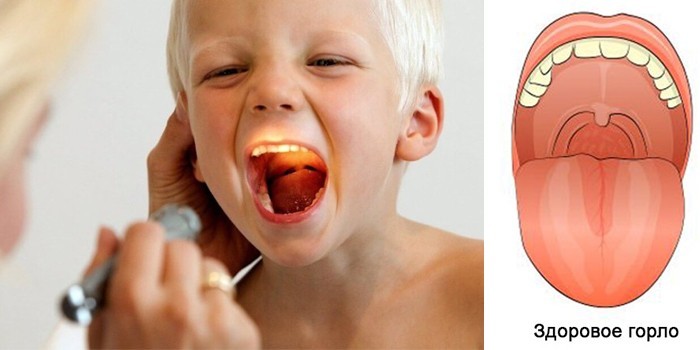
Как отличить здоровое горло от больного
Заболевания ЛОР-органов протекают с выраженными симптомами: резью в горле, повышенной температурой тела, слабостью. Определить наличие воспаления возможно и по внешнему виду. Горло здорового человека на фото выглядит так:
- миндалины светло-розового цвета;
- на задней стенке и языке нет белого налета, покраснений;
- фолликулы и гланды нормального размера, незначительно выступают в направлении язычка;
- общий вид горла не бугристый, резкие переходы или впадины отсутствуют;
- небо розового или светло-красного оттенка без пятен;
- отсутствует отечность лимфоузлов.
Распространенные болезни горла и гортани
Инфекции респираторного тракта имеют похожую клиническую картину, но отличаются причинами возникновения и выраженностью симптомов.
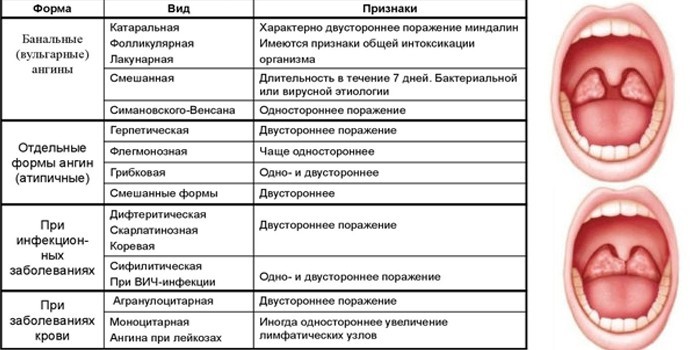
Ангина
Бактериальная болезнь горла. Развивается как осложнение простуды или гриппа. Формы ангины:
- Катаральная – умеренное воспаление миндалин. Наблюдается зернистый зев, покраснение слизистой, боль при глотании. У взрослых болезнь сопровождается незначительным подъемом температуры, у детей наблюдается сильный озноб. Продолжительность катаральной ангины 5-7 дней.
- Фолликулярная – нагноение миндалин. Симптомы: мигрень, температура тела 39-40 °С, болезненность лимфоузлов, потливость. На поверхности миндалин видны белые пятна. Лечение длится 5-10 дней.
- Лакунарная – выраженная отечность и покраснение миндалин. Развивается стремительно: резко повышается температура, появляется головная боль, упадок сил. Внутри гланд скапливается гной. Заболевание горла лечится за 10-14 дней.
- Флегмонозная – нагноение лимфоидной ткани. Протекает с ознобом, острой болью с одной стороны гортани. Поверхность слизистой рыхлая, возможно снижение тембра голоса. Флегмонозная ангина длится 7-10 дней.
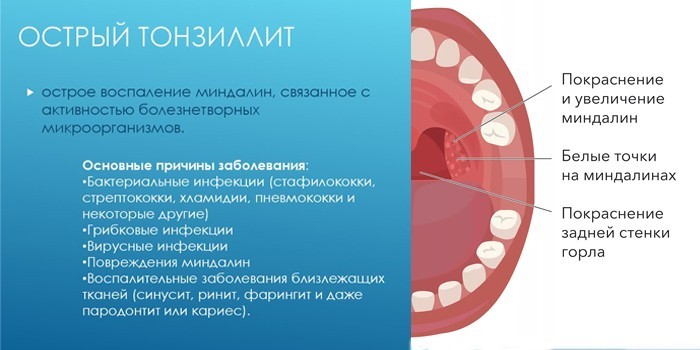
Тонзиллит
Воспаление миндалин бывает острым и хроническим. Первый тип известен как ангина. Хроническая форма – осложнение скарлатины, дифтерии, кори. Симптомы тонзиллита:
- утолщение небных дужек;
- покраснение слизистых оболочек;
- повышение слюноотделения;
- хрипота или осиплость голоса;
- симптомы интоксикации – слабость, боль в мышцах, повышение температуры.
Хронический и острый фарингит
Воспалительный процесс в слизистой глотки. Сопровождается болью, резью при глотании слюны или пищи, першением. Причины развития фарингита:
- вирусы – парагрипп, аденовирус, риновирус;
- бактерии – гемофильная палочка, стафило- или стрептококки;
- курение;
- аллергическая реакция;
- эндокринные расстройства;
- горячая или холодная пища.
Для патологии характерно:
- сухость во рту;
- царапание в горле;
- лающий кашель;
- отечность языка;
- скопление вязкой мокроты в гортани.
Аденоидит
Это разрастание небных миндалин – аденоидов. Болезнь встречается у детей и 5% взрослых. Аденоидит развивается на фоне ослабления иммунитета, хронического ринита, вирусной инфекции, при переохлаждении. Симптомы патологии:
- нарушение дыхания через нос;
- приступы одышки;
- сильная головная боль;
- сухой кашель.

Новообразования в горле
Опухоли бывают доброкачественными и злокачественными. Первая группа включает:
- Ангиомы – сосудистая опухоль, часто врожденная. Тяжело поддается лечению.
- Папилломатоз – доброкачественные образования. Они захватывают гортань, мягкое небо, миндалины, иногда губы.
- Фибромы – разрастание фиброзной ткани. Болезнь развивается на голосовых связках.
- Полипы – разновидность фибром. Склонны к озлокачествлению.
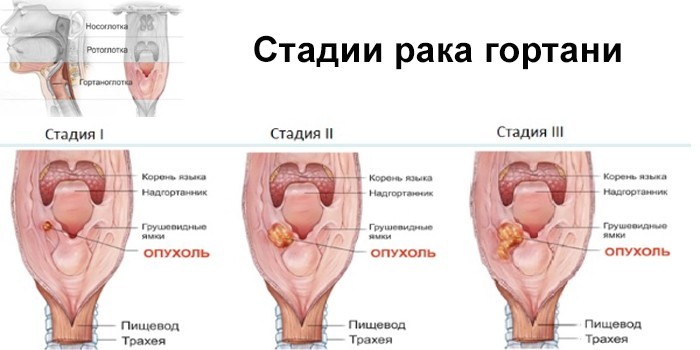
Злокачественные новообразования – карцинома, саркома. Долгое время они протекают бессимптомно. Без лечения рак быстро развивается. Наблюдаются метастазы в прилегающих мягких тканях и внутренних органах. Основные причины онкологии:
- курение;
- пристрастие к алкоголю;
- наследственность;
- плохая экологическая обстановка;
- работа на предприятии с повышенной вредностью.
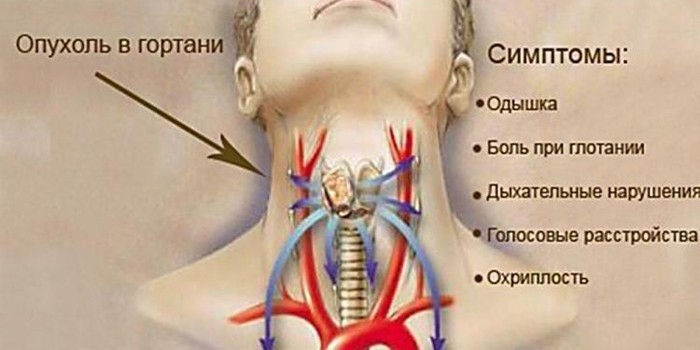
Признаки рака горла
Онкология гортани чаще диагностируется среди мужчин возрастом от 50 лет и заядлых курильщиков. Основные симптомы злокачественной опухоли:
- першение, боль;
- ощущение инородного тела в гортани;
- повышенное слюноотделение;
- насморк;
- кашель с мокротой и кровянистыми вкраплениями;
- неприятный запах изо рта;
- головные боли;
- нарушение зрения или слуха.
Грибковая инфекция в горле
Развивается при ослабленном иммунитете. Характеризуется гиперемией гортани и миндалин, белым налетом, язвами в полости рта и уголках губ, отечностью лимфоузлов. Виды грибковых заболеваний:
- микоз – протекает на фоне сахарного диабета, системных болезней желудочно-кишечного тракта;
- кандидоз полости рта – диагностируется у новорожденных и детей первых лет жизни.
Другие заболевания горла
Охриплость голоса, першение и другие симптомы вызывают:
- Неврологические расстройства, стресс. Приводят к спазму мышц гортани и болям. Состояние человека улучшается после расслабления.
- Травма гортани. Вызваны попаданием в респираторный тракт инородных предметов, принятием грубой, острой или холодной пищи.
- Аллергические реакции пыльцу, пыль. сигаретный дым. Состояние сопровождается слезоточивостью, насморком, зудом и покраснением кожи, отечностью горла.
- Болезни сердца и сосудов. Вызывают иррадиирующие боли гортани. Сопровождаются одышкой, усталостью, головокружением, повышением давления.
- Заболевания полости рта, зубов – пародонтит, кариес. Приводят к воспалению десен, эрозии слизистой рта.

Диагностика
При появлении неприятных симптомов обратитесь к отоларингологу, терапевту или педиатру. Для уточнения диагноза назначают:
- анализ мочи, крови;
- посев мокроты;
- мазок на флору;
- ультразвуковое исследование гортани;
- биопсию опухоли;
- магнитно-резонансную томографию;
- ларингоскопию.
Чем лечить горло
Для терапии заболеваний гортани используют таблетки, леденцы, спреи. Назначают такие группы лекарств:
- Антибиотики – Амоксициллин, Амоксиклав. При бактериальной инфекции.
- Противогрибковые препараты – Леворин, Флуконазол. Для борьбы с кандидозом полости рта.
- Антисептики – Мирамистин, Септефрил. Устраняют боль, снимают воспаление.
- Жаропонижающие медикаменты – Парацетамол, Нурофен. Понижают температуру тела.
- Противовирусные препараты – Тамифлю, Ремантадин.
- Муколитики – Ацц, Амброксол. Для разжижения и выведения мокроты.
- Антигистаминные средства – Цетрин, Эбастин. При аллергии.
Лечение болезней горла у детей
Выбором тактики терапии детских заболеваний горла занимается педиатр:
- При фарингите рекомендуется теплое питье, полоскания, ингаляции с травами или лекарственными препаратами. Дополнительно прописывают жаропонижающие средства, растворы для смазывания гортани, лекарства от влажного или сухого кашля.
- При ларингите важно, чтобы ребенок молчал на протяжении всего лечения. Для снятия болей прописывают антисептические спреи, обезболивающие таблетки или леденцы для рассасывания, полоскания.
- Для лечения ангины используют жаропонижающие средства, полоскания, антисептические аэрозоли. Вирусная инфекция в горле лечится иммуностимуляторами и противовирусными средствами, бактериальная – антибиотиками.

Народные средства от боли в горле
Настойки, компрессы, отвары из трав используются для усиления терапевтического эффекта таблеток.
В домашних условиях используют такие методы:
- Смешать яблочный уксус и кипяченую воду в пропорции 1 к 10. Раствором полоскать горло при ангине каждые 3-4 часа. Когда боль уменьшится – 2 раза в день.
- Смешать 100 грамм меда с 1 ч. л. лимонного сока и ½ ч. л. цедры. Принимать смесь при болях в горле по 1 ч. л. каждые 1-2 часа первые 2 дня.
- Смешать равное количество дубовой коры, липы, шалфея, тысячелистника, мать-и-мачехи. Залить 2 ст. л. сухого сырья 1 ст. кипятка. Настаивать 2 часа. Полоскать процеженным раствором горло при ангине каждые 2 часа.










Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: