Атопический дерматит у детей и взрослых — причины, симптомы и лечение
- Что такое атопический дерматит
- Чем опасен
- Стадии развития заболевания
- Классификация атопического дерматита
- Как проявляется нейродермит
- Возрастные особенности
- Причины возникновения
- Атопический дерматит у детей
- Диагностика
- Критерии для установления диагноза
- Как лечить атопический дерматит
- Противовоспалительная терапия
- Диетотерапия
- Физиолечение
- Народные средства при атопическом дерматите
- Профилактика
- Видео
Синонимичные названия заболевания – нейродермит, конституциональная экзема, экссудативно-катаральный диатез. Распространенность патологии среди населения развитых стран достигает 10-20%. Начальные симптомы у детей в возрасте 6 месяцев проявляются в 60% случаев, до года – в 74%, до 7 лет – в 82-92%.
Что такое атопический дерматит
Под эти термином понимают наследственное аллергическое кожное заболевание, имеющее рецидивирующее течение. Существует ряд генов, определяющих склонность к атопическому нейродермиту. Заболевание возникает в ответ на воздействие провоцирующего (триггерного) фактора.
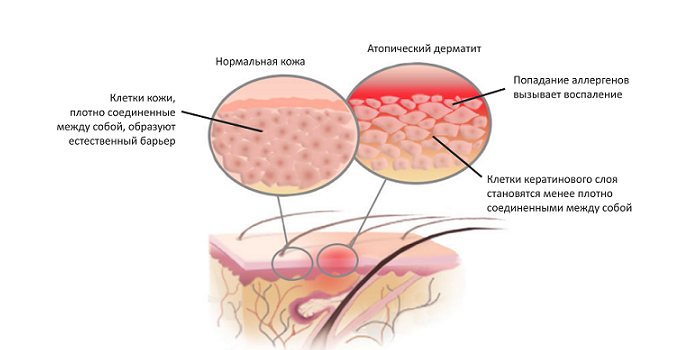
Чем опасен
Повреждение кожного покрова вследствие расчесывания способствует инфицированию. Бактериальное поражение кожи (пиодермия) – частое последствие атопического дерматита.
Среди прочих осложнений нейродермита:
- атрофия кожи;
- вирусное поражение;
- кандидоз.
Стадии развития заболевания
Атопический нейродермит протекает в несколько этапов:
- Острый – в ходе первичного контакта с аллергеном возникает сенсибилизация (повышение чувствительности) к конкретному раздражителю. Лимфоциты распознают антиген. Чужеродный агент «запоминается». При повторном контакте возникает иммунное воспаление, появляются начальные симптомы аллергической реакции – отек, покраснение, зуд.
- Подострый – симптомы постепенно стихают, атопический диатез переходит в хроническую форму.
- Ремиссия (полная/неполная) – признаки болезни внешне не проявляются либо присутствуют минимально.
- Клиническое выздоровление – отсутствие симптомов в течение 3-7 лет.
Классификация атопического дерматита
В зависимости от возраста манифестации:
- младенческий – от месяца до 2 лет;
- детский – с 2 до 13 лет;
- подростковый (взрослый) – старше 12 лет.
По распространенности воспаления:
- ограниченный – поражает не более 10% от поверхности кожи;
- распространенный – охватывает до 50% кожного покрова;
- диффузный – распространяется на все тело.
По степени тяжести:
- Легкий – обнаруживаются единичные везикулы.
- Среднетяжелый – возникают множественные везикулы.
- Тяжелый – появляются обширные очаги.
По форме элементов сыпи:
- Экссудативная – образуются большие влажные пузыри.
- Эритематозно-сквамозная – данная форма атопического нейродермита проявляется покраснением, шелушением.
- Лихеноидная – помимо сухости, покраснения, присутствуют большие пузыри с блестящей поверхностью.
- Везикулезно-кистозная – появляются мелкие везикулы с серозной жидкостью.
- Пруригинозная (зудящая) – сыпь возникает на внешних сгибах локтей, коленей, сопровождается зудом.
- Экзематозная – поражается кожа кистей.
Клинико-этиологические разновидности атопического диатеза:
- пыльцевой;
- пищевой;
- клещевой;
- грибковый и т.д.
Как проявляется нейродермит
Атопический дерматит у взрослых и детей характеризуется папуло-везикулезной сыпью, отечностью, эритемой, трещинами. Всем стадиям заболевания сопутствует выраженный кожный зуд С возрастом проявления ослабевает. В половине случаев симптоматика сохраняется на протяжении жизни. При этом меняется локализация очагов поражения, соотношение областей мокнутия и шелушения.
Острая симптоматика аллергического дерматита характеризуется припухлостью кожи, узелковыми высыпаниями (папулами), появлением эрозий, корочек, мокнутия. Для хронической стадии атопического нейродермита типичны расчесы, трещины на подошвах, ладонях, ряд других симптомов:
- глубокие морщины на нижних веках;
- блестящие ногтевые пластины со сточенными краями;
- поредение волос затылочной области;
- отечность, покраснение подошв с трещинами и шелушением.
Возрастные особенности

В течении атопического дерматита выделяют три периода:
- Младенческий – появляются большие красные зудящие пятна. Кожа на туловище истончается, на голове образуются белые чешуйки. Атопический дерматит на лице, руках, наружной поверхности стоп ребенка характеризуется отечностью, умеренной гиперемией (покраснением) кожного покрова.
- Детский – аллергический дерматит у ребенка старше двух лет проявляется зудящей везикулярной сыпью на шее, тыльной поверхности кистей, в подколенных, локтевых складках.
- Подростковый – характеризуется обширными эритематозными областями, зудом, образованием плотных корочек, усилением кожного рисунка. Подростковый атопический дерматит проявляется сыпью на лице, шее.
Причины возникновения
Ведущее значение в развитии нейродермита отводится генетической склонности к аллергическим реакциям. Среди возможных причин сенсибилизации некоторые ученые называют нарушения работы клеточного иммунитета. Факторами риска атопического нейродермита являются:
- эндокринные патологии (дисфункция щитовидной железы);
- инфекционные заболевания;
- неконтролируемый прием антибиотиков, противосудорожных препаратов;
- контакт с химическими (средства личной гигиены), бытовыми (бытовая химия, пыль), промышленными (краски, лаки), животными (шерсть, яд насекомых), растительными (цветочная пыльца) аллергенами;
- плохая экология;
- неблагоприятные погодно-климатические условия (мороз, сырость).
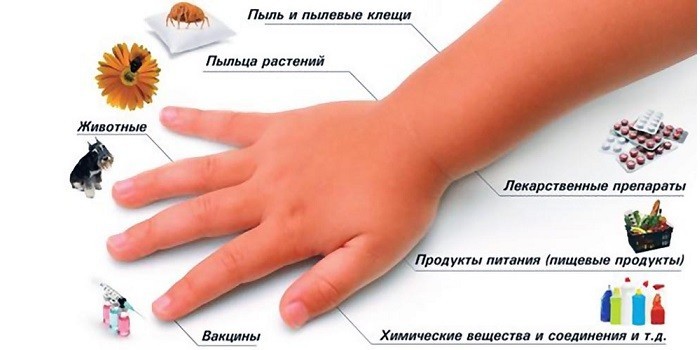
Атопический дерматит у детей
Наличие в семейном анамнезе склонности к аллергическим реакциям повышает риск развития нейродермита у ребенка до 80%. Причины атопического дерматита у детей:
- искусственное вскармливание;
- инфекции;
- недостаток витаминов, минералов;
- дисфункция печени;
- повышенное потоотделение;
- глистные инвазии;
- неправильно питание матери во время беременности, лактации.
Диагностика
Для выявления атопического нейродермита применяются следующие методы:
- Сбор анамнеза – в ходе беседы аллерголог-иммунолог выясняет, имеется ли семейная склонность к атопии, обращает внимание на характер питания, жилищно-бытовые условия.
- Физикальное обследование – при осмотре определяются локализация и морфология сыпи.
- Общий анализ крови – повышенный уровень лимфоцитов, эозинофилов свидетельствует в пользу аллергического дерматита.
- Биохимическое исследование крови – увеличение концентрации билирубина, чрезмерная активность трансаминаз – признаки вовлечения в воспалительный процесс почек, печени.
- Специфическая аллергологическая диагностика – необходима для установления причинно-значимых аллергенов. В ходе лабораторных исследований определяются общий иммуноглобулин Е, специфические IgE-антитела в сыворотке крови (РАСТ, ИФА). В редких случаях проводятся провокационные пробы.
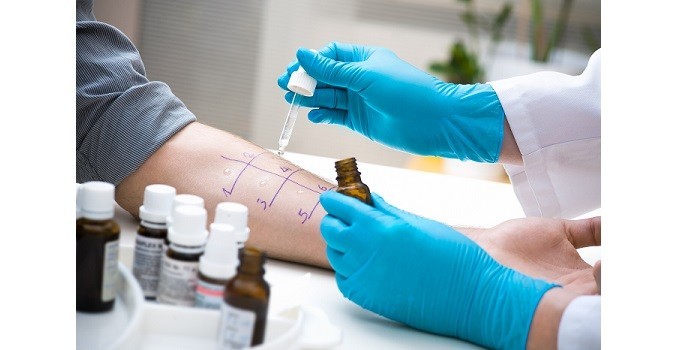
Критерии для установления диагноза
Нейродермиту свойственен клинический полиморфизм. Для уточнения диагноза применяются критерии атопического дерматита:
- обязательные:
- кожный зуд;
- типичная локализация и морфология элементов сыпи;
- атопия в анамнезе или генетическая предрасположенность;
- хроническое рецидивирующее течение;
- второстепенные:
- сухость кожных покровов (ксероз);
- ладонный ихтиоз;
- манифестация заболевания в раннем возрасте (до 2 лет);
- неспецифические дерматиты конечностей;
- частые кожные инфекции (грибковые, бактериальные);
- фолликулярный гиперкератоз;
- зуд при повышенном потоотделении.
Как лечить атопический дерматит
Комплексная терапия нейродермита направлена на элиминацию (устранение) причинно-значимых аллергенов, восстановление функциональности кожного покрова, предотвращение осложнений.
В период обострений атопического нейродермита проводится интенсивная базисная терапия гормональными, антигистаминными и мембраностабилизирующими препаратами. При вторичном инфицировании применяются антибиотики. Больным назначается гипоаллергенная диета. В период затихания лечение атопического дерматита осуществляется:
- иммуномодуляторами;
- витаминами;
- сорбентами;
- увлажняющими косметическими средствами.
Противовоспалительная терапия
По мере развития обострения в очаге поражения формируется аллергический инфильтрат. Его основу составляют моноциты, макрофаги, нейтрофилы, тучные и эпителиальные клетки, выделяющие медиаторы, IgE-антитела, цитокины. Патологический процесс не утихает после элиминации аллергена. Этим обусловлена необходимость активной противовоспалительной терапии атопического нейродермита:
- антигистаминами;
- глюкокортикостероидами;
- нестероидными противовоспалительными средствами (НПВС);
- мембраностабилизаторами.
Лечение во время острой фазы

На этом этапе развития атопического нейродермита применяют:
- антигистамины II поколения (Кларидол, Кларотадин, Лоратадин) – стабилизируют клеточные мембраны, тормозят выработку медиаторов воспаления;
- антигистамины I поколения (Димедрол, Супрастин) – используются при необходимости седативного эффекта;
- примочки (1%-ый р-р танина или риванола), красители (1-2%-ый р-р метиленового синего, фукорцин) – назначаются при наличии экссудации;
- наружные нестероидные противовоспалительные средства (Элидел, Такропик) – препятствуют высвобождению медиаторов воспаления;
- наружные топические глюкокортикостероиды (Мометазон, Гистан-Н) – снижают выработку цитокинов;
- негормональные наружные средства (Реглисам) – усиливают эффект от применения топических глюкокортикостероидов;
- мембраностабилизаторы (Кетотифен) – препятствуют высвобождению медиаторов воспаления;
- системные глюкокортикостероиды (Дипроспан) – применяются при неэффективности других медикаментов.
Во время хронической фазы

Помимо препаратов базисной терапии, в этот период назначают:
- комбинированные топические глюкокортикостероиды (Тридерм, Целестодерм) – ингибируют синтез медиаторов воспаления, предотвращают вторичное инфицирование;
- иммуномодуляторы (Полиоксидоний) – снижают частоту рецидивов хронического атопического нейродермита;
- Омега-3 полиненасыщенные жирные кислоты, витамины А, D, Е – уменьшают раздражение, способствуют регенерации кожных покровов;
- иммуносупрессивные препараты (Циклоспорин) – назначаются в исключительных случаях при неэффективности других методов лечения.
Диетотерапия
При нейродермите показана гипохлоридная диета, предусматривающая ограниченное потребление поваренной соли (не более 3 г/сут.).
Для включения в рацион рекомендованы:
- ягоды, фрукты светлой окраски;
- кисломолочные продукты;
- крупы (рисовая, гречневая, пшенная);
- нежирные сорта мяса, птицы (кролик, индейка);
- оливковое масло;
- ржаной хлеб;
- фруктоза.
Крупы, картофель вымачивают в холодной воде 10-15 часов, мясо дважды вываривают. При гипохлоридной диете питаются небольшими порциями каждые 3-4 часа. Углеводы, жиры (крупы, кисломолочные продукты) употребляют в первой половине дня. После обеда едят белковую пищу (мясо кролика). Оптимальные способы приготовления пищи – варка, запекание.
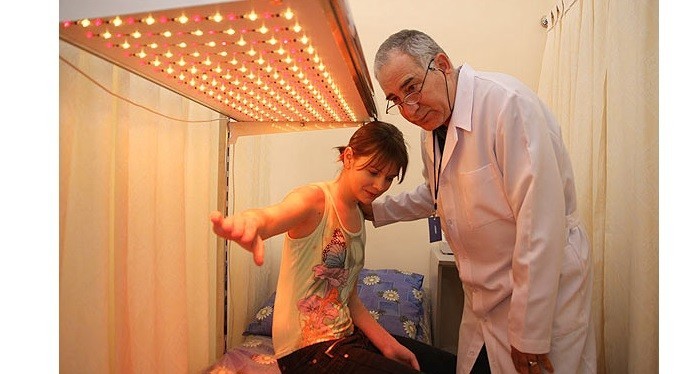
Физиолечение
В комплексной схеме лечения атопического дерматита у взрослых и детей применяют:
- УФО (ультрафиолетовое облучение) – стабилизирует нервную систему, улучшает процессы микроциркуляции;
- электрофорез с супрастином – оказывает антигистаминное действие;
- ПУВА-терапию – сокращает выраженность симптомов аллергического дерматита;
- гипербарическую оксигенацию – ускоряет регенерацию тканей;
- электросон – успокаивает;
- дарсонваль – снимает зуд;
- магнитотерапию на область надпочечников – стимулирует выработку кортикостероидов.
Народные средства при атопическом дерматите
Применять нетрадиционные способы лечения нейродермита допустимо с 3-летнего возраста. Компоненты рецептов в обязательном порядке проверяются на индивидуальную непереносимость. Небольшое количество вещества наносят на внутреннюю поверхность запястья и наблюдают сутки.
Эффективными считаются следующие народные средства против атопического нейродермита:
- Противозудная мазь. Возьмите в равных частях ромашку, иван-чай. Ст. ложку смеси залейте литром воды. Доведите состав до кипения, варите еще 5 минут, процедите. Приготовьте отвар сенной трухи. Ст. ложку компонента залейте стаканом кипятка, варите 10 минут, процедите. Оба состава смешайте, поставьте на огонь. Добавьте ст. ложку сливочного масла и варите до образования однородной массы. Полученный состав смешайте с глицерином (1:1). Храните мазь в холодильнике. Наносите средство тонким слоем на область шелушения 3-4 раза в день. Курс лечения – месяц.
- Картофельный компресс. Вымытые, очищенные клубни натрите на пластиковой или деревянной терке. Полученную массу отожмите через марлю. Картофельный жмых заверните в бинт и приложите к месту шелушений на ночь. Курс лечения – 7 дней.

Профилактика
В зависимости от времени проведения и преследуемых целей выделяют:
- Первичную профилактику – заключается в предупреждении возникновения атопического нейродермита у генетических предрасположенных лиц. Меры первичной профилактики:
- в антенатальный (внутриутробный) период жизни:
- гипоаллергенная диета беременной;
- адекватное лечение гестозов;
- минимальная медикаментозная нагрузка во время беременности;
- контроль качества используемой бытовой химии;
- после рождения:
- длительное грудное вскармливание (не менее 6 месяцев);
- гипоаллергенная диета на протяжении первого года жизни ребенка;
- использование экологичной бытовой химии;
- одежда из натуральных тканей;
- закаливание;
- соблюдение правил гигиены (ежедневная влажная уборка, проветривание помещений);
- регулярные прогулки на свежем воздухе;
- Вторичную профилактику – направлена на предупреждение обострений хронического атопического нейродермита. Меры вторичной профилактики:
- гипоаллергенные бытовые условия (подушки, одеяла с синтетическим наполнителем, отсутствие ковров, текстиля в интерьере, ежедневная влажная уборка);
- адекватный уход за кожей (очищение, увлажнение, питание специальными косметическими средствами без отдушек, щелочи, консервантов);
- гипоаллергенная диета;
- устранение неспецифических раздражителей (переохлаждения, перегрева, психоэмоциональных нагрузок);
- предварительная медикаментозная терапия (курс антигистаминов перед цветением растений).







Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: