Кольпит — причины возникновения у женщин, симптомы и лечение
Воспаление слизистой влагалища (чаще инфекционного происхождения) называют кольпитом (вагинитом). Распространенность заболевания доходит до 40% от всех гинекологических патологий. Чаще страдают вагинитом женщины репродуктивного возраста, реже – пожилые и девочки.
Кольпит в гинекологии
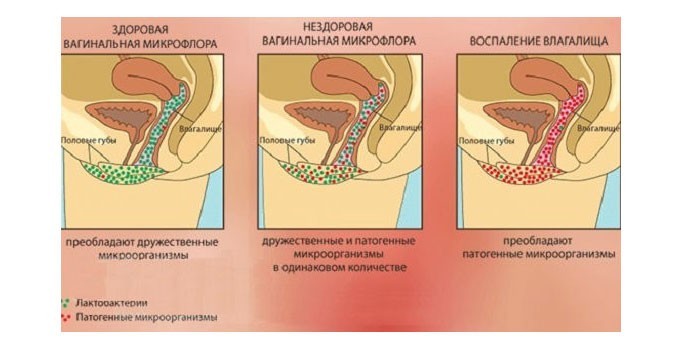
Colpitis – это острой воспалительный процесс нижнего отдела женских половых органов. Существуют неспецифические вагиниты (не передающиеся при сексуальных контактах) и специфические. Развитию первых способствуют сниженный иммунитет или гормональные нарушения. Возбудителями неспецифического воспаления становятся условно-патогенные бактерии, которые находятся в микрофлоре влагалища:
- стафилококки;
- стрептококки;
- гарднереллы;
- энтерококки;
- грибы Кандида;
- кишечная полочка.
Специфический кольпит у женщин развивается вследствие болезней, которые передаются половым путем. Самые распространенные:
- гонорея;
- сифилис;
- хламидиоз;
- трихомониаз.
Чем опасен кольпит для женщины
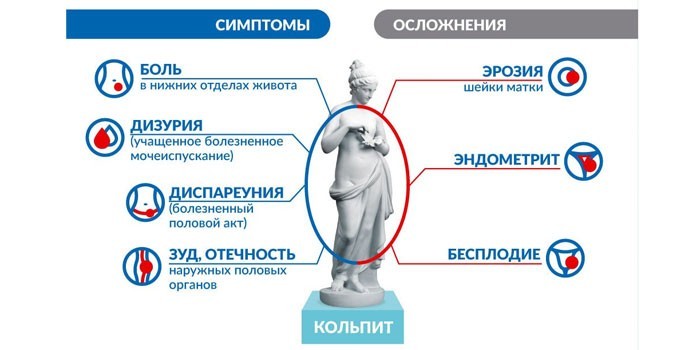
Острая форма заболевания без надлежащего лечения перетекает в хронический вагинит.
Среди возможных осложнений патологии особенно опасны:
- уретрит, цистит;
- эндометрит, эрозия шейки матки, цервицит;
- бесплодие;
- внематочная беременность;
- синехии у девочек (сращение между собой малых или больших половых губ);
- абсцессы, свищи во влагалище.
Классификация патологии
Вагиниты различаются по разным критериям. По пути распространения инфекции они делятся на первичные (воспаление влагалища) и вторичные (инфекция проникает из матки, наружных половых органов, цервикального канала). По характеру выделений colpitis классифицируется следующим образом:
- серозный;
- гнойный;
- гнойно-серозный.
По характеру течения вагинит подразделяется на острый (с ярко выраженной симптоматикой), подострый (переходный период между формами) и хронический (вялотекущее воспаление). Заболевание классифицируется и по этиологии:
- бактериальный (дисбактериоз влагалища);
- кандидозный (молочница);
- атрофический (недостаток эстрогенов);
- специфический (венерические болезни);
- неспецифический (условно-патогенная микрофлора).
Симптомы вагинита
Клиническая картина разных видов заболевания отличается. При хроническом течении патологии болевой синдром слабо выражен, нарушение самочувствия наблюдается редко. Пациентки жалуются на жжение, зуд, изъязвление слизистой оболочки половых органов. Острый вагинит – это покраснение, припухлость, боли во влагалище и вульве. Симптоматика сопровождается местным повышением температуры. Общие признаки colpitis:
- боли при половом акте;
- частые позывы к мочеиспусканию;
- изменение цвета, запаха, характера, количества выделений;
- раздражение вульвы;
- ощущение распирания во влагалище;
- покраснение, отечность наружных половых органов.
Выделения при кольпите
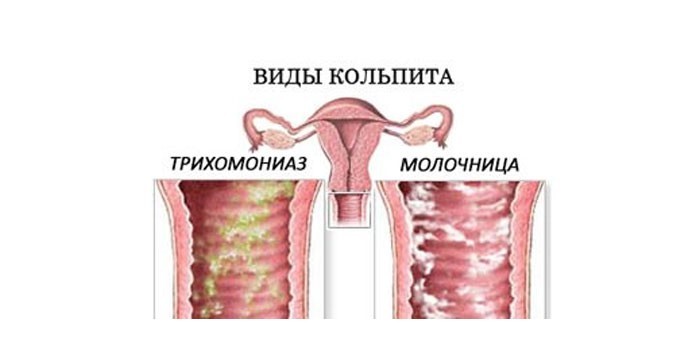
При трихомонадном вагините выделения зеленовато-желтые, пенистые. Гонорейный характеризуется гнойными сгустками бело-желтого оттенка, а кандидозный – творожистыми белесыми хлопьями. Бактериальный вагинит иногда сопровождают кровянистые бели с резким запахом. Гарднереллез проявляется прозрачными обильными выделениями, которые неприятно пахнут рыбой.
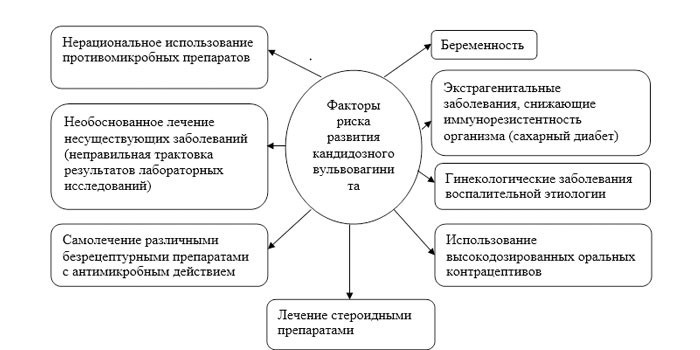
Факторы риска развития кольпита
Условно-патогенная микрофлора начинает активно размножаться при определенных условиях. Пусковые механизмы для развития вагинита:
- механические, термические, химические травмы половых органов;
- отказ от использования презервативов;
- неправильная или недостаточная интимная гигиена;
- частая смена партнера;
- болезни эндокринной системы (сахарный диабет, гипотиреоз);
- аномалии развития влагалища;
- патологии пищеварительной системы;
- аллергические реакции на средства интимной гигиены;
- гипофункция яичников;
- иммунодефицит;
- частые аборты;
- жесткие диеты;
- лучевая или химиотерапия;
- недостаток выработки эстрогена (гипоэстрогения);
- некорректный прием антибиотиков;
- гормональные изменения (менопауза, беременность, лактация);
- ношение некачественного белья;
- некоторые детские болезни (корь, скарлатина).
Диагностика
Перед постановкой диагноза гинеколог собирает анамнез. Комплексное обследование женщины включает:
- осмотр стенок влагалища и матки при помощи гинекологического зеркала;
- пальпация придатков, маточной полости для выявления осложнений;
- визуальный осмотр половых губ, клитора, уретры на наличие язв, трещин, отеков, покраснений.
После осмотра доктор направляет пациентку на дополнительные исследования:
- Бактериоскопию влагалищных мазков. Она позволяет выявить вид микроорганизмов, их грам-принадлежность, количество эпителиальных клеток, лейкоцитов, состав микрофлоры.
- Бакпосев выделений. Метод основан на выращивании колоний бактерий для определения их чувствительности к антибиотикам.
- Цитологию. Соскоб слизистой шейки матки изучается для выявления атипичных клеток и предраковых изменений.
- Кольпоскопия. Она назначается для выявления доброкачественных или злокачественных патологий.
- УЗИ органов малого таза. Проводится для исключения осложнений вагинита.

Лечение вагинита
Для терапии заболевания применяется комплексный подход. Основная тактика лечения:
- назначается курс антибактериальной терапии;
- проводится стимуляция иммунитета общеукрепляющими препаратами;
- назначаются влагалищные спринцевания противомикробными растворами;
- применяется физиотерапия для борьбы с воспалением, нормализации обмена веществ (ультразвук, фонофорез, электрофорез);
- рекомендуется соблюдение диеты (отказ от острой, жирной, соленой пищи, молочных и кисломолочных продуктов, алкоголя).
Помимо этого, в последнее время для лечения кольпита и сопутствующих урогенитальных инфекций у женщин, вызванных бактериями рода стафилококков, кишечной палочки и некоторых других, все чаще применяются альтернативные препараты и методы лечения. Один из них – назначение в качестве основного препарата или в комплексе с другими средствами бактериофагов. Это – природные «антибиотики», специфические микроорганизмы, способные выборочно поглощать и уничтожать болезнетворные бактерии, не затрагивая при этом полезную микрофлору кишечника. К бактериофагам не развивается привыкания, при их приеме отсутствуют побочные эффекты, потому их допускается использовать для лечения вагинита даже у беременных женщин и кормящих матерей.
Ярким представителем препаратов-бактериофагов является лекарственное средство Секстафаг. Оно выпускается в виде раствора, готового к использованию. Один флакон содержит разовую дозировку. Секстафаг рекомендуют женщинам не только для лечения и профилактики вагинита, лекарство также помогает устранять симптомы и возбудителей цистита, лечить некоторые бактериальные инфекции ЛОР-органов. Схему приема должен назначить врач после определения чувствительности возбудителя к бактериофагам, длительность терапии обычно составляет от 7-14 дней.
Методы общей терапии
Общее лечение colpitis направлено на избавление от сопутствующих эндокринных и гинекологических патологий, нормализацию иммунитета, гормонального фона.
Группы препаратов системного действия:
- Антибиотики при вагините назначаются после выявления возбудителя (Цефалексин, Тетрациклин, Азитромицин).
- Для терапии трихомонадной формы заболевания прописываются противопротозойные средства (Метронидазол, Наксоджин).
- Для избавления от кандидозного вагинита принимаются противогрибковые препараты (Кетоконазол, Флуконазол, Нистатин).
- При вирусной природе заболевания назначаются противовирусные средства (Интерферон, Ацикловир).
Местное лечение
Вагинальные капсулы, таблетки и свечи помогают дезинфицировать слизистую влагалища, восстанавливают полезную микрофлору. Они облегчают симптоматику болезни. В зависимости от формы патологии назначаются:
- неспецифический кольпит – Бетадин, Полижинакс (вагинальные капсулы), Тержинан (свечи);
- гарднереллез – Гиналгин (свечи), Клион-Д 100 (вагинальные таблетки);
- трихомониаз – Тинидазол, Эфлоран, Гексикон Д (свечи);
- дрожжеподобные грибы – Нистатин (свечи), Клотримазол (вагинальные таблетки);
- генитальный герпес – Ацикловир (крем), Эпиген (аэрозоль);
- сенильный (атрофический) вагинит – Овестин.
Спринцевание при вагините
Промывание полости влагалища проводится травяными отварами, содой, раствором хлоргексидина, перекисью водорода и другими средствами. Техника выполнения спринцевания:
- Тщательно вымойте руки и область промежности.
- Раствор подогрейте (остудите) до температуры 37–43° C.
- Наберите его в кружку Эсмарха или гинекологическую спринцовку.
- Лягте в ванну на спину, ноги положите на бортики.
- Выпустите воздух из спринцовки, осторожно введите наконечник во влагалище на глубину 4–5 см.
- Медленно выдавите раствор из спринцовки или откройте краник кружки Эсмарха, чтобы не создавалось давления поступающей жидкости.
- По окончании процедуры уберите наконечник, сядьте или встаньте на ноги, подождите, пока из влагалища выйдет весь лечебный раствор.
Лечение кольпита народными средствами

Терапия в домашних условиях проводится по согласованию с врачом. При тянущих болях, жжении и зуде в промежности помогут следующие народные рецепты:
- Отвар календулы. Цветки растения обладают хорошим антибактериальным эффектом. Чтобы приготовить раствор для спринцевания, залейте 2 ст. л. сухой календулы 200 мл кипятка, томите на водной бане 20 минут. Процедите, остудите до комнатной температуры. Проводите спринцевание ежедневно на ночь в течение 5–7 дней.
- Луковый сок. Для лечебных тампонов понадобится глицерин. Смешайте 2 ингредиента в равных количествах. Пропитайте раствором тампон, введите во влагалище максимально глубоко. Оставьте на ночь. Продолжительность курса – 21 день.
- Корень солодки. Настой готовится для приема внутрь. Залейте 1 ст. ложку протертого корня солодки 200 мл кипятка. Настаивайте лекарство 1 час, процедите. Принимайте внутрь 3 раза в сутки на протяжении 10 дней.
Профилактика
Вагинит развивается из-за множества причин, поэтому специфических профилактических мер не существует. Поднять иммунитет и снизить риск заражения помогут следующие мероприятия:
- использование презервативов во время коитуса;
- тщательное соблюдение личной гигиены;
- своевременное лечение хронических патологий;
- ежегодный осмотр гинеколога;
- полноценный отдых;
- сбалансированное питание;
- дополнительный прием витаминов группы B.











Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: