Реваскуляризация миокарда: хирургические методы
Сердечные заболевания лидируют среди причин смертности пациентов, в связи с чем поиск способов лечения патологий сердца является первоочередной задачей кардиологии. К одной из самых распространенных болезней сердечно-сосудистой системы относится ишемия миокарда, для лечения которой применяются как медикаментозные методы, так и кардинальные. К последней группе относится реваскуляризация, включающая несколько методик, которые отличаются способом проведения вмешательства и его результативностью.
Что такое реваскуляризация миокарда
Поражение среднего мышечного слоя сердца (миокарда), обусловленное нарушением циркуляции крови по коронарным артериям, имеет несколько клинических форм, некоторые из них вызывают необратимые изменения сердечной мышцы. Дефицит кровоснабжения (ишемия) возникает вследствие сужения просвета сосудов, которые питают миокард. Причиной снижения проходимости коронарных артерий и вен в большинстве случаев выступает атеросклероз (отложение холестериновых бляшек на сосудистых стенках).
При обращении к врачу пациента, имеющего жалобы на характерные для ишемической болезни сердца (ИБС) грудные боли, ему назначается проведение диагностического обследования, основным методом которого является коронарография (рентген сосудов с применением рентгеноконтрастного вещества). Результаты диагностики служат основой для назначения лечения. При выявлении определенных параметров возникают показания для кардинальной терапии, одним из методов которой является реваскуляризация.
Суть операции заключается в восстановлении сосудов, поврежденных вследствие воспалительных, некротических или склеротических процессов. Об успешности проведенного хирургического вмешательства свидетельствует степень достижения основных целей операции – возобновления нормального кровоснабжения миокарда, полного восстановления проходимости всех сердечных артерий и их ветвей. Своевременно проведенные манипуляции могут предотвратить необратимые изменения сердечной мышцы и повысить продолжительность жизни пациентов с ИБС.
К методам реваскуляризации прибегают в случае неудовлетворительной эффективности проводимого медикаментозного лечения или при наличии серьезных противопоказаний к применяемым в ходе терапии лекарственным средствам. Другими критериями, которые служат причиной для назначения пациенту оперативного лечения миокарда, являются:
- выраженное сужение основного ствола коронарного кровоснабжения (левой коронарной артерии);
- высокий риск развития осложнений после перенесенного инфаркта миокарда;
- острая сердечная недостаточность, желудочковая тахикардия;
- нестабильная стенокардия;
- ишемия миокарда, при которой наблюдается существенное уменьшение артериального просвета (на 50% и более).
Методы реваскуляризации миокарда
Цель хирургического лечения миокарда достигается путем соединения пораженных коронарных артерий со внешними сосудами (аортокоронарное шунтирование), расширения суженных участков с помощью установки специального каркаса (стентирование) или удаления холестериновых отложений, которые стали причиной закупорки сосудов. Все способы восстановления коронарного кровообращения имеют свои особенности, показания, противопоказания, преимущества и недостатки.
По степени вмешательства методы восстановления нарушенного кровоснабжения сердечной мышцы подразделяются на прямые и непрямые. Общепринятым стандартом лечения ишемии миокарда является прямая хирургическая реваскуляризация миокарда, к которой относится:
- Коронарное шунтирование – помогает восстановить коронарное кровоснабжение путем соединения аутотрансплантами (шунтами) аорты с коронарными артериями. Операция может проводиться как с применением специального оборудования, поддерживающего жизнедеятельность организма пациента при полной или частичной дисфункции сердца, так и без него.
- Эндоваскулярная коронароангиопластика – малоинвазивное (чрескожное, транслюминальное) вмешательство, к которому относится баллонная ангиопластика и стентирование. Отличительной характеристикой этих методов является отсутствие разрезов – вмешательство проводится путем чрескожной пункции под контролем рентгеновских лучей. Эти особенности существенно снижают операционный риск и период восстановления по сравнению с традиционной хирургической реваскуляризацией.
В кардиологической практике в 9–10% случаев у больных ИБС отмечается дистальный тип поражения венечных сосудов (холестериновые бляшки закупоривают множественные мелкие сердечные артерии). В отношении этой категории пациентов применение прямых методов вмешательства нецелесообразно ввиду большого количества пораженных участков и недоступности некоторых мелких артерий. Для лечения таких больных разработан метод непрямой реваскуляризации – трансмиокардиальная лазерная реваскуляризация (ТМЛР).
В основе метода ТМЛР лежит идея создания в стенке сердечных желудочков каналов, которые будут соединять миокард с афферентными сосудами, и кровь будет напрямую поступать из полости левого желудочка в сердечную мышцу. Операция выполняется с помощью лазеров (углекислотных или эксимерных), под воздействием которых в толще миокарда формируются каналы диаметром до 0,01 см. Закрытие отверстий происходит спустя 2–4 мес. после вмешательства, но лечебный эффект сохраняется более 2 лет.
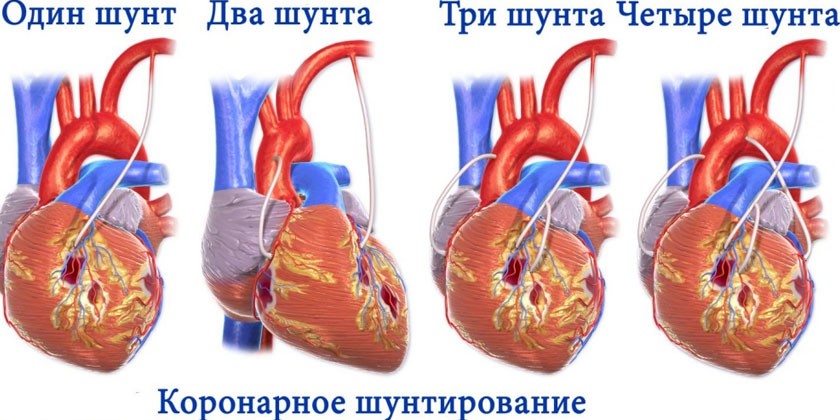
Коронарное шунтирование
При необходимости хирургического лечения патологий сердечно-сосудистой системы, связанных с нарушением проходимости сосудов, методом выбора традиционно является коронарное шунтирование. Суть операции заключается в создании обходных артериовенозных анастомозов (соединений между кровеносными сосудами без образования капиллярных сетей) с помощью шунтов. Графты (участки сосудов для трансплантации) для проведения операции могут выделяться открытым или эндоскопическим способом из лучевой, внутренней грудной артерий или большой подкожной вены ноги.
Коронарная реваскуляризация путем шунтирования является самой сложной и дорогостоящей из операций по восстановлению кровоснабжения миокарда, но по эффективности превосходит все известные методики. Операция осуществляется с применением аппарата искусственного кровообращения или на бьющемся сердце (при наличии риска ухудшения состояния пациента во время кратковременной остановки сердца).
Во время хирургических манипуляций (длящихся 3–4 ч.) от всех членов оперирующей команды (хирург, ассистенты, анестезиолог, перфузиолог – врач, контролирующий систему искусственной циркуляции крови, операционные сестры) требуется максимальная концентрация. Коронарное шунтирование проводится по следующему алгоритму:
- введение общего наркоза;
- выполнение разреза вдоль средней линии грудной клетки;
- блокировка главной аорты для минимизации кровопотери;
- забор вены или артерии (длиной 65–75 см) для шунтирования (материал выделяют, перевязывают, отрезают и промывают);
- введение прямого антикоагулянта (гепарина) с целью недопущения тромбообразования;
- подключение аппарата «искусственное сердце» для обеспечения кровообращения;
- вживление сосудов-имплантатов;
- «запуск» сердца, отключение аппарата искусственного кровообращения;
- нейтрализация гепарина в крови (введение Протамина сульфата) для улучшения свертываемости крови;
- дренирование раны, скрепление грудины металлическими швами, наложение швов.
Средняя продолжительность реабилитационного периода после шунтирования составляет 3 мес., на протяжении которых пациенту следует четко соблюдать рекомендации врача для минимизации риска закрытия вживленных шунтов. Этот метод реваскуляризации наряду с преимуществами имеет ряд недостатков, выраженность которых снижается при проведении шунтирования на работающем сердце:
|
Показания к проведению |
Противопоказания |
Преимущества метода |
Недостатки метода |
|
Стенокардия 3 и 4 классов; просвет между стенками сосудов сужен на 1 мм и более; проходимость венечной артерии существенно снижена; закупорка атеросклеротическими бляшками 2–3 крупных сосудов; желудочковые аритмии и тахикардии. |
Дисфункция левого желудочка сердца (выражается в уменьшении выброса крови на 75% и более); нарушения функционирования почек; постинсультное состояние; патологии легких; повышенное кровяное давление; онкологические заболевания; возраст после 55 лет; диффузный тип поражения венечных сосудов. |
Существенное улучшение сократимости миокарда; длительное сохранение результативности проведенного вмешательства (95% шунтов продолжают функционировать на протяжении 5 и более лет, 90% – 10 лет, 50% – 20 лет.). |
Длительный восстановительный период; высокая стоимость операции; большая вероятность возникновения послеоперационных осложнений (кровотечения, инфицирование, развитие сердечной недостаточности); серьезные косметические дефекты. |
Стентирование
К малоинвазивным методикам восстановления суженных участков артерий относится внутрисосудистая операция с применением стентов – специальных тонких трубочек из металла, имеющих клетчатый каркас. После установления стента в пораженный сосуд, его раздувают с помощью баллона, за счет чего происходит расширение эндопротеза и увеличение сосудистого просвета. Манипуляции совершаются с применением местной анестезии ввиду отсутствия необходимости выполнения разрезов тканей.
Операция происходит в помещении, оборудованном рентген-аппаратурой, для осуществления постоянного контроля за процессом. Весь операционный процесс занимает 30–40 мин., на протяжении которых производятся следующие действия:
- Введение катетера, снабженного специальным баллончиком, который смонтирован со стентом, через бедренные или предплечные сосуды к устью суженной венечной артерии (при кальцифицированных стенозах для просверливания каналов прохождения катетера применяются ротаблаторы – высокоскоростные буры, покрытые алмазной крошкой).
- Раздувание баллона (при этом происходит расширение стента и вдавливание его во внутреннюю стенку сосуда).
- Сжатие и удаление баллона.
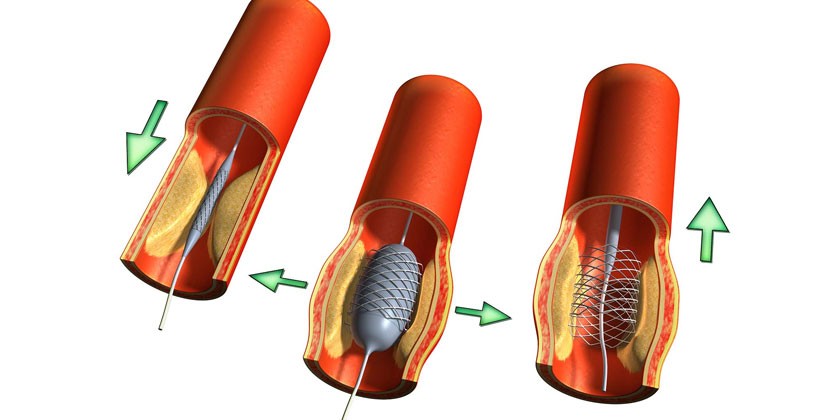
Минимально-инвазивный метод восстановления кровоснабжения миокарда может применяться не во всех случаях, а только при наличии показаний к его проведению. В остальных случаях результативность реваскуляризации, осуществленной с помощью стентирования, может оказаться малоэффективной:
|
Показания к проведению |
Противопоказания |
Преимущества метода |
Недостатки метода |
|
Стенокардия напряжения (провоцируемая незначительными физическими нагрузками); высокая вероятность инфаркта миокарда; необходимость повторного перекрытия просвета сосудов после проведенной ранее реваскуляризации одним из стандартных методов; начальная стадия обширного инфаркта миокарда (первые 6 часов после появления симптомов). |
Наличие аллергической реакции на йодсодержащие препараты; острая стадия хронических заболеваний; недостаточность функционирования внутренних органов; множественные сужения сосудов; наличие злокачественных новообразований. |
Минимальный риск развития осложнений; безвредное и безболезненное вмешательство (нет необходимости вводить общий наркоз и делать разрезы); короткий период восстановления. |
Риск развития аллергической реакции на вводимое для осуществления рентген-контроля вещество; образование гематом на месте прокола артерии; в 15–20% случаев происходит обратное сужение сосудистых стенок. |
Балонная ангиопластика
Одним из методов эндоваскулярной хирургии, применяемых для возобновления проходимости венечных сосудов, является коронарная реваскуляризация миокарда с применением ангиопластики. Этот вид вмешательства может применяться как самостоятельно, так и в сочетании со стентированием. Суть проводимых манипуляций сводится к введению через паховый доступ к месту склеротических уплотнений тонкой трубочки с прикрепленным баллоном. Расширение просвета достигается путем нагнетания воздуха в баллон.
Целью операции является максимальная отсрочка высокотравматичного хирургического вмешательства. Решение о возможности проведения малоинвазивной баллонной ангиопластики вместо традиционных методов хирургического лечения ИБС должен принимать специалист, учитывая имеющиеся показания и противопоказания:
|
Показания к проведению |
Противопоказания |
Преимущества метода |
Недостатки метода |
|
Стенозы в одной или нескольких венечных артериях, доступных катетеризации; отсутствие результативности медикаментозного лечения стабильной стенокардии. |
Поражение левой артерии; тяжелое состояние пациента; дисфункциональные расстройства левого желудочка сердца; серьезные патологии сердечно-сосудистой системы; неконтролируемая гипертензия; нарушение водно-электролитного обмена. |
Отсутствие общего наркоза; короткий послеоперационный период; минимальные косметические повреждения. |
В 50% случаев происходит рестеноз (повторное сужение сосудов), для его предотвращения назначаются антагонисты кальция; зачастую требуются повторные вмешательства; образование тромбов; нарушение кровотока; риск прободения (образования сквозного отверстия) коронарной артерии. |
Лазерная реваскуляризация
Возможность применения лазерного излучения для восстановления кровоснабжения миокарда была обнаружена сравнительно недавно, поэтому этот метод еще недостаточно изучен и пока относится к экспериментальным. Суть операции заключается в прожигании в сердечной мышце каналов, доходящих до полости желудочка сердца. Осуществляется поставленная задача с помощью подведения к сердцу специальных катетеров с проводниками. Доступ к стенкам желудочка обеспечивается путем выполнения торакотомии (рассечения грудной клетки).
Трансмиокардиальная лазерная реваскуляризация миокарда в настоящее время применяется только при невозможности проведения стандартного хирургического вмешательства. Ввиду наличия неоспоримых достоинств метода, он начинает пользоваться все большей популярностью:
|
Показания к проведению |
Противопоказания |
Преимущества метода |
Недостатки метода |
|
Выраженное атеросклеротическое поражение диффузного характера (поражены 2 и более артерии); сильные боли в загрудинной области, существенно снижающие качество жизни; рефрактерность (нечувствительность) стенокардии к медикаментозному лечению; индивидуальные морфологические особенности коронарного русла, которые препятствуют проведению прямой реваскуляризации. |
Порок сердца (врожденный или приобретенный); постинфарктная аневризма левого желудочка. |
Выраженный положительный клинический эффект; возможность реваскуляризации труднодоступных участков миокарда; низкий уровень риска развития осложнений во время операции и после нее; короткий период реабилитации (относительно прямых методов реваскуляризации миокарда); симпатическая денервация сердечной мышцы (устранение болевого синдрома). |
Существует риск термического и механического повреждения миокарда во время создания каналов с помощью лазера; отсутствие точных данных относительно принципов физиологического воздействия и механизма влияния лазерного излучения на организм. |
Ударно-волновой метод
Кратковременное воздействие ударных волн низкой мощности успешно используется в медицинской практике для лечения воспалительных заболеваний. Применение этого метода с целью реваскуляризации миокарда пока не имеет клинических доказательств эффективности и безопасности. Механизм ударно-волнового метода основан на дистанционном воздействии акустической волны на миокард, результатом чего становится двойной эффект:
- первичный (кратковременный) – расширение сосудов, улучшение кровотока;
- вторичный (долговременный) – высвобождение биологического фактора, который стимулирует рост новых сосудистых ветвей.
Ввиду недостаточности данных, свидетельствующих о безопасности ударно-волновой терапии при поражениях миокарда, метод на текущем этапе не получил широкого распространения и применяется только на договорной основе и при отсутствии серьезных сердечно-сосудистых патологий. Из преимуществ этой методики реваскуляризации можно выделить стимуляцию терапевтического ангиогенеза (сосудообразования), безболезненность и неинвазивность, к недостаткам относятся:
- риск усугубления атеросклеротических процессов;
- отсутствие достаточных обоснований безопасности и прогнозируемых последствий;
- высокая вероятность развития регенерационной гипертрофии (процесса замещения некротизированных тканей миокарда соединительной).








Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: