Инсулинорезистентность
- Что такое инсулинорезистентность
- Чем опасна сниженная инсулиновая реактивность тканей
- Классификация патологии
- Как проявляется инсулиновая резистентность
- Причины инсулинорезистентности
- Диагностика
- Прямые методы
- Непрямые методы определения резистентности к инсулину
- Лечение инсулинорезистентности
- Медикаментозная терапия
- Диета при инсулинорезистентности
- Физические нагрузки
- Как снизить инсулинорезистентность с помощью народных средств
- Профилактика
- Видео
Сахарный диабет – болезнь, от которой страдают многие. Она развивается при нарушении чувствительности тканей к инсулину. Этот гормон помогает глюкозе проникать в клетки для выработки энергии. При нарушении восприимчивости тканей развивается инсулинорезистентность. Для ее определения используются специальные тесты.
Что такое инсулинорезистентность
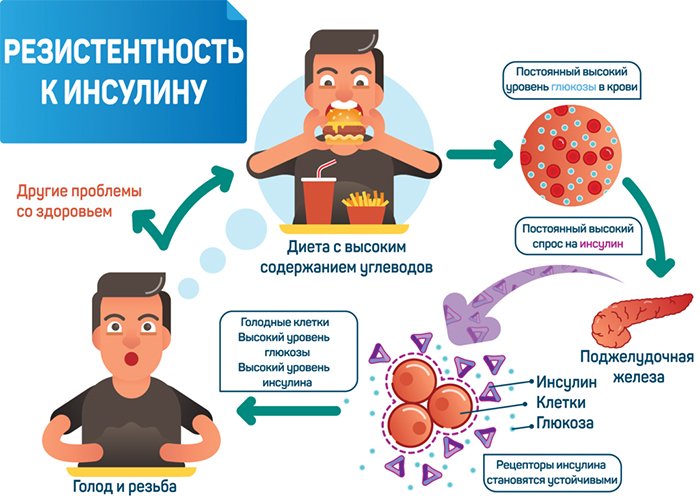
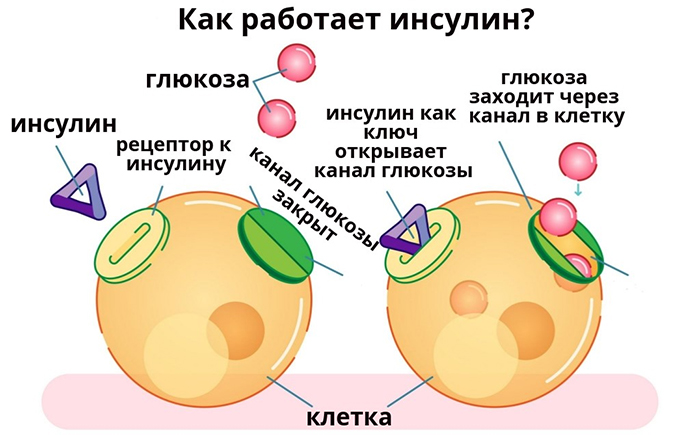
Это снижение чувствительности тканей организма к инсулину при условии нормальной концентрации гормона в крови. Печень, мышечная и жировая ткани перестают потреблять глюкозу. Возрастает концентрация жирных кислот и сахара. По статистике, невосприимчивость к инсулину со временем фиксируется у 15% мужского населения и 10% – женского. У пациентов с сахарным диабетом цифры составляют 78 и 84%; у лиц с нарушением обмена глюкозы — 42 и 64%.
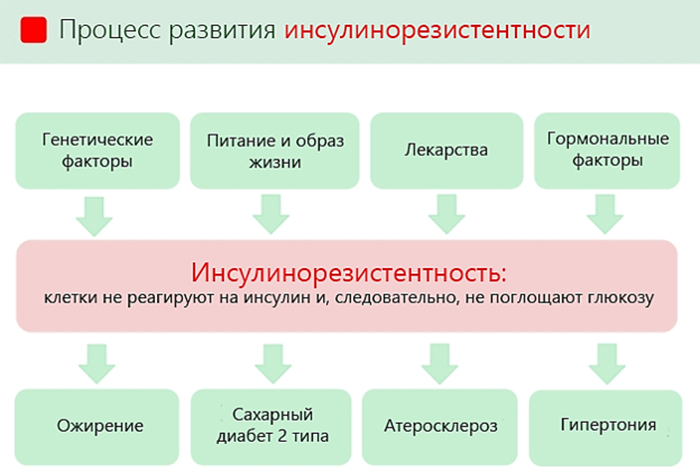
В развитии болезни выделяют несколько этапов:
- Переизбыток углеводистой пищи провоцирует поджелудочную железу на выработку инсулина, который обеспечивает регуляцию сахара в крови.
- Дальнейшее злоупотребление углеводами, курение, малоподвижный образ жизни снижают чувствительность рецепторов до той степени, когда они перестают реагировать на гормон.
- Уровень сахара в крови растет, а поджелудочная железа выделяет чрезмерные объемы уже бесполезного инсулина.
- У человека возникает постоянное чувство голода, повышается давление, нарушается обмен веществ.
- Высокий уровень глюкозы провоцирует необратимые последствия – печеночную недостаточность, поражения нервов и сосудов.
Чем опасна сниженная инсулиновая реактивность тканей
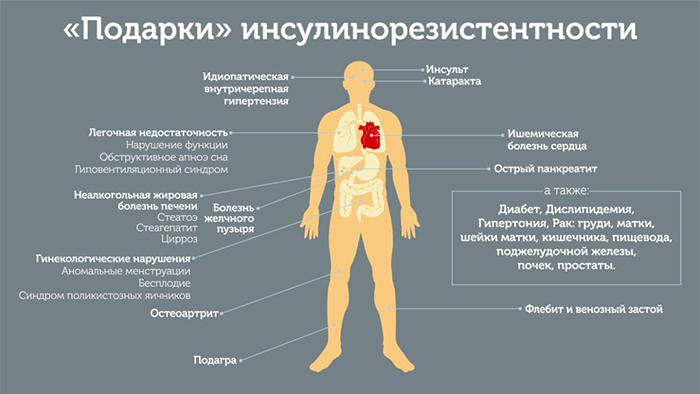
Заболевание способствует напряжению стенок сосудов, они не могут расширяться в ответ на раздражители. Это приводит к нарушениям циркуляции крови — ангиопатии. Она вызывает атеросклероз, перестройку печени, дефекты факторов свертываемости крови. Все эти процессы способствуют развитию сердечно-сосудистых болезней. Клетки поджелудочной железы со временем истощаются, перестают вырабатывать инсулин. Уровень глюкоза растет, развивается сахарный диабет.
Классификация патологии
- Физиологическая – представляет собой механизм приспособляемости к ситуациям, когда в организме высвобождается либо поступает извне энергия. Состояние свойственно беременным женщинам, подросткам, пожилым, людям во сне и тем, кто питается жирной пищей.
- Метаболическая – выявляется при расстройствах обмена веществ. Встречается при сахарном диабете II вида или тяжелой форме I типа, продолжительном голодании, диабетическом кетоацидозе, ожирении и алкогольном отравлении.
- Эндокринная – является следствием болезней желез внутренней секреции. Выявляется при феохромоцитоме и синдроме Кушинга.
- Патологическая не эндокринная – вырабатывается для поддержания постоянства внутренней среды организма при экстренных состояниях. Сопутствует хирургическим вмешательствам, заражению крови и хронической почечной недостаточности.
Как проявляется инсулиновая резистентность
- Отложение избыточного висцерального жира на талии.
- Головная боль в затылке, покраснение лица.
- Помрачение сознания.
- Потливость, слабость, сухость во рту.
- Повышенная жажда, голод.
- Пигментация, шелушение кожи
- Появление мужских признаков у женщин: сбой цикла, оволосение рук, ног, лица, синдром поликистозных яичников, себорея.
Причины инсулинорезистентности
- Беременность.
- Малоподвижный образ жизни, избыточный вес.
- Инфекции, стресс.
- Голодание, избыток сахара в питании.
- Наследственная предрасположенность.
Диагностика

При подозрении на сахарный диабет нужно обращаться к эндокринологу. Косвенно указывает на развитие заболевания ожирение, справиться с которым путем диет пациент не может. Анализ на инсулинорезистентность проводят прямыми и непрямыми способами. Последние более актуальны.
Прямые методы
Самым точным считается эугликемический гиперинсулинемический клэмп (ЭГК). Пациенту одновременно вводятся внутривенно инсулин и раствор глюкозы. Если количество гормона не соответствует сахару, говорится об инсулинорезистентности.
Непрямые методы определения резистентности к инсулину
- Пероральный глюкозотолерантный тест (ПГТТ) – после анализа крови натощак пациент принимает раствор глюкозы, через 2 часа повторно сдает анализ. Нормы уровня сахара в крови составляют 3,3–5,5 ммоль/л изначально и менее 7,8 – после приема глюкозы. При диабете такие показатели составят более 6,1 и 11,1. При средних значениях нарушается толерантность. Состояние можно классифицировать как пред-диабет.
- Внутривенный глюкозотолерантный тест (ВВГТТ) – глюкоза вводится инъекционно, оцениваются показатели. Анализ назначается, если у пациента диагностированы хронические желудочно-кишечные патологии.
- Расчет индексов инсулинорезистентности – в плазме определяется содержание инсулина и глюкозы. Индекс Хома – это произведение этих показателей, деленное на 22,5. В норме он составляет не более 2,7. Индекс Каро рассчитывается как отношение уровня глюкозы к инсулину. Минимальный показатель у здорового человека должен превышать 0,33. При его снижении можно говорить о резистентности.
Лечение инсулинорезистентности
Терапия направлена на усиление ответа тканей, нормализацию уровня глюкозы, холестерина, устранение лишнего веса, профилактику ожирения и заболеваний сердца. Синдром инсулинорезистентности можно устранить комплексным подходом.
Медикаментозная терапия
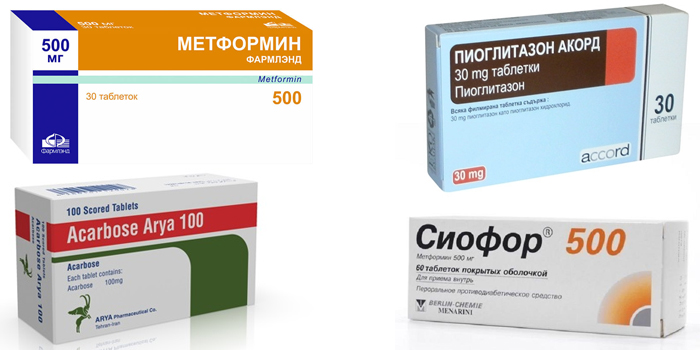
В лечении инсулинорезистентности не нуждаются подростки и беременные женщины. Если патология осложнена риском развития серьезных заболеваний, необходима медикаментозная помощь.
Активные вещества препаратов:
- Метформин – усиливает чувствительность тканей, уменьшает образование глюкозы в печени.
- Акарбоза – гипогликемические средство, повышающее время всасывания сахаров в ЖКТ после еды, снижает потребность в инсулине.
- Пиоглитазон – повышает чувствительность к гормону, но токсически действует на печень. Постоянно его применять нельзя из-за риска развития инсульта, инфаркта.
- Троглитазон – используется в лечении сахарного диабета II типа, в 25% случаях помогает полностью от него избавиться.
Диета при инсулинорезистентности

Для нормализации показателей необходимо снизить прием простых углеводов (сахар, хлебобулочные изделия). Питание при инсулинорезистентности ограничивает животные жиры. В меню повышают количество клетчатки, порции сокращают на 20–30%, но есть нужно 5–6 раз в день.
Физические нагрузки
Для снижения веса и активизации инсулина необходимы спортивные занятия. Полезны ходьба, силовые и аэробные упражнения, гимнастика. Желательно тренироваться трижды в неделю по 45 минут. Можно заниматься бегом, танцами, фитнесом, плаванием.
Как снизить инсулинорезистентность с помощью народных средств

- Отвар черники – 200 мл кипятка залейте 1 ч. л. листьев. Пейте по 1/3 стакана 3 р./день.
- Настой крымской стевии – залейте 1 ст. л. травы стаканом воды. Пейте вместо чая.
- Отвар фасоли – сварите в 1 л воды 20 г бобовых. Принимайте напиток по 50 мл 3 р./день.
- Крапивная настойка – залейте 800 г сырья 2,5 л водки, настаивайте неделю. Принимайте по 1 ст. л. 3 р./день за полчаса до еды.
Профилактика
- Контролируйте поступление простых сахаров (сладостей).
- Занимайтесь спортом.
- Снизьте вес.
- При наследственной отягощенности периодически сдавайте кровь на глюкозу.









Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: