Ангина у детей: симптомы и лечение заболевания
- Особенности развития и течения ангины в детском возрасте
- Виды ангины у детей
- Симптомы при ангине у ребенка
- Катаральная ангина
- Лакунарная
- Фолликулярная
- Вирусная
- Язвенно-пленчатая
- Причины ангины у детей
- Диагностика
- Чем лечить ангину у ребенка
- Как лечить больное горло у грудничков
- У детей в возрасте 1-3 года
- У детей старше 3 лет
- Как быстро вылечить ангину у ребенка в домашних условиях
- Народные средства для лечения горла у детей
- Профилактика
- Видео
Острое инфекционное заболевание тонзиллит (ангина) поражает миндалины. Его возбудителями являются вирусы, бактерии, грибки. Патогены попадают в организм воздушно-капельным и бытовым путем. Снижение иммунитета из-за длительного переохлаждения, стресса, нерационального питания способствует быстрому развитию инфекции.
Особенности развития и течения ангины в детском возрасте
Небные миндалины (гланды) выполняют защитную функцию. Они являются барьером, препятствующим попаданию инфекции в организм.
Если иммунная система сильная, миндалины справляются со своей задачей. В противном случае орган поражается болезнетворными микроорганизмами, что диагностируется как ангина.
Инкубационный период при остром тонзиллите – от 12 часов до 12 дней. Лечение антибиотиками сокращает его до двух суток от начала приема препарата.
Новорожденные и малыши до года ангиной не болеют, потому что у них еще не сформированы миндалины. Им диагностируют фарингит, ринит. В возрасте с 1 до 5 лет заболевание чаще носит вирусный характер. У 90% детей старше пяти лет диагностируют тонзиллит, спровоцированный бактериальной инфекцией. Подростки 13-17 лет подвержены флегмонозной ангине – образованию абсцесса в паренхиме миндалин.
Виды ангины у детей
По характеру течения ангина бывает:
- Первичной. Характеризуется острым течением воспаления миндалин бактериальной или вирусной природы.
- Вторичной. Проявляется как симптом другой болезни, например, дифтерии, скарлатины, лейкоза и пр.
- Специфической. Заболевание, вызванное нетрадиционным инфекционным агентом – грибками, спирохетой и пр.
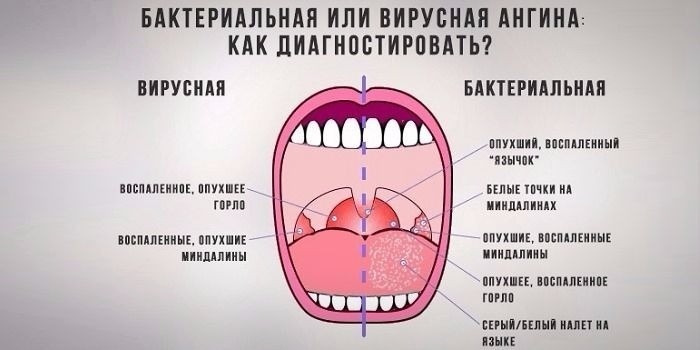
По виду возбудителя различают ангину:
- бактериальную;
- вирусную;
- грибковую.
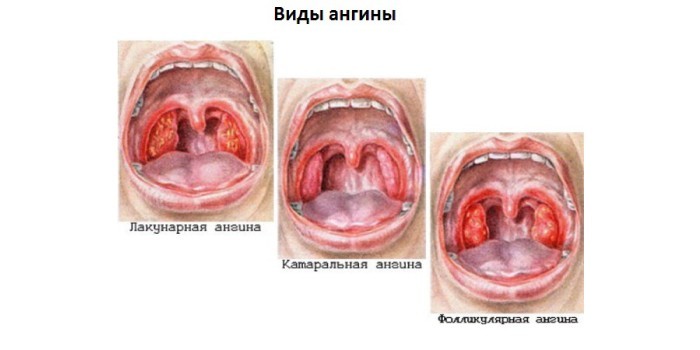
По тяжести поражения острый тонзиллит бывает:
- катаральным;
- лакунарным;
- фолликулярным;
- язвенно-пленчатым.
Тяжелые формы ангин (кроме катаральной) могут вызвать серьезные осложнения в виде:
- острого гнойного среднего отита;
- гнойного синусита;
- шейного лимфаденита;
- бронхита.

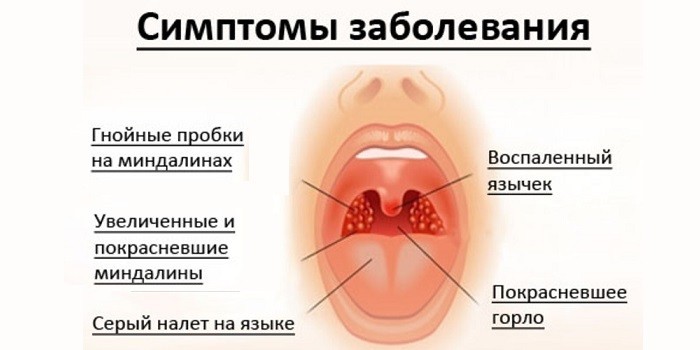
Симптомы при ангине у ребенка
Специфические симптомы ангины у ребенка, не зависящие от формы заболевания:
- Гиперемия (покраснение) и двухсторонний отек миндалин. Видоизменение органа происходит в результате воспалительного процесса, вызванного инфекцией.
- Боль в горле. Неприятное ощущение возникает от механического сдавливания воспаленных миндалин при глотании.
- Повышение температуры тела. Так организм борется с инфекцией. Лейкоциты вступают во взаимодействие с токсинами – продуктом жизнедеятельности патогенов. В кровь выделяются пирогенны, которые стимулируют повышение температуры во время воспалительного процесса.
- Увеличение подчелюстных лимфатических узлов. Интоксикация лимфы приводит к видоизменению ткани органа: она становится рыхлой, бугристой. В начале заболевания узлы мягкие на ощупь, затем твердеют.
- Озноб. Мышечная дрожь происходит из-за сокращения мышц для повышения теплообразования. Он также может возникать, когда организм старается уравновесить температурный режим, для этого тело выделяет пот. В результате потоотделения охлаждается поверхностные слои кожи, сужаются капилляры и кровеносные сосуды. Из-за этого больного знобит.
- Головные боли. Выделяемые бактериями (вирусами) токсины действуют на центральную нервную систему, сосуды головного мозга, сердце. Это вызывает спазмы и болевой синдром.
- Общая слабость. В результате мощной интоксикации организма иммунная и центральная нервная системы истощаются, вызывая быструю утомляемость больного.
Катаральная ангина
Самой легкой формой ангины является катаральная. Сегодня педиатры диагностируют это заболевание как острый фарингит. Такой тип воспаления миндалин чаще встречается у грудничков. Признаки катаральной ангины:
- повышение температуры тела до 37-39°С;
- сероватый налет на языке;
- сильное слюноотделение;
- отказ от еды;
- частый плач;
- при высокой температуре тела возможен понос, рвота, судороги.
Лакунарная
Заболевание начинается резко. Чем младше ребенок, тем сильнее проявляется реакция организма:
- плаксивость, вялость;
- отказ от еды и питья;
- температура тела – 39-40°С;
- лихорадка;
- першение в горле;
- миндалины сначала покрываются желтоватым налетом, затем на них открываются гнойники;
- понос;
- рвота;
- боль в желудке;
- спазмы кишечника;
- возможны фебрильные судороги из-за сильной интоксикации организма.
Фолликулярная
Гнойное воспаление фолликулов миндалин в виде отдельных очагов сопровождается следующей симптоматикой:
- резкое повышение температуры тела до 39-40°С, которое плохо сбивается жаропонижающими препаратами;
- сухость в горле вызывает першение, болезненный кашель;
- слабость от интоксикации организма;
- расстройство пищеварения, рвота;
- отсутствие аппетита;
- ломота в суставах, боль в мышцах.
Вирусная
Через несколько часов после заражения симптомы вирусной ангины проявляются так:
- повышается температура тела 37-39°С (в зависимости от вируса);
- хрипнет голос;
- проявляется насморк, заложенность носа;
- болят суставы и мышцы;
- случаются тошнота, рвота, понос.
Язвенно-пленчатая
Редкая форма ангины – язвенно-пленчатая. Чаще распространена среди детей, живущих в тяжелых социальных условиях. Ее развитию способствует ослабленный иммунитет на фоне дистрофии, злокачественной опухоли, туберкулеза.
Возбудителями заболевания являются спирохеты и веретенообразная палочка.
Кариес зубов активирует размножение патогенов в ротовой полости.
Симптоматика заболевания:
- одностороннее поражение миндалин с образованием пленки серо-желтого цвета;
- после удаления налета тампоном остаются кровоточащие язвы;
- гнилостный запах изо рта;
- температура тела может быть нормальной или подниматься не выше 38°С.
При отсутствии лечения, язвы с миндалин перебрасываются на десны и костную ткань.
Причины ангины у детей
Инфекция чаще атакует детей в осенне-зимний период. Провоцирующие тонзиллит факторы:
- Слабая барьерная функция миндалин. Причина кроется в ослаблении иммунитета из-за переутомления, редких прогулок на свежем воздухе, нерациональном или недостаточном питании.
- Воспалительный процесс в другом органе. Чем дольше длится патология, тем более снижаются защитные свойства организма из-за уменьшения количества лимфоцитов, низкой выработки антител. Детский организм не может противостоять новым атакам патогенной микрофлоры.
- Вирусные инфекции. Аденовирусы, герпес-вирусы, цитомегаловирусы и пр. попадают на слизистую дыхательных путей, поражают миндалины.
- Тесный контакт с заразным больным. Заражение возможно от носителя бета-гемолитического стрептококка, у которого не проявляются симптомы болезни. Источником инфекции может стать и больной ангиной в период острого протекания заболевания. Заражение происходит через воздух, посуду, продукты питания.
- Переохлаждение. Длительное пребывание на холоде, употребление холодных напитков и продуктов могут спровоцировать развитие ангины.
Диагностика
Больное горло у ребенка – серьезный повод для осмотра малыша детским отоларингологом или педиатром. Чем быстрее врач диагностирует тонзиллит, (с помощью лабораторных анализов будет выявлен возбудитель заболевания), тем эффективнее пройдет лечение. Методы диагностики ангины у детей:
- визуальный осмотр зева;
- пальпация лимфатических узлов (подчелюстных и шейных);
- фарингоскопия позволяет судить по характеру налета миндалин о клинической форме заболевания;
- общий анализ крови показывает увеличение СОЭ, присутствие нейтрофильного лейкоцитоза;
- с помощью лабораторного исследования мазка из глотки на микрофлору выявляется возбудитель болезни.
Чем лечить ангину у ребенка
Ставить диагноз при ангине или назначать препараты больному ребенку, может только врач.
Чтобы заболевание не переросло в хронический тонзиллит и не вызвало опасных осложнений, нужно вызывать педиатра при появлении первых симптомов у малыша.
Лечение ангины у детей проводят комплексно:
- воздействуют на возбудителя антибиотиками (противовирусными, противогрибковыми) препаратами;
- снижают высокую температуру тела жаропонижающими средствами;
- назначают (при необходимости) антигистаминные лекарства, чтобы снять аллергию;
- восстанавливают кишечную флору пробиотиками после/во время терапии антибиотиками;
- применяют местное лечение: орошение или смазывание миндалин медикаментами, рассасывание таблеток, полоскание горла народными средствами.
Как лечить больное горло у грудничков
Жаропонижающие медикаменты разрешены к применению грудничкам с 1 месяца.
Принимать решение о понижении температуры новорожденному с помощью медикаментозного средства должен строго лечащий врач. Часто грудному ребенку требуется госпитализация и терапия под наблюдением медперсонала.
Грудничкам от 1 до 3 месяцев назначают жаропонижающие суспензии Парацетамон, Дарерон (10 мг/1 кг массы тела). Лекарство принимается 4 раза/сутки не болеше 3 дней. Детям старше 3 месяцев назначаются ректальные суппозитории: Нурофен, Цефекон Д (не более 3 шт/сутки). Лекарство в этой форме начнет действовать уже через 20-30 минут. Жаропонижающие свечи снимают боли в горле, озноб.
Часто для лечения младенца педиатр назначает Хлорофиллипт. Лекарством в виде масляного раствора закапывают нос, обрабатывают заднюю стенку ротовой полости. Доктор может назначить препарат для приема внутрь. Для этого 1-2 капли масляного Хлорофиллипта разбавляют грудным молоком и дают грудничкам трижды в день.
Лекарство имеет только одно противопоказание – гиперчувствительность на хлорофиллы эвкалипта.
Одним из лучших противовирусных препаратов для грудничков считается Афлубин. Прием лекарства по 1 капле 3 раза/сутки 3-5 дней значительно улучшает состояние больного. Противопоказания к применению медикамента: обостренная восприимчивость к составу препарата. Принцип действия Афлубина:
- повышает иммунитет;
- уменьшает заложенность носа;
- выводит токсины из организма;
- снижает температуру тела;
- уменьшает воспаление горла.
Антибиотики для лечения грудничков применяют в крайних случаях под наблюдением врача. При заболевании горла бактериальной природы младенцам чаще назначают:
- Амоксициллин. Для грудничков используется в форме порошка, из которого готовят суспензию. Суточная доза для новорожденных и малышей до 5 месяцев – 30 мг/кг, старше полугода – 40-100 мг/кг. Дозировку делят на 4 приема. Курс устанавливает врач. Противопоказания: аллергия на пенициллины.
- Сумамед. Препарат нового поколения для пациентов старше полугода. Выпускается в форме порошка для приготовления суспензии. Суточная доза рассчитывается исходя из массы тела: 10мг/кг. Курс лечения – 3 дня. Противопоказания к применению: непереносимость азитромицина, фруктозы, тяжелая патология печени, почек.
- Цефтриаксон. Новорожденным и малышам до 1 года антибиотик вводится внутривенной инфузией 1 раз в сутки. Лечение длится 4-14 дней. Дозировка рассчитывается по массе тела: новорожденным до 2 недель – 20-50 мг/кг; старше 1 месяца – 50-80 мг/кг. Препарат противопоказан грудничкам, гиперчувствительным к цефалоспоринам, пенициллинам, карбопенемам.
У детей в возрасте 1-3 года
В борьбе с вирусной инфекцией помогут противовоспалительные, иммуномодулирующие средства:
- Имупрет. Препарат на основе растительных компонентов обволакивает слизистую оболочку гортани, уменьшает сухость и боль. Выпускается в форме капель. Противопоказания: аллергия на растения семейства сложноцветные. Принимать по 10 капель 6 раз за сутки. Курс – 7-10 дней.
- Гриппферон. Лекарство выпускается в виде назальных капель и ректальных свечей. Дозировка жидкого Гриппферона – по 2 капли/ноздрю 3-4 раза/сутки. Свечи ставят с интервалом 12 часов. Длительность курса устанавливает лечащий врач.
Антибиотики пенициллинового ряда отлично справляются с бактериями вызывающими тонзиллит, имеют минимум побочных эффектов:
- Амоксиклав. Для лечения маленьких пациентов применяют форму суспензии. Дозировка микстуры для годовалого ребенка– 3,75 мл, 2-3-летнего – 5 мл. Принимают средство 3 раза/сутки. Минимальный курс – 5 дней. Противопоказания: непереносимость пенициллина, лимфолейкоз, заболевание печени.
- Флемоксин Солютаб. Таблетированный препарат со сладковатым фруктовым вкусом. Можно растворять таблетку в 20 мл воды. Режим приема зависит от дозировки средства: 250 мг принимают 2 раза/сутки, 125мг – трижды на день. Противопоказания: медикаментозная аллергия на препараты пенициллинового ряда.

Жаропонижающее средство применяют при t 39°С. Если ребенок склонен к судорогам, лекарство дают, когда температура поднимается до 37,5°С. Действенные жаропонижающие препараты:
- Эффералган. Лекарство производится в виде раствора с удобной мерной ложкой. Дозировка зависит от массы тела: 10-12 кг – 5 мл, 12-14 кг – 6 мл. Курс – 3 дня. Противопоказания: заболевание крови, нарушение функции печени, почек, аллергия на парацетамол.
- Калпол. Обезболевающее, жаропонижающее средство на основе парацетамола представлено суспензией. Применяют по 5 мл каждые 4 часа. Максимальный курс – 3 дня. Противопоказания такие же, как у Эффералгана.

У детей старше 3 лет
Антибиотики при ангине у детей старше 3 лет играют решающую роль, потому что бактериальную инфекцию без них нельзя вылечить.
Педиатры чаще назначают маленьким пациентам антибактериальный препарат из пенициллинового ряда, потому что их негативное воздействие на микрофлору кишечника наименьшее.
Если ребенок имеет аллергию на пенициллин, доктор прописывает антибиотик из других групп:
- Цефаклор. Антибиотик группы цефалоспоринов бывает в форме таблеток, суспензии, капсул. Суточная дозировка – 20-40мг/кг за 3 приема. Курс – 7-10 дней. Противопоказаний к применению препарат нет, кроме аллергии на состав.
- Рулид. Антибиотик относится к группе макролидов. Малышам от 3 до 4 лет показана суточная дозировка суспензии – 5-8 мг/кг. Пациентам с массой тела от 40 кг прописывается таблетированная форма препарата. Дозировка – по 1 таблетке дважды за сутки. Время между приемами лекарства – 12 часов. Противопоказания: гиперчувствительность к компонентам медикамента, патология печени.
Чтобы не возник дисбактериоз при лечении антибиотиками, назначают пробиотики.
Одним из лучших препаратов в педиатрической практике является Хилак Форте.
Его можно назначать ребенку с первых дней жизни. Дозировка – 20-40 капель 3 раза/сутки. Курс устанавливает доктор. Противопоказания: гиперчувствительность к лактозе, компонентам средства.
Антигистаминные препараты прописывают исходя из клинической картины заболевания:
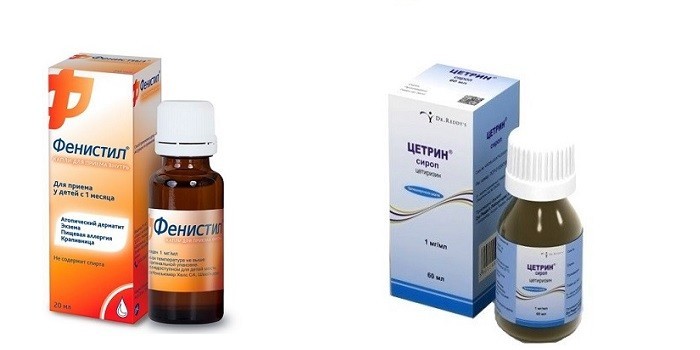
- Фенистил. Препарат выпускается в каплях, таблетках. Детям от 3 до 12 лет прописывают 60 капель/сутки за 3 приема. Подросткам – по 1 таблетке/день. Запрещено к применению лекарство при бронхиальной астме, хронических заболеваний легких, непереносимости диметиндема. Курс назначает педиатр.
- Цетрин. Лечебный эффект медикамента длится 24 часа. Препарат не вызывает привыкания. Для больных старше 2 лет прописывают лекарство в форме сиропа. Дозировка – 5 мл/сутки. Таблетки (1 шт/сутки) назначают с шестилетнего возраста. Противопоказания: непереносимость цетиризина, патология почек, эпилепсия. Курс определяет лечащий врач.
При гнойной ангине больному старше 5 лет уже назначают таблетированные жаропонижающие препараты:
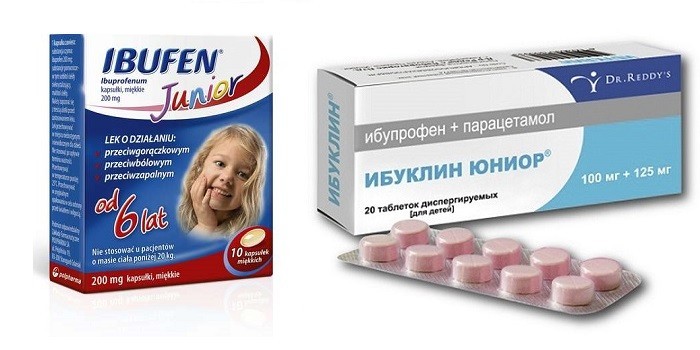
- Ибуфен форте юниор. Внутри желатиновых капсул находится жидкое лекарство. Препарат начинает действовать уже через 30 минут. Он сбивает температуру тела, купирует лихорадку, проявляя болеутоляющее, противовоспалительное свойства. Лекарство назначается пациентам старше 6 лет по 1 капсуле каждые 4-6 часов. Противопоказания: системная красная волчанка, заболевания ЖКТ, патология почек, печени.
- Ибуклин. Препарат назначают больным, вес которых более 11 кг по 1 таблетке 2 раза/ сутки. Противопоказания: болезни кровеносной системы, ЖКТ, печени, почек. Таблетку перед приемом можно растворять в воде.
Как быстро вылечить ангину у ребенка в домашних условиях
Паровые ингаляции и компрессы для местного лечения ангины противопоказаны. Острый тонзиллит у детей можно быстро победить, если систематически проводить процедуры:
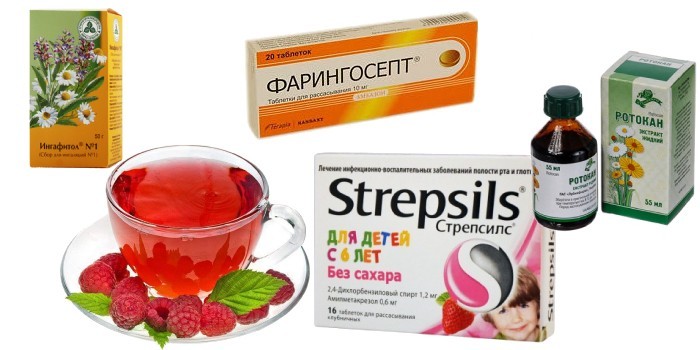
- Полоскание. Для процедуры используются настои (отвары) лекарственных трав, приготовленные в домашних условиях или аптечные Ингафитол, Ротокан и пр. Полоскание красного горла желательно проводить каждые 3 часа. Трехлетние малыши не всегда могут самостоятельно полоскать гортань. Им можно орошать миндалины спреем Ингалипт, Люгольспрей и пр. Направлять струю нужно на щеку, чтобы не вызвать спазм голосовых связок.
- Рассасывание леденцов и таблеток. Фармакология предлагает антисептические средства для местного применения (Стрепсилс, Фарингосепт, Стопангин и пр.) для детей старше 5 лет.
- Теплое питье. Чай на основе лекарственных трав с малиновым вареньем обогащает организм витамином С, фолиевой, салициловой кислотой и другими полезными веществами. Малина оказывает жаропонижающее воздействие.
Народные средства для лечения горла у детей
В домашних условиях ангину лечат, используя народные средства. Некоторые рецепты против тонзиллита:
- Измельчить головку репчатого лука и засыпать сахаром. Предлагать ребенку выделившийся сок по 1 чайной ложке 3 раза в день до улучшения состояния.
- Полоскать горло не менее 4 раз/день содосолевым раствором (по 1 ч. ложке соды и соли на стакан теплой воды).
- Измельчить зубчики одной головки чеснока. Смешать с 300 мл молока, довести до кипения и проварить 3 минуты. Остудить молоко, процедить. Давать больному от 3 лет по 1 ст. ложке 3 раза/сутки. Курс – 3-5 дней.
- Полоскать горло водным раствором перекиси водорода (2 ст. ложки на стакан теплой воды).
- Цветы бузины или ромашки аптечной проварить 2 минуты в кипящем молоке (1 ст. ложка/стакан). Остудить, процедить, принимать в виде теплого питья (больным старше 3 лет).
Профилактика
Соблюдение профилактических мер поможет защитить ребенка от ангины:
- Одеваться по сезону, следить, чтобы обувь не промокала в непогоду.
- Не посещать общественные места во время вспышек ОРВИ, гриппа.
- Мыть руки с мылом после прихода с улицы.
- Своевременно лечить кариозные зубы.
- Проводить закаливание организма любым приемлемым способом.
- Выделить заболевшему члену семьи отдельную посуду, сократить до минимума контакт с ребенком. Взрослый больной должен носить маску.
- Не водить нездорового малыша в детский сад.







Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: