Дисфагия пищевода — причины, симптомы и лечение
Опасное заболевание, вызывающее нарушение функции глотания, – дисфагия. Патология появляется единожды или многократно, требует комплексного лечения. Болезнь характеризуется болью и нехваткой воздуха при глотании, охриплостью голоса и другими симптомами.
Что такое дисфагия
Заболевание, которое провоцирует затрудненное прохождение жидкости и пищи по пищеводу, — дисфагия (dysphagia). Патология возникает на начальных или заключительных этапах акта глотания. Код заболевания по Международной классификации болезней (МКБ 10) – R13.
Дисфагия пищевода имеет разную этиологию (инсульт, травмы головы, анемия и т. д.), поэтому каждый случай развивается по индивидуальной схеме и требует комплексного лечения.
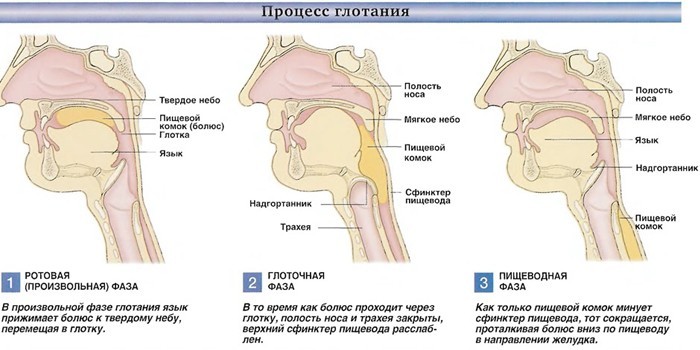
Классификация патологии
По локализации нарушений выделяются несколько видов дисфагии:
- Глоточно-пищеводный тип. Он возникает при дисфункции быстрого глотания и затрудненности проникновения болюса (частично пережеванной еды) в желудочно-пищевой тракт.
- Орофарингеальная или ротоглоточная дисфагия. Болезнь сопровождается трудностями продвижения пищи в просвет пищевода, что вызвано заболеваниями нервной системы, мышц и тканей глотки.
- Эзофагеальный (пищеводный) вид. Он спровоцирован нарушениями медленной фазы глотания.
Классификация патологии по причинам возникновения:
- Функциональная дисфагия – появляется при психоэмоциональных и нервных отклонениях.
- Органическая – вызвана заболеваниями и поражениями ротовой полости, глотки, ЖКТ.
- Прочие разновидности:
- Психогенная дисфагия. Она развивается при неврозах и им подобных состояниях.
- Сидеропеническая. Болезнь вызвана железодефицитной анемией.
- Дисфагия Лузория. Еда тяжело передвигается по пищеводу из-за его защемления неправильно размещенным сосудом.
- Парадоксальная. Твердые комки проглатываются легче, чем жидкость.
- Нейронный тип. Это дисфункция глотания, которая появляется при заболеваниях центральной нервной системы (ЦНС).
Степени дисфагии
В развитии болезни выделяются 4 стадии:
- трудности при глотании сухой и твердой пищи;
- способность глотать еду только жидкой консистенции;
- затрудненное глотание;
- полная невозможность прохождения пищи в пищевод.
Признаки нарушения глотательного рефлекса
Синдром дисфагии любого типа имеет общие симптомы:
- необходимость прикладывания усилий при глотании, поперхивание;
- ощущение удушья;
- осиплость;
- обильное выделение слюны;
- обратный выброс болюса в рот и нос;
- дискомфорт в процессе приема пищи, раздражающей слизистую оболочку пищевода (острой, горячей, холодной еды);
- изжога, боль в горле, желудке при глотании;
- кашель;
- попадание содержимого желудочно-кишечного тракта в дыхательные пути, что вызывает аспирационную пневмонию.
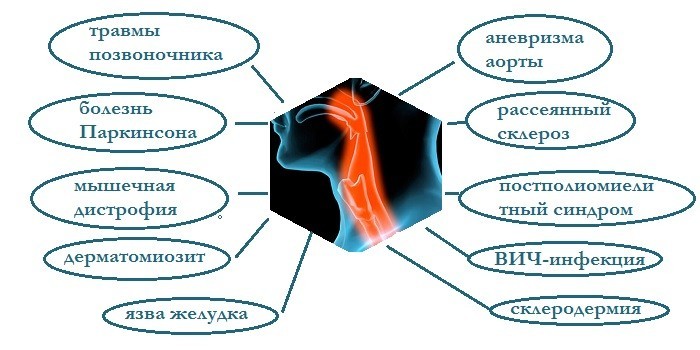
Причины затруднения глотания
Частая причина развития дисфагии – это дисфункция нервов и мышц, которые продвигают еду по пищеводу к желудку. Ряд факторов, провоцирующих такую проблему:
- инсульт;
- травмы позвоночника, головы;
- аневризма аорты;
- спазмы в пищеводе;
- болезнь Паркинсона (поражение ЦНС);
- язва желудка;
- рассеянный склероз;
- энцефалит (воспаление головного мозга);
- ахалазия (хроническая патология нервов/мышц пищевода);
- постполиомиелитный синдром (неврологическое вирусное отклонение);
- грыжа пищеводного отверстия диафрагмы;
- мышечная дистрофия;
- аллергия;
- дерматомиозит (болезнь мышц);
- недоношенность;
- ВИЧ-инфекция;
- склеродермия (заболевание, которое вызывает жесткость тканей пищевода).
Нередко патология вызывается блокировкой пищевода. Это нарушение возникает по таким причинам:
- возрастные изменения, которые снижают тонус всех мышц организма;
- приобретенное или врожденное расслоение тканей пищевода;
- злокачественные/доброкачественные опухоли части пищеварительного тракта, соединяющей глотку с желудком;
- гастроэзофагеальный рефлюкс (патология ЖКТ, при которой содержимое желудка попадает в пищевод):
- эзофагит (воспалительное заболевание слизистой);
- дивертикул (выпячивание стенки пищевода).
Группы риска развития дисфагии
Состояния и патологии, повышающие риск появления болезни:
- частые ангины;
- повторный инсульт;
- отек Квинке;
- ДЦП (детский церебральный паралич), недоношенность;
- ботулизм (тяжелое инфекционное заболевание).

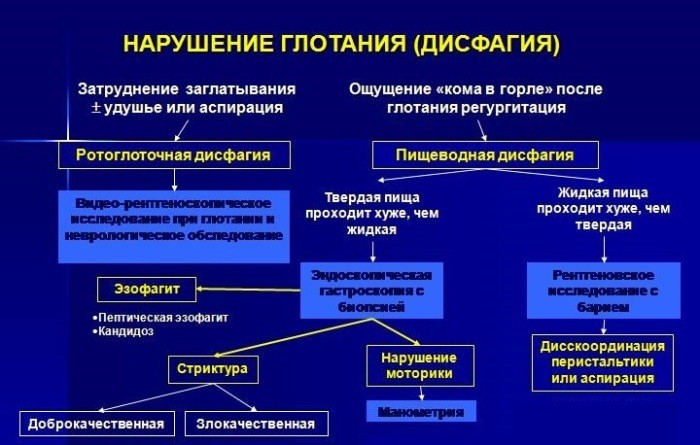
Диагностика
Для постановки точного диагноза необходимы обследования у гастроэнтеролога, хирурга, онколога, невролога, ЛОРа, ревматолога. К какому врачу обращаться – зависит от причин развития болезни.
Специалист выясняет у пациента присутствие симптомов и время их появления, наследственную отягощенность и наличие хронических заболеваний. После визуального осмотра назначаются лабораторные исследования:
- Биохимический, клинический анализы крови – для выявления возможного снижения концентрации гемоглобина (малокровия), эритроцитов, болезней почек, поджелудочной железы, печени.
- Анализ кала (копрограмма) – для определения наличия грубых пищевых волокон, непереваренной пищи, большого количества жира.
Если лабораторная диагностика дает недостаточно информации, то применяются инструментальные способы диагностики:
- УЗИ (ультразвуковое исследование) органов брюшины – определяет поражение поджелудочной и желудка, желчного пузыря, почек, желчевыводящих путей, кишечника.
- Ларингоскопия – визуальное обследование задней части горла с помощью эндоскопа или специального зеркала.
- Ирригоскопия – рентген пищевода, для которого специалисты применяют специальное вещество, дающее максимальную четкость снимка. Исследование показывает сужение пищевода или его полную непроходимость.
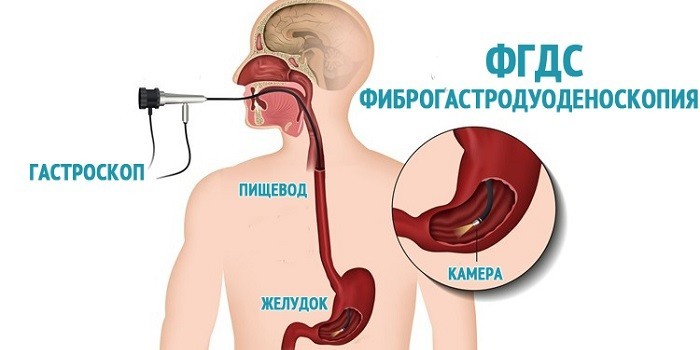
- ФГДС (фиброгастродуоденоскопия) – обследование слизистых оболочек желудка, пищевода, двенадцатиперстной кишки. Оно помогает обнаружить язву желудка, гастрит, полипы, опухоли верхних отделов ЖКТ.
- МРТ (магнитно-резонансная томография), электроэнцефалография мозга (проверка электрической активности органа). Они проводятся для диагностики заболеваний нервной системы, если не найдено механических препятствий прохождения комка пищи через глотку, пищевод.
Лечение дисфагии
Терапия болезни имеет следующие цели:
- обеспечить организму необходимое количество пищи и жидкости;
- предотвратить развитие аспирации (выброса содержимого желудка в дыхательные пути), воспаления легких;
- нормализовать функцию глотания;
- устранить причины заболевания.
Методы лечения патологии:
- медикаментозная терапия;
- соблюдение диеты;
- хирургическая операция.
Применяются такие группы препаратов:
- Спазмолитики (Дротаверин, Папаверин) устраняют спазмы, дискомфорт и боль при глотании.
- Прокинетики (Метоклопрамид, Домперидон) назначаются для стимуляции нормальной моторики желудочно-кишечного тракта.
- Холинолитические препараты (Атропин, Скополамин) блокируют физиологические функции и рецепторы ацетилхолина (нейромедиатора для нервно-мышечной передачи).
- Антибиотики (Ацикловир, Нистатин) и противовоспалительные средства (диклофенак, ибупрофен) применяются, если причиной дисфагии стала бактериальная инфекция.
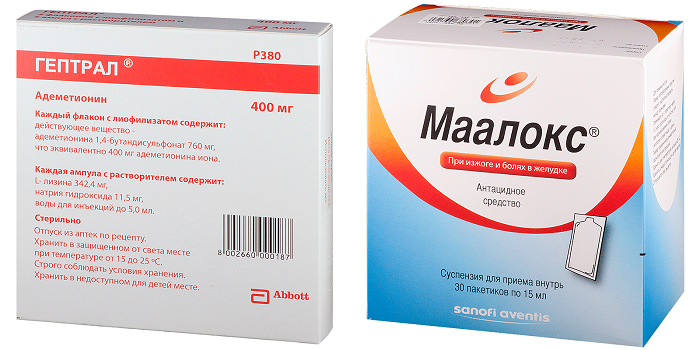
- Антациды (Альмагель, Маалокс, Зантак) купируют действие кислоты, которая производится клетками желудочной оболочки.
- Антидепрессанты (Гептрал, Амизол) помогают устранить нервное напряжение пациента.
Хирургическое вмешательство
В некоторых случаях назначается операция. Ее основная цель – удаление опухоли или осуществление других манипуляций, которые позволят поступать пище в организм беспрепятственно. Методы хирургического вмешательства:
- Лучевая терапия – при образовании раковой опухоли. Воздействие лучами высоких энергий на новообразование. Облучение проводится через кожу с помощью специального оборудования (дистанционно) либо контактным методом (брахитерапия).
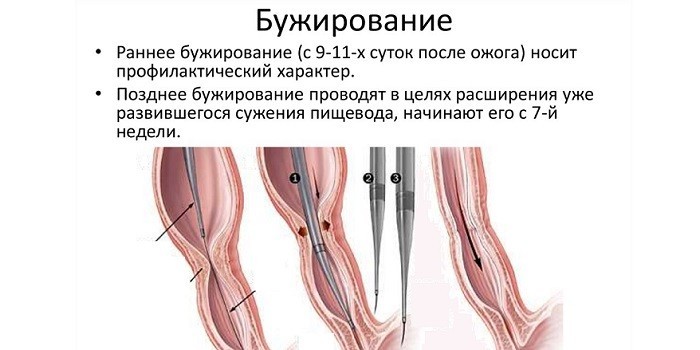
- Бужирование – в просвет пищевода по очереди помещаются палочки разного диаметра (по возрастанию), с помощью которых раздвигаются стенки отдела пищеварительной системы. Через отверстие вводится баллон со специальной жидкостью для растягивания стенок опухоли.
- Эндоскопические варианты терапии. Новообразование удаляется хирургическим, механическим, химическим или биологическим путем.
- Физические методики. Опухоль убирается мощным лазером и электрическим током. Это приводит к разрушению тканей новообразования и их испарению.
- Фотодинамическое лечение. Больному внутривенно вводится специальное вещество (фотосенсибилизатор), которое скапливается в клетках опухоли. При воздействии лазером она растворяется.
Правила пищевого поведения при проблемах с глотанием
Терапия дисфагии включает определенные правила питания:
- Принимайте пищу только сидя, немного наклонив голову вперед.
- Пейте небольшими глотками, ешьте, тщательно пережевывая небольшие кусочки пищи. Следующую порцию еды принимайте только после проглатывания предыдущей.
- Пища не должна быть холодной или горячей.
- Используйте чайную ложку, стакан с крышкой и регулируемым носиком.
- Откашливайтесь после питья, приема пищи.
Продукты, которые необходимо убрать из меню:
- крепкий чай, кофе;
- алкоголь;
- газированные напитки;
- острые, копченые, кислые и жареные продукты;
- фаст-фуд.








Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: