Тромбоэмболия легочной артерии — симптомы, диагностика и лечение
- Что такое ТЭЛА
- Почему развивается легочная тромбоэмболия
- Факторы риска тромбоза вен
- Классификация эмболии легких
- Как проявляется легочная эмболия
- Сердечно-сосудистый синдром
- Легочно-плевральный
- Лихорадочный, абдоминальный и иммунологический синдромы
- Оценка вероятности легочной тромбоэмболии
- Диагностика ТЭЛА
- Методы лечения
- Реанимационные мероприятия
- Медикаментозная терапия
- Хирургическое вмешательство
- Прогноз развития и профилактика
- Видео
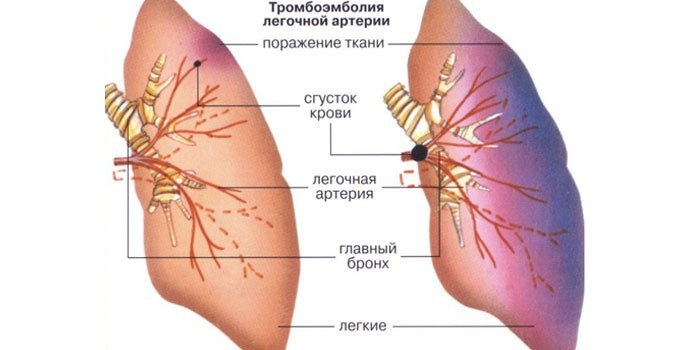
Тромбоэмболия — серьезное состояние, которое угрожает жизни человека. В организме происходит закупорка легочной артерии или ее ветвей эмболом (тромбом). ТЭЛА – аббревиатура, которой кратко обозначается эта патология. По МКБ-10 она имеет код I.26 и относится к группе легочных эмболий.
Что такое ТЭЛА
Чаще патология выступает осложнением тромбоза вен нижних конечностей, хотя эмбол может попадать в легочную артерию из любой вены. Механизм развития такой тромбоэмболии:
- В результате патологических процессов в сосуде образуется тромб.
- Он отрывается от стенки, перемещается по кровяному руслу и попадает в легочную артерию или ее ветви.
- Из-за закупорки появляются вентилируемые участки легочной ткани, через которые не проходит кровь.
- В очаге поражения закупориваются бронхи. В них образуются ателектазы легочной ткани.
- Количество кислорода, поступающего с вдыхаемым воздухом, уменьшается. Происходит инфаркт легкого.
- Нарастает правожелудочковая недостаточность. Из-за недостатка наполнения левого желудочка наступает шок и гибель больного.
Почему развивается легочная тромбоэмболия
Основная причина этого острого состояния – тромб, который оторвался и закупорил легочную артерию. Он представляет собой своеобразную «пробку», перекрывающую кровоток. Чаще тромб появляется из глубоких вен нижних конечностей. Он может мигрировать и из других источников:
- подвздошные;
- бассейн нижней полой;
- сплетения таза;
- бедра и голени.
Местом, откуда появляется тромб, может быть сердце или верхние конечности, но такое случается редко. Единой причины, которая бы со 100% вероятностью приводила к тромбоэмболии легочной артерии, выделить нельзя. Ее развитию способствуют следующие заболевания:
- тромбоз глубоких вен голени (70-90% случаев);
- септический генерализованный процесс;
- тромбофилия;
- тромбоз нижней полой вены и ее притоков;
- онкологические патологии;
- антифосфолипидный синдром;
- сердечно-сосудистые заболевания.
Факторы риска тромбоза вен
К факторам риска этого грозного осложнения также относятся:
- длительное состояние обездвиженности;
- наследственная предрасположенность;
- хроническая сердечная или дыхательная недостаточность;
- прием большого количества диуретиков;
- застойная сердечная недостаточность;
- варикозная болезнь;
- нарушения гемостаза;
- патологии обмена веществ;
- внутрисосудистые инвазивные процедуры;
- артериальная гипертензия;
- инсульт, инфаркт;
- оперативные вмешательства;
- беременность, роды;
- переломы крупных костей;
- химиотерапия;
- пожилой возраст;
- травмы спинного мозга;
- курение.
Классификация эмболии легких
Прогноз заболевания зависит от того, с какой скоростью оно развивается. По этому критерию выделяют следующие варианты клинического течения легочной тромбоэмболии:
- Острейшее, или молниеносное. Главный ствол или обе ветви легочной артерии моментально закупориваются тромбом. Летальный исход наступает за пару минут, инфаркт легких даже не успевает развиться.
- Острое. Начинается внезапно и бурно прогрессирует. Максимальная продолжительность – 3-5 дней. В качестве осложнения развивается инфаркт легких.
- Подострое, или затяжное. Длительность – несколько недель. Прогрессирует медленно, сопровождается дыхательной и правожелудочковой недостаточностью, которые постепенно нарастают.
- Хроническое, или рецидивирующее. У пациента повторно возникают инфаркты легкого или плевриты, постепенно нарастает гипертензия и правожелудочковая недостаточность.
В зависимости от объема отключенного кровотока выделяют малую, субмассивную, массивную и смертельную тромбоэмболии. В первом случае поражено менее 25% легочных сосудов, во втором – 30-50%, в третьем – более 50%. При смертельной тромбоэмболии отключено более 75% кровотока в легких. Существует классификация ТЭЛА с учетом локализации закупорки:
- Массивная тромбоэмболия. Тромб перекрывает основные ветви или главный ствол легочной артерии.
- Эмболия долевых или сегментарных ветвей. Состояние пациента среднетяжелое, клинические проявления наблюдаются в течение нескольких дней.
- Эмболия мелких ветвей. Симптомы выражены слабо, заболевание часто остается нераспознанным.

Как проявляется легочная эмболия
Клиническая картина патологии зависит от размера и количества закупоренных артерий. Еще на симптоматику влияют скорость развития легочной эмболии и степень возникших нарушений кровообращения.
Они могут наблюдаются и при других заболеваниях легких или сердца. Главное отличие – резкое начало при отсутствии других видимых причин возникших нарушений.
Сердечно-сосудистый синдром
У пациента развиваются острая сосудистая, цереброваскулярная и коронарная недостаточность и формируется легочное сердце. На эти отклонения указывают такие симптомы:
- падение артериального давления;
- тахикардия от 100 и более ударов в минуту;
- внезапные сильные боли за грудиной;
- набухание и пульсация шейных вен;
- головокружение;
- шум в ушах;
- глубокий обморок;
- судороги;
- коматозное состояние.
Легочно-плевральный
Еще одно осложнение ТЭЛА – острая дыхательная недостаточность. Она развивается из-за того, что в легкие перестает поступать кровь. Весь организм испытывает кислородное голодание. В результате рефлекторно увеличиваются глубина и частота дыхания, сужается просвет бронхов. Основные признаки легочно-плеврального синдрома:
- одышка и хрипы;
- ощущение нехватки воздуха;
- пепельно-серый, бледный цвет или синюшность кожного покрова;
- кашель;
- боль в груди;
- кровохарканье.
Лихорадочный, абдоминальный и иммунологический синдромы
У пациента с ТЭЛА наблюдается повышение температуры тела. Она может быть субфебрильной или фебрильной, что связано с развитием воспалительных процессов в легких. Это состояние называется лихорадочным синдромом. Он может продолжаться на протяжении 2-12 дней. Другие синдромы, сопровождающие тромбоэмболию:
- Абдоминальный. Развивается из-за острого, болезненного набухания печени, которое сочетается с раздражением брюшины, парезом кишечника и икотой. Все это вызывает у больного рвоту, отрыжку и боль в правом подреберье.
- Иммунологический. Представляет собой рецидивирующий плеврит, пульмонит и уртикарную сыпь на коже. У пациентов в крови возникают иммунные комплексы, которые циркулируют в ней. Синдром появляется на 2-3 неделе развития тромбоэмболии.
Оценка вероятности легочной тромбоэмболии
Поскольку у тромбоэмболии часто отсутствует четко видимая причина, врачи не всегда могут вовремя установить диагноз и начать лечение ТЭЛА. Чтобы избежать серьезных осложнений и смерти, специалисты заранее оценивают вероятность ТЭЛА у пациентов из группы риска. Для этого часто используется Женевская шкала:
|
Признак |
Количество баллов |
Интерпретация результатов |
|
Число ударов в минуту более 94. |
5 |
|
|
Болезненность при прощупывании по ходу вен, ассиметричный отек ног. |
4 |
|
|
Тромбоз глубоких вен. |
3 |
|
|
ТЭЛА в анамнезе |
3 |
|
|
Частота сердечных сокращений 75-94 удара в минуту. |
3 |
|
|
Боль в ноге с одной стороны. |
3 |
|
|
Кровь в мокроте. |
2 |
|
|
Злокачественная опухоль. |
2 |
|
|
Операция или травма в течение последнего месяца. |
2 |
|
|
Возраст от 65 лет. |
1 |
Диагностика ТЭЛА
По статистике, у 70% больных, которые погибли от ТЭЛА, это грозное состояние не было выявлено вовремя. Диагностика патологии всегда затруднительна. Врачи обращают внимание на наличие факторов риска развития ТЭЛА. Цель диагностики патологии – установить местонахождение тромбов в легочной артерии.
В процессе врачи оценивают степень поражения и выраженность нарушений гемодинамики. Чтобы предупредить рецидивы заболевания, дополнительно выявляют источник тромба. Для выполнения всех перечисленных задач используются следующие методы диагностики:
- электрокардиография (ЭКГ);
- рентгенография грудной клетки;
- магнитно-резонансная томография;
- ангиопульмонография;
- компьютерная томография;
- УЗИ сердца и вен;
- определение уровня d-димеров;
- сцинтиграфия.
Методы лечения
Больного с ТЭЛА немедленно помещают в реанимационное отделение. На весь период лечения пациенту показан строгий постельный режим, который исключает развитие осложнений. При неотложном состоянии проводят реанимационные мероприятия.
Схема терапии зависит от тяжести и причины развития патологии. Лечение направлено на нормализацию легочного кровообращения и профилактику легочной гипертензии. Методы терапии в зависимости от степени тяжести тромбоэмболии:
- При легкой форме проводят тромболитическую терапию, которая максимально быстро растворяет тромб. Дополнительно назначается Гепарин, который предупреждает рецидивы ТЭЛА.
- Хирургическая тромбоэмболэктомия. Это удаление тромба оперативным путем. Назначается при массивной ТЭЛА и неэффективности лекарственных препаратов.
Реанимационные мероприятия
При молниеносном развитии ТЭЛА быстро возникают и различные осложнения, угрожающие жизни пациента. В таком случае проводят реанимационные мероприятия. Состояния, при которых они необходимы:
- Остановка сердца. Врачи осуществляют сердечно-легочную реанимацию в виде дефибрилляции, непрямого массажа сердца или искусственной вентиляции легких.
- Гипоксия – снижение уровня кислорода в организме. Чтобы его повысить, проводят оксигенотерапию. Суть процедуры – вдыхание газовой смеси, которая обогащена кислородом.
- Снижение артериального давления. Чтобы его повысить, внутривенно вводят солевые растворы и препараты, сужающие просвет сосудов: адреналин, допамин, добутамин.
- Тяжелая гипоксия. Больному требуется искусственная вентиляция легких.
Медикаментозная терапия
После оказания первой помощи лечение продолжается. Цель медикаментозной терапии – рассасывание имеющихся тромбов и предотвращение появления новых.
Второй этап – гепаринотерапия, которая предупреждает тромбообразование. Для выполнения таких задач используют следующие лекарства:
|
Группа препаратов |
Примеры названий |
|
Уменьшающие свертываемость крови |
|
|
Тромболитики |
|
Тромболитическое лечение
Этот этап терапии противопоказан после операций и при заболеваниях, которые потенциально опасны кровотечениями, например, при язвенной болезни. В качестве тромболитиков используются Урокиназа и Стрептокиназа, которые вводят внутривенно капельно на протяжении суток, в среднем 1 раз в месяц. Дополнительно применяется тканевой активатор плазминогена. Его разовую дозу вводят внутривенно на протяжении нескольких часов.
Гепаринотерапия
На протяжении 7-10 дней пациенту внутривенно вводят Гепарин, одновременно контролируя показатели свертываемости крови (АТВЧ – активированное частичное тромбопластиновое время). Такой показатель должен колебаться в пределах 37-70 с. За 3-7 дней до отмены Гепарина пациенту назначают Варфарин (Тромбостоп, Кардиомагнил, Тромбо АСС или др.). прием одного из препаратов продолжают на протяжении года после ТЭЛА.
Хирургическое вмешательство
В некоторых случаях спасти жизнь пациенту с тромбоэмболией можно только при помощи операции. Показания к хирургическому вмешательству при ТЭЛА:
- резкое уменьшение притока крови к легким;
- массивная тромбоэмболия;
- резкое снижение давления;
- тромбоэмболия крупных ветвей или самой легочной артерии;
- ухудшение состояния пациента даже при консервативной терапии;
- хроническая рецидивирующая легочная тромбоэмболия.
Операция при таком грозном состоянии сложная. Для ее проведения тело пациента охлаждают до 28 градусов, затем вскрывают грудную клетку, чтобы получить доступ к легочной артерии. Дальнейшие действия зависят от вида вмешательства. При ТЭЛА чаще проводятся такие операции:
- Эмболэктомия. Проводится у большинства пациентов с ТЭЛА. Суть операции – удаление самого тромба.
- Тромбэндартерэктомия. При такой операции тромб удаляют с внутренней стенкой артерии, к которой он прикреплен. Подобное вмешательство проводят при хронической ТЭЛА.
- Установка кава-фильтра. Это специальная сетка, которую помещают в просвете нижней полой вены. Оторвавшиеся фрагменты тромба не могут через нее пройти. Кава-фильтр является мерой профилактики ТЭЛА.
Прогноз развития и профилактика
Около 32% больных ТЭЛА погибают от этой патологии, причем 10% людей умирают в течение первого часа после окклюзии легочной артерии. При своевременном лечении смертность от такой тромбоэмболии значительно снижается – до 8%. Главный фактор, который влияет на прогноз терапии, – это своевременность диагностики.
Еще прогноз лечения зависит от осложнений, которые успели развиться. При выраженных дыхательных и сердечно-сосудистых нарушениях летальность превышает 30%. У половины пациентов, которые не получали антикоагулянты, случаются рецидивы ТЭЛА. Для предупреждения патологии людям из группы риска необходимо придерживаться следующих правил:
- своевременно лечить тромбофлебит;
- носить эластичные чулки;
- проводить пневмомассаж ног;
- регулярно делать инъекции под кожу Гепарина или в вену Фраксипарина или Реоплиглюкина;
- вводить надропарин кальция или эноксапарин натрия (для пациентов, перенесших операцию).









Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: