Полиомиелит — симптомы, профилактика и последствия болезни
- Что такое полиомиелит
- Возбудитель заболевания
- Чем опасен полиомиелит
- Пути заражения вирусом
- Классификация патологии
- Симптомы полиомиелита
- Висцеральная клиническая форма
- Менингеальная
- Паралитическая
- Факторы риска заражения
- Диагностика полиомиелита
- Лечение полиомиелита
- Симптоматическая терапия
- Патогенетическое лечение
- Прогноз и профилактика
- Вакцина от полиомиелита
- Видео
Вирусные инфекции встречаются повсеместно, но не всегда приводят к опасным осложнениям. Исключение составляет полиомиелит (код по МКБ-10 A80). В тяжелых случаях заболевание становится причиной косолапости, сердечной и дыхательной недостаточности, паралича.
Что такое полиомиелит
Синонимические названия патологии – болезнь Гейне-Медина, детский спинальный паралич.
Полиомиелит (poliomyelitis) – острое инфекционно-вирусное заболевание, поражает периферические нервы и мотонейроны спинного мозга.
В развитых странах проводится обязательная вакцинация против болезни, поэтому вспышки инфекции встречаются редко. Болезнь поражает непривитых взрослых и подростков, но более восприимчивыми к вирусу считаются дети от 3 месяцев до 5 лет.
Механизм развития патологии начинается с заражения лимфоидной ткани слизистой оболочки носоглотки или кишечника. Затем вирусы с током крови проникают в центральную нервную систему и к периферическим нервам спинного мозга. Клетки распадаются и гибнут, на их месте возникает глиозная ткань, происходит рубцевание.

Возбудитель заболевания
Детский полиомиелит вызывает полиовирус (poliovirus hominis) из семейства пикорнавирусов и группы энтеровирусов. Его размеры не превышают 30 нм. Возбудитель болезни живуч. Он хорошо переносит заморозку, сохраняет активность в продуктах питания 6 месяцев, но погибает при кипячении или высушивании, от контакта с хлором.
Чем опасен полиомиелит
В тяжелых случаях в патологический процесс вовлекаются ядра головного мозга (полиоэнцефалит), гипоталамус, мозжечок.
При повреждении 40-70% мотонейронов возникают парезы, более 70% – параличи. Поражение мозга встречается у 1% пострадавших, в остальных случаях развиваются вирусоносительство или непералитические формы заболевания.
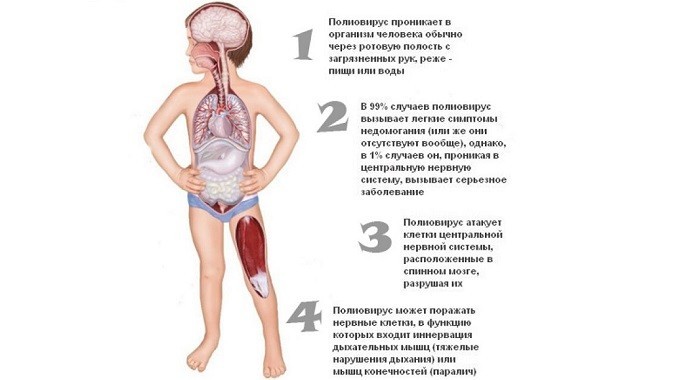
Другие последствия полиомиелита случаются в 1 из 200 случаев инфицирования. К ним относятся такие осложнения:
- острая дыхательная недостаточность;
- развитие миокардита;
- расширение желудка;
- язва с прободением;
- тяжелые желудочно-кишечные расстройства;
- пневмония;
- скелетные деформации – косолапость, сколиоз, нарушение роста костей;
- контрактура – состояние, при котором конечность или ее часть согнута/разогнута в одном или нескольких направлениях;
- спадение, растягивание всего или части легкого.
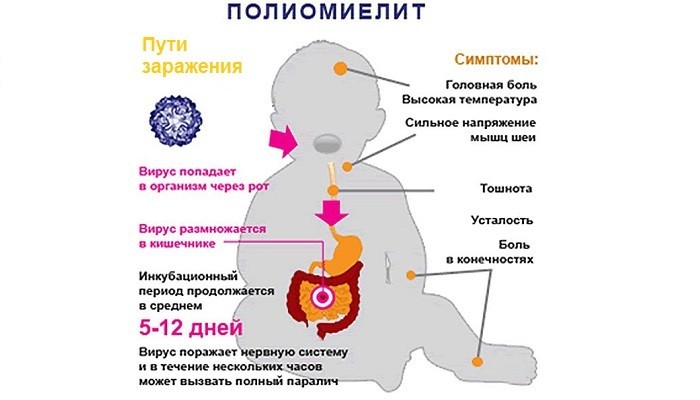
Пути заражения вирусом
Опасными для окружающих являются люди, переносящие полиомиелит без видимых симптомов (инаппарантная форма). При контакте с ними невакцинированные дети и взрослые подвергаются угрозе заражения. Вирус проникает в организм здорового человека несколькими путями:
- Алиментарным. Возбудитель передается через продукты питания или воду.
- Аэрогенным. Вирус переносится от больного человека к здоровому через воздух.
- Контактно-бытовым. Заражение возможно при использовании общих предметов быта или посуды с носителями полиовируса.
Распространению инфекции способствуют такие условия:
- отсутствие навыков гигиены среди детей;
- высокая плотность населения;
- отказ от вакцинации;
- плохая экологическая обстановка;
- низкие санитарные условия в месте проживания человека.
Классификация патологии
По выраженности симптоматики полиомиелит подразделяют на два типа: типичный и атипичный. Первый вариант делится на такие подгруппы:
- Непаралитический (менингеальный). Дистрофических изменений в тканях костного мозга нет.
- Паралитический. Присутствуют симптомы поражения ЦНС (центральной нервной системы).
Атипичный тип патологии подразделяется на такие подгруппы:
- Абортивный (висцеральный). Сопровождается признаками гриппа, интоксикации организма. Симптомы исчезают через 3-7 дней, остаточных неврологических нарушений не наблюдается.
- Инаппарантный. Человек является носителем вируса, явные симптомы недомогания отсутствуют.
По степени развития патологию делят на легкую, среднюю и тяжелую форму. При постановке диагноза в учет берутся такие критерии тяжести:
- выраженность симптом отравления организма;
- степень двигательных нарушений.
По характеру течения выделяют такие виды полиомиелита:
- Гладкое. Вирусоносительство или абортивная форма без явных повреждений ЦНС.
- Негладкое. У пациента обострились хронические заболевание, есть присоединение вторичной инфекции или развились осложнения.
Симптомы полиомиелита
Интенсивность и характер клинических проявлений зависят от формы и степени тяжести заболевания.
Инкубационный период полиомиелита варьируется от 12 суток до 35 дней. В этот период симптомов нет, но зараженный человек может инфицировать окружающих.
Висцеральная клиническая форма
Протекает в виде непродолжительного простудного заболевания. Возникают такие признаки полиомиелита:
- повышение температуры тела до 38-40°С;
- лихорадка, озноб;
- боли в животе;
- приступы тошноты, иногда рвота;
- насморк;
- слабость в теле;
- вялость;
- головные боли;
- снижение аппетита;
- миалгия (болезненность мышц);
- покраснение, воспаление горла.
Менингеальная
Длится от 3 до 4 недель, после чего симптомы пропадают, наступает полное выздоровление. При этой форме наблюдаются умеренные менингеальные признаки:
- ригидность (повышение тонуса) затылочных мышц;
- после сгибания тазобедренного и коленного сустава под углом 90° пациент не может самостоятельно вернуть их в исходное положение;
- налет на миндалинах, покраснение гортани;
- насморк;
- кашель;
- потеря аппетита;
- головные боли разной интенсивности и локализации.
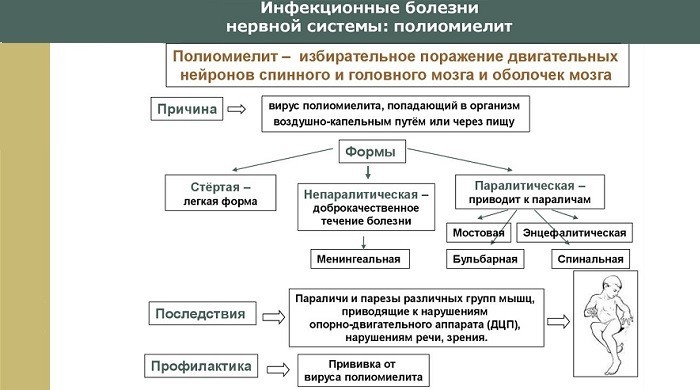
Паралитическая
Форма характеризуется тяжелым течением. В зависимости от характера повреждений выделяют три подгруппы паралитического полиомиелита:
- спинальный;
- бульбарный;
- понтинный.
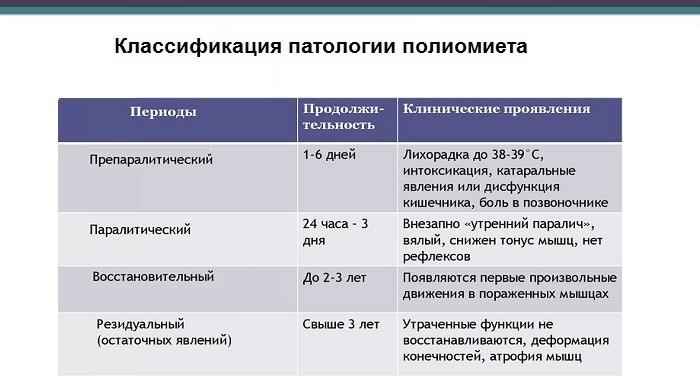
Течение болезни также подразделяется на 4 периода:
- Препаралитический. Преобладает симптоматика простудных заболеваний: ринит, расстройство пищеварения (диспепсия), повышение температуры до 38-40°С. Длительность периода – 4-5 дней.
- Паралитический. Появляются ассиметричные параличи и парезы нижних конечностей, но чувствительность сохраняется. Через 10-14 дней возникают атрофия мышц, нарушение функций глотания, затрудненное дыхание.
- Восстановительный. Длится от 6 месяцев до года. На этом этапе происходит постепенное восстановление рефлексов сухожилий, движений отдельных групп мышц.
- Резидуальный. Характеризуется возникновением остаточных явлений заболевания – стойкие вялые параличи, косолапость, судороги, искривление стоп, укорачивание конечностей.
Спинальный вариант
Самый распространенный тип паралитического полиомиелита. Пациент жалуется на слабость, нарастающую боль в мышцах. Затем появляется паралич конечностей, диафрагмы, грудного или поясничного отдела спинного мозга, шеи. Парезы распределяются ассиметрично, чувствительность клеток остается.
Бульбарный
Этот вариант самый тяжелый. Он протекает остро, с коротким препаралитическим периодом или без него. Поражение блуждающего, подъязычного и языкоглоточного нерва приводит к нарушению функций глотания, дыхания, дисфонии и дизартрии (расстройству голоса и речи), сердечной недостаточности.
Бульбарный полиомиелит часто заканчивается летальным исходом. Если смерть не наступает в первые 7-10 суток, симптоматика постепенно угасает. У выживших пациентов к концу 2-3 недели наблюдается улучшение состояния, а в последующем – полное выздоровление.
Понтинный

Для этой формы паралитического полиомиелита характерно изолированное поражение ядер лицевых нервов. Заболевание часто протекает без симптомов лихорадки и интоксикации организма, но приводит к частичной или полной неподвижности мимических мышц лица. Поражение не представляет угрозу здоровью, но сохраняется всю жизнь.
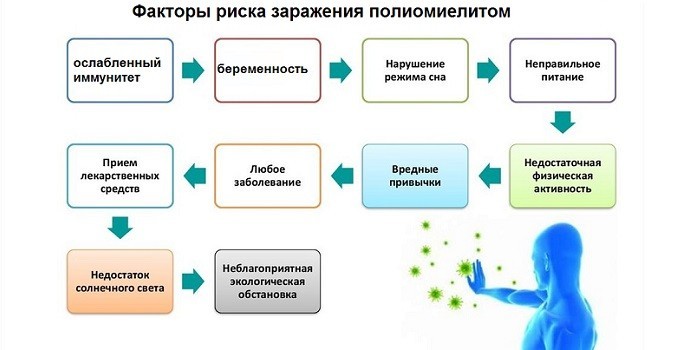
Факторы риска заражения
Шанс заболеть полиомиелитом есть у всех, кто не проходил плановую вакцинацию. Увеличивают вероятность заражения такие факторы:
- ослабленный иммунитет;
- беременность;
- отсутствие миндалин;
- внутримышечные инъекции;
- путешествие в эндемичные страны – Пакистан, Индию, Нигерию, Сирию, Афганистан;
- совместное проживание с носителем вируса;
- стрессовые ситуации;
- чрезмерные физические нагрузки.
Диагностика полиомиелита
Проблема с выявлением заболевания возникает на первых этапах его развития. Из-за схожести симптоматики пациентам с полиомиелитом диагностируют грипп, ОРВИ, серозный менингит или кишечную инфекцию. Для дифференциации болезней назначают лабораторные тесты:
- Вирусологическое исследование. Возбудителя выделяют из кала, носоглотки, реже из спинномозговой жидкости.
- Серологический анализ. Выявляет наличие антител в крови и их количество.
- Электромиография. Дает информацию об активности отдельных мышечных групп и способность передачи к ним нервных импульсов.
Лечение полиомиелита
При выявлении специфического возбудителя больной подлежит госпитализации в отделение неврологии или педиатрии и изоляции от остальных пациентов. На весь острый период болезни ему назначается постельный режим. Специфических лекарств от полиомиелита не существует, поэтому врачи проводят симптоматическое и патогенетическое лечение.
Симптоматическая терапия
При наличии дыхательной недостаточности применяется аппарат ИВЛ (искусственной вентиляции легких), затем на протяжении 1-5 дней вводят гормоны – Преднизолон, Гидрокортизон. При благоприятном течении болезни назначают такие группы лекарств:
- Противовирусные препараты – Виферон, Интераль, Анаферон. Для повышения иммунитета.
- Витамины – Элькар, Алфавит, Мультивита плюс. Восстанавливают баланс питательных веществ и энергокоррекции.
- Сосудистые препараты – Актовегин, Сермион. Для улучшения периферического и мозгового кровообращения.
- Обезболивающие и жаропонижающие средства – Парацетамол, Ибупрофен. Снимают боль и температуру.

Патогенетическое лечение
Терапия направлена на блокирование механизмов развития заболевания. Используются такие группы лекарств:
- Препараты для гидротерапии – Мардил Цинк, Лазикс. Выводят из организма лишнюю жидкость.
- Антигипоксанты – Гипоксен, Цитофлавин. Уменьшают потребность миокарда в кислороде.
- Холиномиметики – Глиатилин. Повышают тонус и моторику пищеварительного тракта, воздействуют на рецепторы возбуждения, повышают сократительные способности сердца.
- Антихолинэстеразные средства – Аксамон. Способствуют восстановлению ЦНС, улучшают память, двигательную активность.

На этапе выздоровления пациентам прописывают витаминную диету, рекомендуют пройти курс массажа и выполнять упражнения на разминку мышц. Один раз в год им нужно проходить санаторно-курортное лечение и повторно сдавать анализы на полиовирус.
Прогноз и профилактика
Непаралитический полиомиелит протекает без осложнений. При паралитической форме у пациентов после выздоровления развивается постполиомиелитический синдром. Для него характерны такие симптомы:
- атрофия мышц;
- нарушение процесса глотания и дыхания;
- суставные или мышечные боли;
- утомляемость после минимальных нагрузок;
- когнитивные нарушения – снижение слуха, трудности с памятью.
Избежать инвалидизации помогает плановая вакцинация и неспецифическая профилактика. Придерживайтесь таких правил:
- правильно питайтесь, ешьте больше свежих овощей и фруктов;
- своевременно лечите любые инфекционные заболевания;
- закаливайтесь;
- занимайтесь спортом, чаще находитесь на свежем воздухе;
- при выезде на природу пользуйтесь репеллентами.
Вакцина от полиомиелита
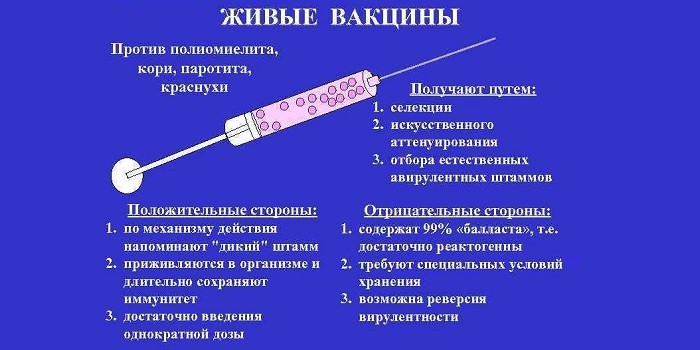
Плановая вакцинация защищает от инфекционного заболевания и помогает предупредить возможные осложнения. Предлагается два варианта иммунобиологического препарата:
- Живая вакцина (ОПВ). Выпускается в виде капель красного цвета. Содержит живые, но лабораторно ослабленные вирусы.
- Инактивированный состав (ИПВ). Выпускается в виде раствора для инъекций. Содержит вирусы, убитые формалином.
В государственных больницах России чаще используют ОПВ. Эта вакцина выполняется по графику: в 3,4.5 и 6 месяцев. Ревакцинация (повторное введение препарата) осуществляется в 18, 20 месяцев и 14 лет.
После процедуры ребенка нельзя кормить в течение часа, целовать в губы.
ОПВ имеет такие противопоказания:
- неврологические расстройства, возникшие после предыдущей вакцинации;
- обострение хронических болезней;
- иммунодефицит;
- злокачественные образования;
- острые инфекционные или кишечные заболевания.
Инактивированный раствор используют для вакцинации взрослых и детей, если в семье есть родственники, для которых ОПВ представляет опасность (например, беременные женщины). ИПВ вводится внутримышечно или подкожно в 3, 4.5, 6, 18 месяцев и повторно в 4-6 лет. Инактивированный раствор противопоказан при таких состояниях:
- острые инфекционные заболевания;
- непереносимость стрептомицина, полимиксина B или неомицина;
- обострение хронических болезней;
- аллергическая реакция на предыдущие вакцинации.

После иммунизации необходимо внимательно следить за своим состоянием или самочувствием ребенка. При появлении непонятных симптомов обратитесь к врачу. Вакцины вызывают такие побочные эффекты:
- вялость;
- повышение температуры до высоких отметок;
- нервозность;
- тошноту;
- катаральные явления – покраснение, першение в горле;
- диарея;
- отечность.
У одного из 100 000 пациентов после использования живых бактерий для иммунизации может возникнуть вакциноассоциированный синдром. Осложнение протекает по принципу паралитического полиомиелита и чаще развивается у людей с ослабленным иммунитетом или иммунодефицитными состояниями (ВИЧ, СПИД).







Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: